Клапаны – часть системы кровообращения и лимфатической системы. Они направляют и координируют ток жидкостей в положенном направлении. Клапаны образованы из мышечных волокон разной структуры и слоя эндотелия. Их роль в кровообращении так велика, что нарушения работы ведут к застою крови, тромбообразованию, гангрене.
Венозные клапаны нижних конечностей человека обеспечивают подъем крови вверх, к сердцу, против силы притяжения. В этом им помогают мышцы ног. Согласованная работа мышц и клапанов обеспечивает возвращение крови для очищения к сердцу. Расстройства сосудистых створок – серьезная проблема, часто приводящая к необратимым последствиям.
Строение вен нижних конечностей
Вены ног бывают трех видов – поверхностные, глубокие и перфорантные. Система глубоких вен состоит из общей бедренной вены, нижней полой, парных вен голени и других.
Малая и большая подкожная образуют систему поверхностных вен. Они занимают всегда определенное положение, а их многочисленные притоки имеют индивидуальные особенности у каждого человека.
Большая поверхностная вена соединяется с общей бедренной посредством органа, называемого сафено-феморальным соустьем. Правильный кровоток обеспечивают остиальные клапаны.
Два вида сосудов, глубокие и поверхностные, соединяются между собой посредством перфорантных вен. Движение крови в нужном направлении обеспечено клапанами, которые осуществляют поддержку кровотока от поверхностных сосудов в глубокие.
Прямые перфорантные вены осуществляют связь глубоких и подкожных сосудов. По непрямым венам осуществляется связь подкожной системы и мышечной.
Функции венозной системы
По венозным сосудам кровь, содержащая продукты метаболизма, возвращается к сердцу. Она содержит углекислый газ, токсины, другие элементы, выделенные в процессе обмена веществ.
Венозная система отличается от артериальной более низким давлением и скоростью кровотока. Венозные стенки тоньше, менее эластичные, легко растягиваются. Большая подкожная вена имеет наибольшую длину.
Клапаны вен – как работают
Давление в системе венозных сосудов небольшое. В артериях кровотоку способствуют сердечные толчки, но в венозной системе этой поддержки нет. Ток крови обеспечивают мышцы ног во время движения (мышечная помпа).
Во время сокращения икроножных и бедренных мышц происходит толчок крови вверх, при расслаблении – вступают в работу створки, не давая ей вернуться вниз. Таким образом, клапаны, расположенные в венах, обеспечивают как продвижение крови от стопы, так и ее удержание до следующего подъема на месте.
Клапаны – это парные створки сосудов полукруглой формы, которые, смыкаясь, должны полностью закрывать просвет. Клапаны венозных сосудов выполняют функцию деления русла на отдельные части, способствуя движению в одном направлении и препятствуя возврату.
Нормальная работа створок обеспечивает естественный кровоток. При нарушениях их работы возникает рефлюкс – обратное движение из-за незакрытых дверок. Это провоцирует застой и растяжение сосудов из-за избытка неоткачанной крови.
Что такое несостоятельность клапанов и как она лечится
Венозные клапаны в сосудах нижних конечностей человека в течение жизни подвергаются воздействиям внешней и внутренней среды и патологически изменяются.
Иногда несостоятельность венозных створок закладывается у плода в период беременности матери и продолжается после рождения. Однако чаще клапаны теряют свои функции в процессе жизни.
Неспособность клапанов вен нижних конечностей обеспечивать естественный кровоток и определяет их несостоятельность.
При этом наблюдается расширение сосудов и увеличение давления на их стенки. При большем диаметре дверки уже не могут полностью закрывать русло, усиливая застой крови. Застойная кровь, перенасыщенная продуктами распада, их еще больше разрушает.
Еще одним опасным фактором является изменение эластичности сосудистых стенок, которые регулируют кровоток.
Причины, провоцирующие различные патологии:
- травмы ног;
- долгая работа, стоя или сидя, малые физические нагрузки, без которых нет помощи мышечной помпы при кровообращении;
- чрезмерные нагрузки, например занятия спортом или тяжелый физический труд;
- наследственные факторы, патология часто является семейным заболеванием;
- нарушения обмена веществ, сахарный диабет, любые заболевания, влияющие на состав крови и способствующие тромбообразованию;
- неправильное питание;
- гипертония.
Недостаточность створок вызывает острое течение заболевания. Она характеризуется тяжестью в ногах, отечностью, появлением сначала сосудистой сетки, а потом синюшности ног. Пораженными могут оказаться как все сосуды, так и отдельные. Чаще всего процесс начинается с недостаточности клапанов перфорантных вен голени .
Это ведет к выбросу крови в поверхностные сосуды, их выпячиванию и разбуханию. На месте бугров кожа темнеет, грубеет, при отсутствии лечения появляются трофические поражения.
Диагностирование состояния клапанов проводится с помощью УЗИ. Обследование иногда показывает поражение всех створок большой поверхностной вены. Несостоятельность остиального клапана большой подкожной вены вызывает заброс крови из тазовых вен в поверхностные и развитие рефлюкса.
Отсутствие лечения приводит к застою крови и развитию таких патологий, как тромбоз и тромбофлебит. Остиальный клапан большой подкожной вены не заменяют, при операции обычно удаляют вену или иссекают ее часть.
Важно! Пациентам следует знать, что восстановить утерянные функции створок не удастся.
Терапия
Лечение несостоятельности клапанов вен нижних конечностей направлено на улучшение кровотока и недопущение застоя крови.
На это направлены основные методы лечения. Образовавшиеся сгустки и тромбы мешают работе створок, не дают им закрываться. Не допустить развитие тромбоза и тромбофлефита – основная задача. При операции неработающие клапаны приходится иссекать вместе с участками сосудов.
Поэтому особенно важна ранняя диагностика.
Способы лечения:
- Использование компрессионного белья или бинтования конечности. Это снижает нагрузку на сосуды и увеличивает тонус мышц.
- Специальные комплексы лечебной физкультуры. Улучшают кровоснабжение тканей, препятствуют застойным явлениям.
- Физиотерапевтические процедуры. Ускоряют обменные процессы в тканях, укрепляют стенки сосудов. Электролечение, лазерные и магнитные процедуры, водолечение. Лимфодренажный массаж ног.
- Прием антикоагулянтов. Препятствуют тромбообразованию, разжижают кровь, облегчая ее движение.
- Противовоспалительные препараты, венотоники – для улучшения состояния сосудов (Флебодиа, Троксевазин).
- Препараты для снятия отеков – Фуросемид, Детралекс. Эти средства применяются местно в виде гелей и мазей или перорально.
- Антигистаминные препараты для предотвращения возможных аллергических реакций.
Наибольший эффект дают хирургические методы лечения. К ним относят:
- Эндовазальную лазерную коагуляцию – не требует разрезов, проводят под местной анестезией.
- Склерозирование вен.
- Радиочастотная облитерация – удаление сосудов при помощи радиоволн.
- Реконструкция клапанов вен – осуществляется, если повреждено небольшое количество створок, и их функции частично сохранились.
Заключение
Необходимой частью лечения является соблюдение диеты и отказ от вредных привычек. Лечение клапанов вен – очень трудный процесс. При первых признаках проблем с ногами следует пересмотреть свой образ жизни, сформировать рацион питания, употреблять полезные продукты, выполнять лечебную физкультуру. Это позволит не допустить прогрессирование болезни.
Флеболог-хирург со стажем более 6 лет.
Образование: Диплом по специальности «Лечебное дело», Омская государственная медицинская академия (2013 г.) Интернатура по специальности «Хирургия», Омский государственный медицинский университет (2014 г.)
Курсы повышения квалификации:
- «Ультразвуковая диагностика», Омская государственная медицинская академия (2015 г.)
- «Актуальные вопросы флебологии», Российский национальный исследовательский медицинский университет имени Н. И. Пирогова (2015 г.)
- «Ультразвуковое исследование сосудов», Омская государственная медицинская академия (2016 г.)
- «Эндовазальная лазерная облитерация» (2017 г.)
Источник: https://VashyNogi.com/bolezni/varikoz/venoznye-klapany.html
Клапан венозный: роль и строение
Клапан венозный — очень важный элемент кровеносной системы, который обеспечивает движение крови по направлению к сердцу вопреки воздействию силы тяжести. К слову, эти структуры достаточно уязвимы. Как свидетельствует статистика, огромное количество людей страдает от той или иной формы клапанной недостаточности.
Естественно, многие читатели интересуются дополнительной информацией. Как выглядит клапан венозный? Какова его роль в работе кровеносной системы? Почему развивается клапанная недостаточность? Чем опасны подобные патологии? Ответы на эти вопросы ищут многие люди.
Общая информация об анатомии кровеносной системы
Прежде чем рассматривать вопросы о том, как выглядит и какие функции выполняет клапан венозный, стоит ознакомиться с общими данными о работе кровеносной системы.
Из левого желудочка артериальная кровь поступает в аорту, а оттуда — в другие артерии, которые направляются к органам и тканям, разделяясь на более мелкие ветви и структуры (вплоть до капилляров). Во время циркуляции по капиллярной сетке кровь отдает имеющийся кислород и собирает продукты обмена.
Далее кровь собирается по венозным капиллярам в более крупные сосуды (вены), которые в конце концов включаются в стволы верхней и нижней полой вены, которые впадают в правое предсердие.
Стоит отметить, что вены имеют уникальное строение, которое связано с особенностью их функционирования. В частности, стенки некоторых сосудов «оснащены» специальными клапанами, которые препятствуют обратному току крови.
Краткая историческая справка
Впервые мнение о наличии клапанов было выложено в 1574 году, в научной публикации итальянского хирурга и анатома Фабриция.
Тем не менее официально наличие подобных структур было признано в 1628 году благодаря труду английского врача и физиолога Уильяма Гарвея. Именно наличие такой структуры, как клапан венозный, дало возможность специалисту экспериментально продемонстрировать, что кровь возвращается по венам к предсердию (на тот момент считалось, что вены несут кровь от сердца, а не к нему).
Как и сердечные клапаны, венозные структуры регулируют процесс кровообращения, направляя кровь в нужную сторону. Кстати, подобные клапаны имеются не только в человеческом организме. Они также были обнаружены у некоторых животных, включая рептилий и амфибий.
Где располагаются клапаны?
Стоит отметить, что подобные структуры есть далеко не в каждом сосуде, несущем кровь к сердцу. Например, клапаны отсутствуют в крупных сосудах, включая верхнюю и нижнюю полую вену. Подобные структуры редко присутствуют в общих подвздошных сосудах.
Наибольшее количество клапанов имеется в венах среднего и мелкого калибра, включая сосуды верхних и нижних конечностей, внутреннюю яремную, подключичную и наружную подвздошную вены.
Строение венозного клапана
Как выглядит подобная структура? В качестве образца можно взять венозный клапан нижних конечностей.
Клапаны представляют собой пристеночные складки внутренней оболочки вен. При этом основой подобной структуры является прочная коллагеновая ткань. Клапаны могут быть одно-, двух- и трехстворчатыми и по форме своей напоминают карман. Такие структуры всегда открыты в сторону сердца, поэтому кровь может двигаться вверх по большому кругу кровообращения без каких-либо препятствий.
Роль венозных клапанов: как все работает?
Разумеется, стоит узнать больше о том, как работают данные структуры. В качестве примера можно взять венозные клапаны нижних конечностей человека.
Кровь продвигается вверх благодаря беспрерывной работе мышечно-венозной помпы. Мышцы сокращаются, тем самым воздействуя на венозные стенки, сдавливая их и проталкивая кровь по направлению к сердцу.
Но после этого наступает период расслабления мышц. Согласно законам физики, в этот момент кровь должна устремляться вниз, ведь давление значительно снижается.
Но этого не происходит именно благодаря венозным клапанам.
Створки клапана наполняются кровью, растягиваются и смыкаются краями, препятствуя движению крови вниз.
Как развивается и чем опасна недостаточность клапанов в венах?
Работа клапанов гарантирует здоровое состояние венозных сосудов. Тем не менее при воздействии тех или иных факторов клапанный механизм начинает работать неправильно. Так развивается недостаточность системы клапанов, а такая патология очень опасна.
Кровь начинает двигаться хаотично. Не встречая на своем пути никаких преград, жидкость стекает вниз, по направлению от сердца. Таким образом развивается венозный застой.
Стенки сосудов медленно, но неуклонно увеличиваются в размерах. Жидкость из крови постепенно проникает в межклеточное пространство, формируя стойкий отек.
Недостаточность клапанной системы ведет к развитию варикозной болезни, тромбозов, флебита и прочих заболеваний.
Основные причины клапанной недостаточности
На самом деле существует множество причин развития клапанной недостаточности. С перечнем факторов риска стоит ознакомиться.
- В первую очередь стоит упомянуть о повышенных физических нагрузках.
- С другой стороны, опасной является и гиподинамия. Дефицит физической активности приводит к застою крови в нижних конечностях, в результате чего стенки сосудов начинают деформироваться и терять эластичность. Процесс затрагивает и систему клапанов, что приводит к прогрессированию ее недостаточности.
- Имеет место и генетическая предрасположенность.
- Стоит обратить внимание и на возрастные изменения в организме. По мере старения стенки сосудов и клапаны начинают терять эластичность. Вены постепенно истончаются, а кровоток замедляется.
- Недостаточность клапанов может быть результатом гормональных изменений. Например, подобная патология нередко развивается у женщин во время беременности (помимо гормональной перестройки имеет место и увеличение объема крови), а также в период менопаузы.
- К факторам риска относят нарушения со стороны сердечно-сосудистой системы. Потенциально опасной считается хроническая гипертензия.
Методы лечения недостаточности
Терапия клапанной недостаточности во многом зависит от формы, стадии развития, степени тяжести заболевания и причин его развития.
Иногда пациентам назначают препараты, нормализующие кровообращение, а также укрепляющие стенки сосудов. Обязательной является и витаминотерапия (на состоянии вен положительно сказывается витамин С).
Если имеет место гипертензия, то пациенты принимают лекарства для нормализации артериального давления. Также врачи рекомендуют регулярную лечебную гимнастику.
Полезным, а порой и единственным способом поддерживать ток крови является ношение специального компрессионного белья (длинных носков, чулок).
Одной из эффективных методик является склеротерапия. Данная процедура пользуется огромной популярностью в странах Европы. Суть терапии проста — в пораженную вену вводится специальное вещество, которое вызывает раздражение и химический ожог сосуда. Благодаря такому воздействию стенки вены слипаются — пораженный сосуд выходит из общей системы кровотока.
В наиболее тяжелых случаях врач принимает решение о хирургическом вмешательстве. Существует множество методик, начиная от перевязки сосудов и заканчивая иссечением пораженных участков вен и формированием новых кровеносных коллатералей.
Источник: https://autogear.ru/article/367/686/klapan-venoznyiy-rol-i-stroenie/
Флебологический центр «Антирефлюкс»
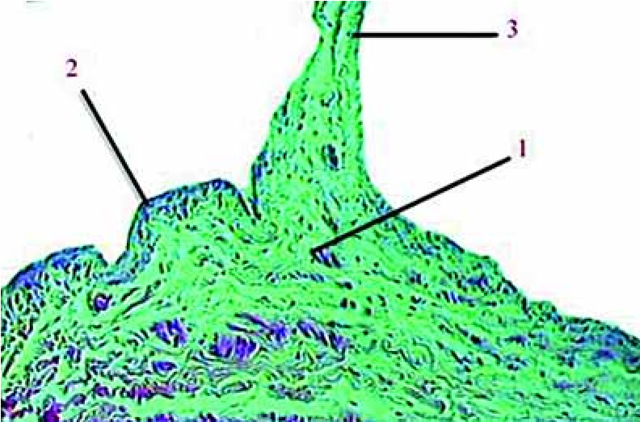
При исследовании в световом микроскопе оценивали характер взаимоотношений клапанного валика (КВ), интимальной подушки, выраженность «связочного аппарата», удельный вес мышечного и соединительнотканного элементов в КВ, компенсаторно-приспособительные изменения эндотелия и венозной стенки.
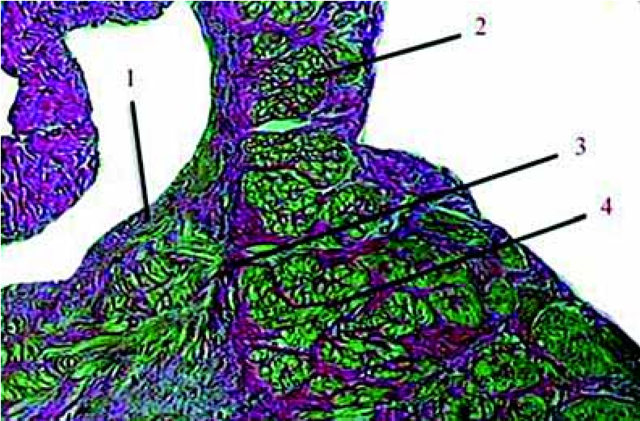
Рис. 2.3. Клапанный валик БПВ в норме. Окраска по Ван-Гизону. Ув. 200.
1 — интима; 2 — створка клапана; 3 — пучки коллагеновых волокон; 4 — клапанный валик
Сам клапанный валик представлял собой во всех случаях на поперечных срезах четко определяемое образование из соединительной ткани с пучками гладкомышечных клеток (см. рис. 2.2; 2.3). Соединительнотканные элементы формируют пучки, переходящие на стенку вены и обеспечивающие разной степени выраженности связь валика с подлежащей основой. Мы условно назвали эти пучки «связками» или «связочным аппаратом».
В норме клапанный валик большой подкожной вены и бедренной вены треугольной формы (рис. 2.2; 2.3). Основание валика расположено вдоль поверхности венозной стенки, вершина направлена в просвет сосуда, интима представлена 1—2 слоями эндотелиальных клеток. Важной особенностью является существование четко выраженной связи КВ со средней оболочкой вены в виде оформленных пучков коллагеновых волокон. Значительную часть КВ составляют пучки гладкомы-шечных волокон, доля которых была не менее 25 % объема. Таким образом, КВ оказывался прочно фиксированным к средней оболочке вены.
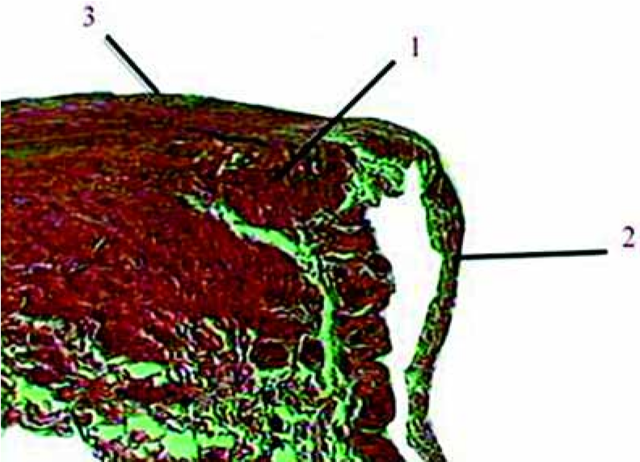
Рис. 2.4. I вариант строения КВ. Окраска по Ван-Гизону. Ув. 100.
1 — венозная стенка; 2 — створка клапана; 3 — клапанный валик
У больных варикозной болезнью обнаружены различные варианты строения КВ, основных из которых было пять. В ряде случаев КВ по строению в целом напоминал нормальный: достаточно выраженный валик, с достаточным количеством пучков гладкомышечных клеток, фиксированный толстыми связками к средней оболочке вены (I вариант) (рис. 2.4).
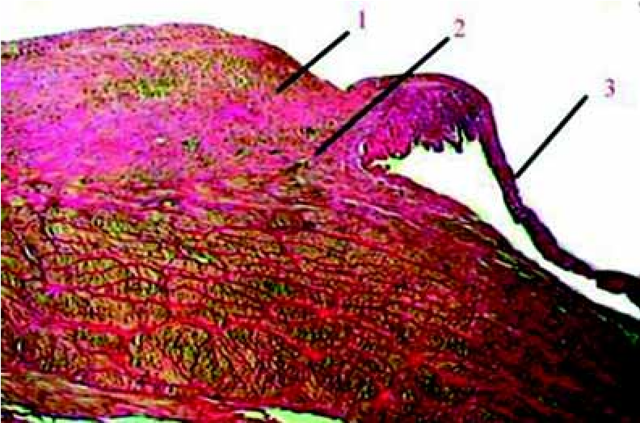
При II варианте КВ характеризовался тем, что основание валика частично расположено на выраженной гиперплазированной интимальной подушке, как бы под углом к стенке сосуда (рис. 2.5). Структура самого КВ отличается от предыдущих вариантов: связочный аппарат не выражен, мышечных элементов мало.
Рис. 2.5. II вариант строения КВ. Окраска гематоксилином и эозином. Ув. 100.
1 — гиперплазированная интимальная подушка; 2 — смещенный клапанный валик; 3 — створка клапана
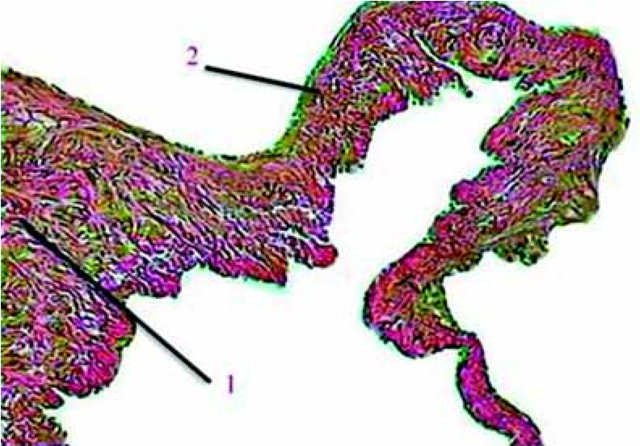
В случае III варианта КВ по размерам сопоставим со стен кой вены, однако в КВ существенно преобладает доля соединительной ткани, составляя более 75 % объема, а, доля мышечных клеток, соответственно, невелика. Связочный аппарат представлен тонкими соединительнотканными волокнами, которые диффузно мелкими пучками уходят в мышечный слой средней оболочки (рис. 2.6).
Рис. 2.6. III вариант строения КВ. Окраска гематоксилином и эозином. Ув. 400.
1 — тонкие соединительнотканные волокна в КВ; 2 — створка клапана
IV вариант — полная несостоятельность КВ: на его месте 68 расположена рыхлая соединительная ткань, занимающая более 90 % объема валика, с единичными мышечными волокнами. Связочный аппарат практически отсутствует (рис. 2.7).
Рис. 2.7. IV вариант строения КВ. Окраска гематоксилином и эозином. Ув. 200.
1 — единичные мышечные волокна и рыхлая соединительная ткань; 2 — интима; 3 — створка клапана
При V варианте появляются признаки организации процесса: происходит развитие грануляционной ткани на клапане, в КВ врастают тонкостенные кровеносные сосуды, что сопровождается склеротическими изменениями в клапанном аппарате и, в конечном счете, заканчивается его разрушением (рис. 2.8).
Рис. 2.8. V вариант строения КВ. Окраска гематоксилином и эозином. Ув. 200.
1 — грануляционная ткань; 2 — грубые коллагеновые волокна; 3 — кровеносный сосуд
Первые три варианта преобладали у больных с I—II ст. недостаточности большой подкожной вены в случаях как компенсированных, так и части декомпенсированных форм варикозной болезни. Для этих типов характерно со-хранение каркасной прочности клапанной створки или развитие ее относительной несостоятельности. При IV и V вариантах строения КВ последний теряет свою способность противостоять ретроградному кровотоку вследствие склеротического или соединительнотканного перерождения. Эти варианты строения имели место во всех случаях у пациентов с запущенными формами заболевания, как впервые выявленными, так и при рецидивах.
При непараметрическом анализе по Спирману статистически значимые отличия получены в случае сравнения исследуемой группы (вены от здорового человека, от больного варикозной болезнью в начальной стадии, в стадии декомпенсации и при рецидиве заболевания) и удельного веса мышечного и соединительнотканного элементов в КВ (р < 0,05). В свою очередь, показатель удельного веса мышечного и соедини-тельнотканного элементов КВ имел отрицательную связь с выраженностью связочного аппарата (р < 0,05)
Исследования, проведенные нами, могут частично объяснить механизм формирования и прогрессирования несостоятельности клапанов вен при варикозной болезни. В процессе исследования выделены пять вариантов строения КВ подкожных вен больных варикозной болезнью. Четыре из этих вариантов (I, II, IV, V) можно рассматривать как стадии развития патологического процесса. I вариант строения КВ наблюдался в интактных участках венозного русла «вдали» от мест расширений вен у больных с компенсированными формами ВБВНК. При II варианте обнаруживаются начальные патологические изменения в виде образования гиперплазированной интимальной подушки вблизи клапанного валика. Важно отметить, что интимальная подушка в данных случаях находилась именно под створкой клапана, а не на протяжении стенки вены. Стенка вены была не изменена, явлений склероза не было. Такая картина дает возможность предположить, что на ранних этапах формирования несостоятельности клапанов происходит следующее: недостаточное развитие мышечного компонента и связочного аппарата клапанного валика приводит к компенсаторной гиперплазии интимы с формированием интимальной подушки, последняя, в свою очередь, укрепляя область клапана, оттесняет клапанный валик от стенки и, в то же время, способствует дальнейшей атрофии мышц и нарушению связок валика. Развитие несостоятельности клапана приводит к депонированию крови в нижележащем сегменте венозного столба. В результате застоя крови запускаются механизмы, заканчивающиеся необратимой перестройкой вен. При этом пропорционально стадиям нарастает выраженность склероза стенки вены и уменьшается количество мышечных волокон в клапанном валике (IV и V варианты). Процессы недостаточности клапана и варикозной деформации стенок вен прогрессируют, усугубляя друг друга. На конечном этапе клапанный валик оказывается полностью несостоятельным и максимально удаленным от средней оболочки вены. Сначала такие процессы происходят на изолированном участке, а затем, по мере усугубления нарушений гемодинамики, распространяются на новые участки венозной системы.
В то же время у больных варикозной болезнью отмечены два основных варианта (I и III) строения клапанных валиков в интактных участках вен в зависимости от выраженности связочного аппарата и мышечного компонента. Особенности строения КВ у данного конкретного больного могут говорить о способности (или неспособности) клапанного аппарата выдерживать адекватные гемодинамические нагрузки и о степени противодействия возможному ретроградному кровотоку.
Варикозная болезнь является хронической патологией венозной системы нижних конечностей, которая, прежде всего, связана с прогрессирующим поражением клапанного аппарата вен. Полученные нами результаты свидетельствуют, что клапанный валик вены — важное анатомическое образование, имеющее определенную структуру, связочный аппарат той или иной степени выраженности. У части больных варикозной болезнью имеется слабость клапанных валиков магистральных вен, которая предрасполагает к возникновению ретроградного кровотока в различных участках вен и образованию гемодинамических расстройств. Благодаря выявленной сопоставимости строения клапанного аппарата в поверхностных и глубоких венах у одного больного, по варианту строения КВ в поверхностных венах можно судить о строении КВ в глубоких венах. Поэтому, обнаружив признаки «слабости» КВ поверхностных вен при гистологическом исследовании во время операции у больных, у которых несостоятельности глубоких вен еще нет (или она не обнаружена), можно прогнозировать развитие несостоятельности глубоких вен после оперативных вмешательств на поверхностных венах и обоснованно ставить показания к превентивной коррекции их клапанов. Вследствие этого перспективно использовать определение типа строения клапанных валиков магистральных вен для прогнозирования течения заболевания после хирургического лечения варикозной болезни.
Таким образом, исследования последних лет приоткрыли дверь в понимании многогранных механизмов, лежащих в основе сложных взаимодействий элементов «кровь — венозная стенка». Велика роль эндотелия вен в регуляции сосудистого гомеостаза за счет способности первого синтезировать массу биологически активных веществ, таких как вазоактивные локальнодействующие субстанции, факторы роста, стимуляторы тромбоцитарной и лейкоцитарной активности и др. Физиологическое освобождение многих из них осуществляется под постоянным контролем протективного «shear»-стресса нормального венозного кровотока. В условиях патологии, связанных со снижением кислородного напряжения венозной крови, изменением физиологического «shear»-стресса на фоне повышенного гидростатического давления, взаимодействия клеточных элементов приобретают патологический характер. Запускаются механизмы, каскад которых закономерно заканчивается патологической перестройкой венозной стенки. Важнейшими из них являются активизация и дизрегуляция эндотелиальных клеток, повышение лейкоцитарной агрессии, фенотипическая модуляция и контрактильная недостаточность гладкомышечных клеток.
Крайне перспективным направлением научных исследований в области хронической венозной недостаточности нижних конечностей является поиск маркеров патологической перестройки вен в крови. Нами было проведено изучение одного из таковых, с нашей точки зрения, достаточно информативного показателя эндотелиального происхождения. Уровень эндотелиемии по данным количества циркулирующих эндотелиальных клеток в периферической крови является маркером дисфункции эндотелия у больных варикозной болезнью. Возможное клиническое применение его достаточно велико: это оценка активности процессов варикозной трансформации вен у каждого конкретного больного, прогнозирование развития декомпенсированных форм варикозной болезни на фоне лишь минимальных проявлений этого заболевания и др.
Безусловно, многие аспекты патогенеза варикозной трансформации вен остаются до конца не выясненными. В какой момент срабатывает адаптационный механизм, заканчивающийся патологической перестройкой вен? Возможна ли обратимость этих изменений, и в какой момент? Последующие исследования, посвященные выявлению наиболее ценных маркеров патологических процессов венозной стенки, предшествующих появлению ее необратимых изменений, должны способствовать совершенствованию системы профилактики заболеваний вен и повышению качества лечения больных с хронической венозной недостаточностью.
Источник: http://www.PhleboScience.ru/knigi/osnovy-klinicheskoy-flebologii-2-e-izdanie/osobennosti-stroeniya-klapanov-magistralnykh-ven-nizhnikh/
Клапаны вен нижних конечностей и их патологии
Когда образуются патологии венозных клапанов нижних конечностей человека, возникает отечность, боль, формируется такое заболевание как варикоз.
Первые признаки разрушения клапанного аппарата проявляются в виде образовавшихся звездочек на коже. В процессе прогрессирования болезни вены начинают вздуваться, появляются судороги.
Причины варикоза
Факторы, провоцирующие развитие заболевания:
- Генетическая предрасположенность. Когда патологическое изменение клапанов вен нижних конечностей, а также слабость сосудистых стенок имеется у родителей, то существует большая вероятность, что дети унаследуют подобные отклонения.
- Вынашивание плода. На период беременности объем циркулирующей крови увеличивается, а значит, возникает риск развития варикоза.
- Лишняя масса тела. Люди, страдающие от ожирения, имеют значительные патологии сосудов.
- Малоподвижный образ жизни. Если человек большую часть своего времени проводит в статичной позе, неважно лежа или сидя, особенно если при этом происходит сдавливание вен неудобной одеждой, риск варикоза возрастает.
- К патологиям сосудов приводит недостаток грубой клетчатки, которую человек получает из сырых овощей, а также фруктов.
Важно! Иногда подобные нарушения женского организма связывают с гормональными отклонениями. Чаще всего это происходит на период наступления климакса.
Строение вен нижних конечностей
Строение сосудов нижних конечностей обусловлено наличием клапанов. Они препятствуют обратному оттоку крови, закрывая венозный просвет. Открываются при давлении крови, которая движется в направлении сердца. Гладкомышечными волокнами сформован сфинктер на их основании. На дистальные отделы конечностей приходится максимальное количество клапанов.
Важно! Клапаны венозных сосудов выполняют функцию контроля правильного оттока крови в одном направлении.
Венозная система вмещает значительно большее количество крови, нежели артериальная, примерно 70% от общего объема. Связано это с тем, что венулы обладают большим внутренним диаметром, а также их больше по количеству.
Система глубоких вен нижних конечностей:
- подвздошные вены;
- полая вена (нижняя);
- бедренная вена (общая);
- бедренная вена (глубокая);
- вена в подколенной области;
- суральные вены;
- парные вены (в области голени);
- большеберцовые и малоберцовые вены.
С помощью мышечно-венозной помпы на области голени происходит отток венозной крови к сердцу. Во время ходьбы, сокращаются икроножные мышцы, в которых расположено большое количество венозной крови. Таким образом, кровь движется в правильном направлении. Венозные клапаны позволяют сдерживать давление крови, тем самым предотвращая растяжение сосудов.
Функции венозной системы
Через вены в кровеносную систему попадают необходимые гормоны, синтезированные внутренними железами, а также питательные компоненты. Вены нужны для регулировки кровообращения.
В артериях и венах происходит разная циркуляция крови. Так, если в артериях она циркулирует под давлением при сокращении сердца, то в венозной системе имеется весьма незначительное давление.
Движение крови происходит против силы тяжести, на ее движение оказывает влияние гидростатическое давление. Таким образом, при патологических изменениях венозных клапанов, сила тяжести начинает оказывать влияние на венозную систему и кровоток нарушается.
Важно! При недостаточности клапанов перфорантных вен голеней, происходят тяжелые патологические процессы кровообращения.
Из-за подобных отклонений, происходит застой крови в сосудах. Тем самым возникает деформация вен, это и провоцирует варикоз. В запущенной степени при заболевании образуются видимые вздутые вены. Человек при этом ощущает боль в области ног, общий дискомфорт.
Лечение варикоза – длительный процесс, который включает использование, как народных методов терапии, так и оперативного вмешательства. Иногда возникает необходимость удаления пораженных вен.
К другим патологиям относят тромбофлебит. В сосудах происходит скопление одного или нескольких кровяных сгустков, которые могут передвигаться. Эта особенность и является опасной. Внушительного размера тромб при попадании в легкое вызывает летальный исход.
Как работают клапаны вен
- Ведь для того, чтобы кровь поднялась вверх, нужно преодолеть больше 1,5 метров расстояния.
- Сердце хоть и является мощным механизмом, но оно самостоятельно не сможет справиться с таким процессом.
- Именно клапаны, расположенные в венах обеспечивают правильный кровоток.
У здорового человека наблюдается низкое давление в венозной системе нижних конечностей, а движение осуществляется благодаря специальной помпе. При нормальном функционировании клапанов не возникает патологий сосудов.
Однако когда в их функционировании наблюдается сбой, кровь начинает циркулировать от сердца, не встречая на своем пути препятствий. Тем самым из-за застоя крови нижних конечностей и появляется варикоз.
Что такое несостоятельность клапанов и как она лечится
Венозные клапаны в сосудах нижних конечностей человека подвержены различным патологиям. Такой недуг развивается как внутриутробно, так и в раннем детском возрасте, когда осуществляется правильное формирование венозной системы.
При врожденной патологии возникает риск развития варикозной болезни в детстве или раннем молодом возрасте. Такое заболевание чаще всего возникает, если при рождении клапаны полностью отсутствуют.
Факторы, оказывающие влияние на формирование варикоза способны разрушать даже ранее здоровые клапаны. С процессом прогрессирования болезни развивается относительная недостаточность, ослабляются створки.
Чаще всего такие изменения касаются поверхностных сосудов. Несостоятельность остиального клапана большой подкожной вены проявляется значительно реже, связана с общим расширением вен.
Неполноценность отдельных клапанов может сочетаться с деформацией и других, которые расположены ниже. С возрастом состояние усугубляется, и возникают атрофические процессы клапанов.
При тромбозе также подвергаются деформации клапаны. Кроме того, подобные изменения может спровоцировать механическая травма. Если человек получит сильное повреждение нижних конечностей, то створки клапанов могут деформироваться или полностью разорваться.
Выделяют несколько стадий развития патологии:
- При нулевой степени болезни недостаточность клапанов практически никак не проявляется. Лишь при тяжелых физических нагрузках могут выступать вены, а также появляется сосудистая сеточка.
- Первая степень характеризуется тяжестью и болью в ногах. Нижние конечности отекают в вечернее время, могут появляться судороги.
- Во второй степени заболевания отечность и боли наблюдаются уже не только после физического перенапряжения, но также и в состоянии полного покоя. Человек постоянно ощущает дискомфорт, иногда даже не может полноценно передвигаться. На кожных покровах могут проступать выраженные пигментные пятна.
- Третья степень болезни сопровождается образованием трофических поражений. Существует вероятность закупорки остиального клапана большой подкожной вены, что может привести к смертельному исходу пациента. Поэтому необходимо срочное оперативное вмешательство.
Лечение несостоятельности клапанов вен нижних конечностей включает:
- использование лазера для склерозирования;
- применение физиопроцедур (электрофорез);
- компрессионные колготки или чулки;
- методики ЛФК для укрепления сосудов;
- обезболивающие и антисептические препараты (в запущенной степени);
- эндоскопическая операция по восстановлению клапанов.
Начать лечение рекомендуется при первичных проявлениях недостаточности клапанов, иначе можно упустить время и все физиотерапевтические методики лечения будут малоэффективными.
Заключение
Людям, ведущим малоподвижный образ жизни необходимо ежедневно проводить массаж нижних конечностей. Кроме того, необходимо внимательно следить за изменениями веса. Варикоз – это сопутствующая проблема ожирения.
Источник: https://varikoznik.com/phlebos/venoznye-klapany-nizhnih-konechnostej.html
Кровеносные сосуды человека — строение, функции, роль в организме и возможные патологии
Организм человека практически на четверть состоит из сосудов — магистралей, по которым движется кровь.
Они служат для транспортировки кислорода и питательных веществ к жизненно важным органам и тканям, участвуют в выведении отходов жизнедеятельности, а также участвуют в поддержании оптимального для индивида давления в организме. Несмотря на схожесть функций, кровеносные сосуды имеют различный размер и строение.
Их значение для организма в равной степени важное. Например, крупные артерии и вены не могут выполнять возложенную на них работу без мелких, иногда микроскопических по диаметру артериол, капилляров и венул.
Классификация
В анатомии нет обширной и разветвленной классификации кровеносных сосудов. Все они делятся на три вида в зависимости от размера и локализации в теле человека:
- Артерии — наиболее крупные трубчатые образования с многослойной стенкой, по которым кровь направляется от сердца по малому или большому кругу кровообращения. Сосуды этого типа подчиняются собственным механизмам регуляции, которые зависят преимущественно от интенсивности работы сердца и объема попадающих в них крови. Текущая по артериям кровь насыщена кислородом, из-за чего ее цвет приобретает ярко-алый оттенок.
- Вены — разновидность сосудов кровеносной системы, по которым кровь движется по направлению к сердцу. По строению стенки они более простые, чем артерии, ей чужды все виды регуляции тонуса, кроме физической. Их внутренняя стенка оснащена запирательным аппаратом — клапаном, который препятствует обратному току крови. Кровь, текущая по венам, насыщена углекислым газом, из-за чего ее цвет намного темнее артериальной.
- Микроциркуляторные сосуды — самые многочисленные типы кровеносных сосудов, имеющих небольшой по диаметру просвет. В их число входят артериолы и капилляры, по которым течет артериальная кровь, венулы, в которых присутствует венозная кровь, а также артериовенулярные анастомозы, в которых течет смешанная кровь (артериальная и венозная). Эта группа трубчатых образований наиболее подвержена гуморальным механизмам регуляции тонуса кровеносных сосудов.
Основные крупные сосуды
Среди всех кровеносных и лимфатических сосудов наиболее важную ценность имеют крупные магистрали, имеющие диаметр 2 см и более. Несмотря на то, что их функция состоит преимущественно в транспортировке крови, от их состояния зависит здоровье и самочувствие человека.
Аорта разделяется на два чуть менее крупных, но не менее значимых ответвления в человеческом организме — нисходящую и восходящую. Нисходящая часть разделяется на грудную и брюшную аорту, в восходящая представлена венечными артериями, подключичной и общей сонной артерией. Им присуща повышенная эластичность и прочность. Они способны сокращаться, направляя кровь в жизненно важные органы.
Самые крупные вены, которыми оснащен человеческий организм, представлены нижней и верхней полой венами. Их диаметр превышает 2 см, и основная их роль состоит в транспортировке насыщенной углекислым газом крови от нижней и верхней части тела к сердцу и легким.
Строение и функции сосудов
- Эндотелий — выстилающий изнутри слой. Строение внутренней оболочки кровеносных сосудов разнится в зависимости от их типов. Так, крупные артерии и вены выстланы плотным слоем эндотелия, тогда как в микроциркуляторных сосудах они расположены в более разрозненном, рыхлом порядке. Разреженный слой эндотелиальных клеток, расположенных в капиллярах, способствует проникновению кислорода, окиси углерода и питательных веществ в окружающие ткани и в обратном направлении. В артериях и венах компоненты крови практически не вступают во взаимодействие с окружающими тканями. Во всех типах прослеживается присутствие особых клеток, расположенных на базальной мембране — тончайшем слое, разграничивающем внутренний покров (интиму) сосудов с его средним слоем. Именно они служат для контроля сократительных способностей крупных и средних кровеносных трубок, скорости кровотока и обмена веществами.
- Средний слой — самый толстый из всех элементов стенки, состоящий из гладкомышечных и эластических клеток. Именно он сужает и расширяет просвет сосудов, регулируя движение крови по замкнутой системе и создаваемое в ней давление. Присутствие и толщина этих оболочек разнятся в разных участках кровеносной системы. Например, артерии снабжены наиболее толстым слоем коллагеновых и мышечных клеток, в то время как капилляр и вена практически лишены их. В стенках артерий, расположенных ближе к сердцу, присутствует больше коллагеновых волокон, призванных улучшить показатели растяжимости сосудистых стенок и сопротивлению давлению крови. В периферических артериях, которые не испытывают большой нагрузки, преобладают мышечные волокна, которые активно сокращаются для поддержания необходимой скорости кровотока.
- Наружный (краевой) слой сосуда состоит из волокон соединительной ткани, плотность которой варьируется в зависимости от величины сосуда: крупные вены и артерии окружены достаточно плотной соединительнотканной оболочкой, в то время как микроциркуляторные отделы кровеносной системы окружены очень рыхлой оболочкой. Благодаря этому капиллярная кровь отдает в лимфу и ткани питательные вещества и кислород, и «впитывает» из них продукты, требующие утилизации.
Стенки всех отделов кровеносной системы оснащены рецепторами и эффекторами — особыми клетками, которые подчиняются нервным и гуморальным механизмам регуляции. Наибольшее их количество обнаружено в дуге аорты и сонных артериях. Меньшее количество ангиорецепторов располагается в тонких артериях и венах, микроциркуляторном русле.
Несмотря на то, что состояние сосудов зависит от психоэмоционального состояния, человек не может осознанно контролировать механизм повышения или снижения степени кровоснабжения в той или иной части тела, регулировать показатели артериального давления без приема специальных средств и т. д.
Заболевания
Ангиопатия или заболевание, отражающееся на функциональности кровеносной системы, намного более разностороннее и обширное понятие, чем может показаться изначально.
В медицине насчитывается не менее тысячи отклонений, непосредственно касающихся артерий, вен, капилляров, венул и артериол, артериовенулярных анастомозов.
По статистике эта группа болезней является самой распространенной причиной смерти у всех возрастных и социальных групп.
Типичными патологиями артерий являются:
- Стеноз, в результате которого через суженный просвет проникает недостаточно крови. В результате заболевания развивается ишемия тканей, простыми словами кислородное голодание. Заболеванием может быть затронут как основной ствол коронарной артерии (аорты), так и более мелкие ответвления.
- Окклюзия — одна из разновидности сужения просвета, причиной которой может стать тромб или холестериновая бляшка. Присутствие сгустка крови в кровеносном сосуде приводит к тем же последствиям, что и стеноз. Патологии в большей степени подвержен тупой угол ответвления артерий и мелкие по диаметру трубки.
- Делитация или расширение артерии, которая влечет образование аневризмы. Патология диагностируется у людей со сниженной эластичностью сосудов. Чаще всего ей подвергается аорта, сонные и церебральные артерии.
- Расслоение стенки с последующим ее разрывом. Данное заболевание поражает наиболее крупные артерии, подвергающиеся повышенным нагрузкам: аорта, коронарные и легочные сосуды.
Далеко не всегда медицина может предложить методы, улучшающие течение заболеваний или полностью устраняющие их. На начальном этапе улучшение достигается за счет приема препаратов для улучшения эластичности артерий и снижения артериального давления.
При сужении, вызванных тромбами или атеросклеротическими отложениями, ни один лекарственный препарат не может привести к полному выздоровлению. Единственным способом уменьшить угрозу для жизни является хирургическое вмешательство.
При стенозе выполняют установку стента, а при окклюзии выполняют удаление части артерии или отложения из их просвета.
Патологии артерий влекут такие заболевания, как стенокардия и инфаркт миокарда, инсульт, аневризма и перемежающая хромота.
В число распространенных заболеваний вен входит варикоз и тромбоз. Первое представляет собой необратимое растяжение стенок с образованием карманов — варикозных узлов, в которых застаивается кровь. Состояние сопровождается ишемией, выражающейся ощущением тяжести в ногах и тупой болью, отечностью. В варикозных карманах нередко происходит образование сгустка крови в просвете кровеносного сосуда. При благоприятных условиях он фиксируется у стенки и остается на месте. При повышенной нагрузке, стрессе, повышении давления тромб может оторваться и флотировать по системе кровообращения, провоцируя опасные для жизни состояния: тромбоэмболию легочной артерии, ишемический инсульт головного мозга и внутренних органов и т. д.
Для устранения заболеваний вен применяются консервативные и хирургические методы терапии. На начальных стадиях достаточно приема препаратов, повышающих тонус вен и предотвращающих образование тромбов. При прогрессирующих формах используется тромбэктомия или удаление наиболее поврежденных участков вен.
Сосуды микроциркуляторного русла редко подвергаются патологическим изменениям. Самым опасным заболеванием этой части кровеносной системы считается сосудистое новообразование, возникшее на месте артериовенулярного анастомоза. Прорастая в расположенный рядом лимфатический сосуд, злокачественная опухоль может распространяться в другие органы и ткани.
Видео: артерии и вены, артериолы, венулы
Источник: https://bloodvessel.ru/krovenosnaya-sistema-cheloveka/krovenosnye-sosudy