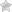МРТ кишечника или колоноскопия – что лучше? Этот вопрос сегодня очень актуален, как среди пациентов, так и специалистов. Выбрать самый эффективный из них не так и просто, ведь каждый из представленных способов диагностики кишечника имеет свои особенности проведения.
Колоноскопия кишечника
Колоноскопия – самый достоверный способ для диагностики кишечника. Еще манипуляция получила название видеоколоноскопия, так как для ее выполнения используется тонкий, гибкий фиброколоноскоп. На его конце расположена микрокамера. Если в результате диагностики врач обнаружит определенные изменения, то он сможет забрать фрагмент материала для биопсии.
Существуют следующие показания для проведения колоноскопии:
- выявление кишечных колитов;
- обнаружение полипов слизистой;
- подтверждение онкологических заболеваний.
Подготовка
Чтобы проверить кишечник при помощи колоноскопии, необходимо правильно подготовиться. Необходимо соблюдать следующие рекомендации:
- Легкое и диетическое питание на протяжении нескольких дней. Необходимо исключить из рациона продукты, которые приводят к газообразованию. Сюда стоит отнести бобовые, капусту, газированные напитки.
- За 24 часа до диагностики необходимо отказаться от еды, пить воду и травяные настои.
- Очистка кишечника выполняется за сутки до исследования. Делать это можно дома или в клинике.
- Те пациенты, которые страдают запорами, должны принимать слабительное для полной очистки кишечника.
Зачастую, человека не беспокоят никакие симптомы, однако, диарея или запоры могут негативно сказываться на состоянии организма, поэтому должны подвергаться своевременной диагностики и лечению.
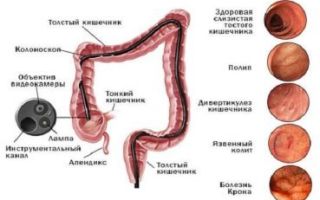
Как проводится процедура
Запрещено проводить колоноскопию пациентам при сильном воспалении прямой кишки или при геморроидальном кровотечении. Общая продолжительность манипуляции составляет 30 минут. В это время пациент может ощущать незначительный дискомфорт в виде вздутия, кишечного спазма. Выполняется колоноскопия следующим образом:
- Пациенту выполняют местную анестезию.
- Специалист осторожно вводит колоноскоп ректально.
- Последовательно выполняется осмотр стенок кишечника.
- Чтобы осмотр не спровоцировал болезненные ощущения, в толстую кишку вводят газ. Он расширяет изгибы исследуемого органа, а пациент в свою очередь ощущает вздутие живота.
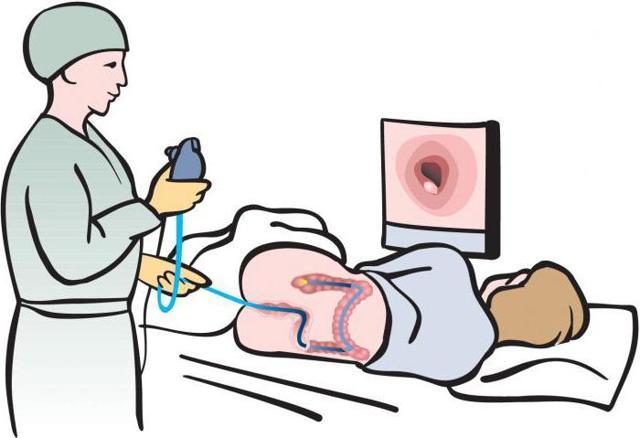
Магнитно-резонансная томография
МРТ кишечника – это высокоточный способ диагностики, при помощи которого удается обнаружить даже незначительные отклонения от нормы на ранних стадиях. МРТ совершенно безопасный и безболезненный метод.
С учетом сложности манипуляция может длиться 10-30 минут. Результаты диагностики пациент получает в этот же день. Особенность МРТ в том, что она способна различать мягкие ткани, а опытный врач без труда обнаружит все отделенные зоны исследуемого органа.
Проводить томографию нужно при следующих показаниях:
- воспаление пищеварительного тракта;
- постоянные запоры;
- полипы на слизистой кишечника;
- патологии при беременности;
- геморрой на первых стадиях развития;
- онкология кишечника.
Данное исследование назначают довольно-таки редко, т.к. кишечник имеет многослойное расположение, состоит из многих изгибов, что существенно усложняет его обследование с помощью метода МРТ.
Подготовка
Перед проведением томографии необходимо выполнить следующие подготовительные мероприятия:
- Употреблять диетическую пищу за 3 дня до манипуляции.
- Не употреблять еду в течение 12 часов до манипуляции.
- Очистить кишечник при помощи слабительного до образования прозрачного стула.
Как проводится
При выполнении МРТ врач может дать предельно точную оценку состоянию исследуемого органа. А достигается это за счет выведения изображения на монитор. Диагностика осуществляется таким образом:
- Пациенту необходимо снять все изделия из металла.
- Его располагают на выезжающую поверхность, фиксируют специальными ремнями.
- Далее пациента помещают в томограф. Там, при помощи магнитного поля выполняется сканирование исследуемого органа.
Длительность процедуры составляет 1 час. На протяжении этого времени больной может расслабиться и даже поспать. Единственное, что его может беспокоить — полная неподвижность тела.
Противопоказания
Проводить МРТ нельзя при следующих состояниях:
- Наличие у пациента встроенных, внутренних металлических деталей. Сюда можно отнести сердечные стимуляторы, зубные импланты, женские внутриматочные спирали, пластинки для срастания кости при переломе.
- Первые 2 месяца беременности.
- Маленькие детки не смогут так долго находиться в неподвижном состоянии.
Сравнительная характеристика колоноскопии и МРТ кишечника
Чтобы понять, что лучше колоноскопия кишечника или МРТ, необходимо рассмотреть преимущества и недостатки каждого из этих способов.
Таблица 1 – Сравнение эффективных методов диагностики кишечника.
| Метод диагностики | Преимущества | Недостатки и риски |
| МРТ |
|
|
| Компьютерная томография |
|
|
| Колоноскопия |
|
|
| Виртуальная колоноскопия |
|
|
Так что же лучше – МРТ или колоноскопия? МРТ – это точный и легкий неинвазивный метод, который может исследовать различные отделы кишечника. Но для выполнения диагностики потребуется сильное вздутие исследуемого органа. Для этого используется вода или пероральные контрастные средства.
Нередко результат МРТ – это направление на колоноскопию. Благодаря чему можно получить более подробный отчет об изменениях слизистой оболочки кишечника.
Но МРТ не позволяет изучить внутренние слизистые оболочки, а еще не является лечебной манипуляцией, так как невозможно удалить полипы или зять образцы тканей.
Если обследовать кишечник при помощи колоноскопии, то это позволит снизить процент заболеваемости раком. Но такой метод опасен тем, что может привести к развитию многочисленных побочных эффектов.
По сравнению с МРТ, колоноскопия позволяет детально и точно исследовать внутреннюю поверхность кишок, определить их точное состояние, наличие воспаления, полипов.
Кроме этого, колоноскопия – это не просто метод диагностики, а еще и лечебная процедура, так как позволяет одновременно с исследованием удалять полипы и брать образцы ткани на последующего анализа.
А вот виртуальная колоноскопия объединяет в себя достоинства МРТ и КТ. При этом картинка, полученная в результате исследования, является более полной и точной. Виртуальную колоноскопию можно отнести к современным методам диагностики кишечника. Но с ее помощью невозможно выполнять физические вмешательства.
Что выбрать: магнитно-резонансную томографию или колоноскопию? Отзывы медиков показывают, что второй вариант лучше, так как он более информативен.
Кроме этого, модно не просто исследовать орган, но и одновременно провести лечебные мероприятия.
А вот когда патологический процесс расположен внутри стенки и зрительно не обнаруживается, то для диагностики целесообразно использовать виртуальную колоноскопию, КТ или МРТ.
Возможна ли замена колоноскопии МРТ
Можно ли сделать МРТ кишечника вместо колоноскопии? Дать однозначный ответ сложно. Доктор может заменить колоноскопию томографией в том, случае, если пациент довольно эмоционально воспринимает эту процедуру. А в случае ее проведения — это пагубно скажется на психике.
Заменить колоноскопию МРТ можно только в том случае, если отсутствуют подозрения на тяжелые болезни исследуемого органа. Если же у больного прослеживается симптоматика, указывающая на серьезную патологию, то колоноскопию заменить МРТ нельзя.
Отзывы
Сергей, 42 года:
У меня до этого не было проблем со здоровьем. Но после 40 лет необходимо проверять свой кишечник. Я выполнял колоноскопию. Благодаря ей мне удалось исключить наследственную предрасположенность к онкологическим заболеваниям. За несколько дней до манипуляции я сидел на диете, очищал кишечник. Сама процедура прошла хорошо, и патология не обнаружилась.
Инна, 56 лет:
Я на протяжении нескольких лет не могли нормально жить из-за постоянной диареи. Причем сопровождалась она выделением крови. Нередко повышалась температура. Врачи мне назначили УЗИ кишечнику. В результате диагностики удалось обнаружить полипы в толстой кишке. Для их удаления мне назначили колоноскопию. Операция прошла легко, быстро и без последствий.
Светлана, 32 года:
После рождения ребенка у меня возникли проблемы с туалетом. Тогда я обратилась к врачу, который мне назначил МРТ. Благодаря ей удалось обнаружить большое количество геморроидальных узлов. Теперь готовлюсь к операции. Сама диагностика совершенно безболезненная и легка. Правда, проводили ее 50 минут, даже все тело затекло, так как нужно лежать в неподвижном состоянии.
Диагностика кишечника – это важный процесс, при помощи которого можно на ранней стадии обнаружить патологические процессы. Среди всего разнообразия способ исследования специалисты выделяют МРТ и колоноскопию. Но вот выбрать из них лучший вариант не так и просто.
При выборе подходящего метода диагностики врач отталкивается от симптоматики пациента, а также противопоказаний, при которых запрещено проводить МРТ или колоноскопию.
МРТ или колоноскопия кишечника — что лучше
Ссылка на основную публикацию
Источник:
Может ли МРТ заменить колоноскопию
Источник: https://medcenter42.ru/grudnaya-kletka/chto-luchshe-mrt-kishechnika-ili-kolonoskopiya-preimushhestva-i-nedostatki-podgotovka.html
Узи кишечника или колоноскопия, что лучше и в каких случаях
Ультразвуковое исследование и колоноскопия относятся к группе диагностических мероприятий при различных заболеваниях органов ЖКТ.
УЗИ используют в качестве первостепенной оценки состояния полости кишечника, органов брюшины. Только после неинвазивных методов исследования назначают более информативные способы исследования.
Что лучше, по мнению клиницистов, УЗИ кишечника или колоноскопия, попробуем разобраться в этой статье.
Можно ли сделать УЗИ кишечника вместо колоноскопии?
УЗИ позволяет определить следующие патологии:
- Наличие инородных тел;
- Крупные полипы (более 2 см);
- Изъязвление слизистых оболочек (выраженное);
- Анатомические структуры кишечника;
- Кистозные компоненты.
На УЗИ можно оценить толщину слизистых, размеры кишечника, диаметр просветов в различных отделах.
Однако, метод не лишён недостатков в сравнении с традиционной колоноскопией, среди которых:
- Ограничение видимости;
- Невозможность определения мельчайших патологий;
- Отсутствие возможности проведения биопсии.
Колоноскопия и ультразвуковое исследование имеют принципиально разный механизм. Первый заключается во введении специального зонда с оптическим и осветительным прибором с возможностью одновременного удаления полипов, забора биоптата на гистологию или цитологию, лечения кровотечений. Подробнее о том, как происходит колоноскопия, мы уже писали в отдельной статье.
Второй же предполагает поверхностное изучение тканей кишечника.
На заметку: ультразвуковое исследование совершенно безопасно и безболезненно, не требует особенной подготовки, может применяться у пациентов в любом возрасте.
Основные назначения
Ответить на вопрос о преимуществах ультразвука перед колоноскопией достаточно сложно, так как оба метода преследуют разные диагностические цели.
УЗИ назначается в следующих случаях:
- Первичная диагностика при предъявляемых жалобах;
- Проведение контрольного исследования после операции;
- Профилактические осмотры при имеющихся опухолях, кистах, полипах (что такое полипы в кишечнике и как их лечить подробнее здесь).
Ультразвук считается одним из самых безопасных и доступных методов исследования. Кабинет ультразвуковой диагностики есть практически в любом лечебном учреждении.
Метод УЗИ комфортен для пациентов любого возраста, а потому более предпочтителен на раннем этапе диагностики.
Особенности проведения
Для очищения кишечника рекомендуются абсорбирующие препараты:
- Энтеросгель,
- Смекта,
- Полисорб.
Накануне процедуры рекомендуется выпить препараты из группы пеногасителей для уменьшения газообразования: Боботик, Эспумизан. Правильная подготовка обеспечивает высокую информативность метода.
Манипуляцию осуществляют через стенку брюшной полости или эндоректально с введением контраста и специального датчика.
Техника проведения сложного эндоректального УЗИ выглядит следующим образом:
- Пациент раздевается и ложится на кушетку на спину;
- Далее его разворачивают спиной к врачу и вводят в ректальный канал специальное контрастное вещество (больной испытывает лишь небольшой дискомфорт);
- В анальный канал вводят датчик и оценивают состояние слизистых кишечника;
- Исследование проводят во время «работы» контраста и после выведения его из организма.
Дополнительная информация об ультразвуковом исследовании кишечника в этом видео:
Обратите внимание! Ультразвуковая диагностика имеет ряд некоторых особенностей:
- при обследовании толстой кишки важны пустой желудок и опустошенный мочевой пузырь;
- при обследовании прямой кишки важны пустой желудок и наполненный мочевой пузырь.
Диагностические мероприятия проводят при подозрении на аномалии развития кишечных отделов у новорождённых детей, раковую опухоль, недержание кала и сниженную перистальтику кишечника.
Можно ли после колоноскопии делать УЗИ брюшной полости?
В идеале, сначала проводят ультразвук, а после колоноскопическое исследование. Целесообразность использования обоих методов диагностики в один день зависит от клинического анамнеза, тяжести предполагаемого заболевания и мнения врача.
И УЗИ, и колоноскопия имеют множество преимуществ и недостатков. Однако, их нельзя полноценно сравнивать, как одинаковые методы исследования. Ультразвук и инвазивное исследование колоноскопом полностью отличаются по технике исполнения, а также преследуют разные цели.
- Если ультразвук хорош при вторичной диагностике, контроле над динамикой роста опухоли, то колоноскопия — единственный метод исследования, который применяется для радикальной диагностики и, по возможности, одновременного лечения некоторых патологических состояний.
- Записаться на приём к врачу вы можете непосредственно на нашем ресурсе.
- Будьте здоровы и счастливы!
Источник: https://polipunet.ru/lechenie/diagnostika/uzi-kishechnika-ili-kolonoskopiya
Какие плюсы и минусы у колоноскопии во сне?
Когда пациент слышит о назначении ему такой процедуры диагностики кишечника, как колоноскопия, он впадает в дикий ужас и страх. И они начинают либо искать альтернативные методы исследования, либо отказываются от него вовсе. Только малая часть доходит до кабинета эндоскописта. А это зря, ведь врач неспроста решил назначить такое исследование.
Но некоторые люди, отмечает прокишечник-ру, решают пойти немного другим путем – понимая, что проводить колоноскопию все-таки нужно, они идут на нее под наркозом или во сне. Правда, это не всегда возможно, все зависит от различных индивидуальных особенностей каждого. Поэтому давайте разберемся, в чем же плюсы и минусы при проведении колоноскопии во сне и под наркозом.
Что такое наркоз?
Чтобы сделать подобную диагностику толстого кишечника во сне, пациенту назначается общий наркоз. Во время него он ничего не чувствует, не осознает, сознание отсутствует.
Стоит отметить, что не в каждой клинике можно выполнить такой тип наркоза, т.к. в ней должна быть специальная реанимационная палата со специалистами по реанимации, ведь всякое может случиться.
Где делают колоноскопию под наркозом?
Как уже отмечал ПpoКишечникРу, клиника должна быть специализированной под подобные процедуры, поэтому среди коммерческих вариантов можно найти не в каждом городе.
Есть клиники широкого спектра, например, частная клиника Уро-Про. Можно также обратиться в специализированные, например, Гастроцентр в Москве или любая другая муниципальная профильная больница. Вы также можете найти в нашем каталоге и другие медицинские фирмы.
Плюсы наркоза
Давайте начнем с плюсов при проведении колоноскопии во сне:
- Все самое неприятное пройдет для вас незаметно, боли не чувствуется совсем;
- Нет чувства стыда и дискомфорта;
- Страха во время процедуры нет, если только до ее начала;
- По некоторым данным, отмечает ProKishechnik, колоноскопия во время сна занимается на 15-25 процентов меньше времени, чем при обычном способе;
- Отличный вариант провести исследование у детей, особенно непоседливых или боязливых, у которых только один вид врачебного кабинета вызывает дикий страх;
- Во время сна вероятность повреждения стенок кишечника значительно ниже, т.к. все мышцы расслаблены.
Минусы
Есть и свои минусы у данного способа диагностики:
- Есть противопоказания для наркоза, а значит, он будет разрешен не всем;
- Такой способ исследования не из дешевых вариантов;
- Не во всех городах можно пройти профильную клинику с такой услугой;
- Во время сна специалист не может получить обратной реакции от пациента, а это усложняет процедуру;
- Любой наркоз – нагрузка на внутренние органы (печень, почки, сердце), поэтому лишний раз прибегать к нему не стоит, советует ПроКишечникРу;
- При низкой стоимости услуги в сомнительных клиниках есть шанс получить опасные анестетики;
- Наркоз опасен и последствия не предсказуемы;
- Перед процедурой необходимо сдать дополнительные анализы.
Колоноскопия с помощью седации
Есть еще один способ проведения колоноскопии во сне – это седация. В таком случае делается инъекция, от которой состояние становиться подобное сну.
Пациенту вводят препарат, например, мидазолам или пропофол, от которого наступает поверхностный сон.
По данным prokishechnikRu, пациент во время такой процедуры может реагировать на указания врача, но не ощущать боли. Он успокаивается, состояние напоминает растение.
Видео о колоноскопии во сне
- Видео Елены Малышевой о том, кому же все таки нужна колоноскопия?
Заключение
Если спросить совета специалистов или изучить некоторые отзывы о колоноскопии (например, отзыв пациента у нас на сайте), то можно понять, что колоноскопия – это не такая и страшная процедура. Все страхи о ней вызваны либо отсутствием информации о ней, либо из-за чувства смущения и стыда. Если это осознать, то страх уменьшится, проверено.
Но если все-таки вы никак не решаетесь на манипуляции в состоянии полного создания, то выбирайте один из двух способов наркоза, описанных выше. Но ПрокишечникРу советует остановиться на втором – седативный сон, т.к. он практически не имеет побочных эффектов и менее безопасен.
Источник: https://prokishechnik.ru/obsledovanie-kishechnika/kolonoskopiya/385-plyusy-i-minusy-u-kolonoskopii-vo-sne.html
Когда можно и нельзя делать колоноскопию: показания и противопоказания к проведению исследования
Осмотр кишечника при колоноскопии даёт специалисту возможность визуально оценить слизистую и провести небольшие операции. Однако имеется ряд противопоказаний к колоноскопии, которые можно разделить на абсолютные и относительные.
Процедура колоноскопии назначается, когда необходимо:
- определение состояния стенок толстой кишки;
- проведение своевременной диагностики;
- назначение лечения заболеваний этого органа.
Исследование проводится при жалобах пациента, касающихся сбоев в работе кишечника и может быть назначено несколькими специалистами:
- Чаще всего доктором, который назначает колоноскопию, является врач-проктолог. Именно к нему нужно обратиться при возникновении симптомов, свидетельствующих о патологиях кишечника. Врач, на основе информации, полученной от пациента, и собственных пальпаторных и визуальных данных при осмотре, принимает решение о назначении процедуры.
- Если больной обратился к терапевту или гастроэнтерологу с жалобами на серьёзное заболевание кишечника, проведение колоноскопии могут назначить эти специалисты.
- Онколог при тревожных показателях в процессе общего обследования больного также может стать врачом, назначившим осмотр кишечника с помощью колоноскопа.
- При снижении уровня гемоглобина без видимых причин для этого гематолог может заподозрить скрытое кровотечение в кишечнике и рекомендовать пройти процедуру.
Показания к проведению
В диагностических целях колоноскопию проводят в ряде случаев:
- постоянные неприятные ощущения и боль в брюшной полости;
- боль в районе заднепроходного отверстия;
- подозрение на кишечную непроходимость;
- гной и слизистые выделения из кишки;
- неустойчивый стул (чередование диареи и поноса);
- нарушение перистальтики кишечника (регулярные запоры);
- резкое необоснованное похудение;
- болезнь Крона;
- наличие предрасположенности к раковым опухолям;
- анемия неизвестной этиологии;
- повышенная температура;
- неспецифический язвенный колит;
- кишечные кровотечения;
- забор ткани на исследование при обнаружении новообразований различной этиологии;
- следы крови в содержимом дистального отдела толстой кишки;
- неудовлетворительные результаты исследования кишечника другими методами;
- планируемая гинекологическая операция.
Процедура может назначаться в терапевтических целях:
- извлечение чужеродного тела;
- электрокоагуляция полипов;
- остановка кишечного кровотечения;
- удаление доброкачественных новообразований небольших размеров;
- восстановление толстокишечной проходимости.
Иногда, колоноскопия назначается дополнительно после проведённой ректороманоскопии — для уточнения диагноза. Людям старше 50 лет процедура в профилактических целях показана ежегодно.
На видео рассказывается о процедуре колоноскопии, кому и когда надо её пройти. Снято каналом «Жить здорово!».
Абсолютные противопоказания
Показания, при которых колоноскопию ни при каких обстоятельствах проводить нельзя:
- Острое гнойное воспаление в полости живота (перитонит). Состояние, при котором необходимо экстренное проведение операции. Промедление с целью проведения исследования может вызвать резкое ухудшение и повлечь за собой смерть больного.
- Шоковое состояние, с резким падением артериального давления. Проведение сложной процедуры колоноскопии в таком состоянии недопустимо.
- Серьёзные проблемы с сердцем – инфаркт миокарда, ишемическая болезнь в острой форме. Данные заболевания сами по себе являются угрозой для жизни больного. Риск серьёзных осложнений гораздо выше предполагаемой пользы от исследования.
- Ишемический или язвенный колит в стремительной форме. Проведение процедуры в таком состоянии может спровоцировать нарушение целостности стенок кишечника.
- Разрыв кишечника, с выходом содержимого в брюшную полость. Необходимо срочное оперативное вмешательство для предотвращения кровотечения. Проведение эндоскопического исследования невозможно.
- Беременность. Процедура является угрозой для жизни плода.
- Лёгочная и сердечная недостаточность последней стадии. Серьёзные нарушения кровообращения в таких состояниях требуют пристального внимания врачей и не допускают проведения различных манипуляций с пациентом.
Относительные ограничения
Состояния, при которых процедура может не принести желаемого результата, являются относительными:
- Внутреннее кровотечение. Скопление крови в полости живота и толстой кишке не позволит провести визуальный осмотр.
- Недавно проведённые полостные операции на брюшине. При проведении колоноскопии существует риск повреждения заживающих швов.
- Дивертикулит. Иногда, выпячивание кишки, характерное для данной патологии, затрудняет проход эндоскопа и делает невозможным сбор необходимых сведений.
- Паховая или пупочная грыжа. В некоторых случаях, болезненное состояние и ограничение проходимости для колоноскопа при выпадении кишечной петли не позволяют считать процедуру целесообразной.
- Искусственный клапан сердца у больного. Осмотр откладывается до окончания проведения терапии антибиотиками, чтобы исключить возможность заражения клапана.
- Плохая подготовка. При наличии даже незначительного количества каловых масс в кишечнике результаты эндоскопии могут быть искажены.
Факторы, при которых врач определяет целесообразность проведения процедуры:
- анальная трещина;
- спайки;
- повышенная температура тела;
- долихосигма.
Если разъяснения доктора о ходе процедуры не влияют на решение больного и следует категорический отказ от неё, колоноскопия не проводится. В некоторых случаях осмотр не рекомендуют проводить во время менструации. Специалист, при оценке общего состояния больного, может отложить проведение исследования, несмотря на отсутствие явных противопоказаний.
Типичные последствия и осложнения
Сложное эндоскопическое исследование, в некоторых случаях не проходит без последствий, к которым можно отнести:
- вздутие живота из-за остатков нагнетённого в кишечник воздуха;
- болевые ощущения и спазматические сокращения после удаления разрастаний и опухолей;
- головные боли;
- неприятное чувство дискомфорта в эпигастрии;
- рвота;
- диарея;
- повышение температуры;
- болезненные ощущения из-за небольших повреждений слизистой в результате неаккуратного введения эндоскопа.
Помимо этого, проведение колоноскопического осмотра может вызвать серьёзные осложнения:
- Нарушение целостности стенок кишечника (прободение). Содержимое кишечника при этом вытекает в полость живота и может привести к гнойному воспалению. Ухудшение состояния после проведённого обследования является сигналом для незамедлительного обращения к врачу.
- Появление кровотечения. После терапевтической колоноскопии с целью удаления разрастаний и новообразований у пациента может произойти истечение крови. В группе риска, в первую очередь, дети и люди пожилого возраста из-за тонких стенок кишечника. Кровотечение может начаться сразу или на 5–7 дней после проведения процедуры.
В очень редких случаях возможны:
- нарушения функций дыхательной системы из-за неправильного наркоза;
- заражение различными заболеваниями (ВИЧ, гепатит);
- разрыв селезёнки.
Чтобы избежать осложнений при проведении колоноскопии необходимо соблюдать предписания врача и выбирать проверенное лечебное учреждение.
Стоит ли делать колоноскопию: аргументы за и против
Против проведения колоноскопии могут выступать следующие аргументы:
- болезненные ощущения;
- инвазионная способность;
- возможность получения травмы;
- зависимость от особенностей анатомического строения.
Однако, при правильной подготовке и высокопрофессиональном проведении, процедура безболезненна, риски сводятся к минимуму.
Обследование даёт возможность:
- диагностировать заболевания толстой кишки на ранней стадии;
- визуально оценить состояние слизистой оболочки и стенок кишечника;
- при необходимости провести терапевтические манипуляции.
Исследование незаменимо при диагностике колоректального рака. Возможные осложнения и ряд противопоказаний – не повод отказываться от колоноскопии, поскольку ожидаемая польза превышает предполагаемые риски.
Загрузка …
Сколько стоит исследование?
Данные о стоимости процедуры представлены в таблице:
| Регион | Стоимость | Фирма |
| Москва | от 2900 руб. | «Медицинский центр Трастмед на Таганке» |
| Челябинск | от 1500 руб. | «Городская клиническая больница № 1» |
| Краснодар | от 1876 руб. | «Краевая клиническая больница № 2» |
Фотогалерея
Колоноскопическая процедура Болезни, диагностируемые при колоноскопии
Видео
Видео о пользе колоноскопии. Снято каналом «Лечение геморроя».
Загрузка …
Источник: https://hromosoma.com/kolonoskopija/protivopokazaniya-k-kolonoskopii-24728/
Мрт кишечника или колоноскопия?
МРТ кишечника – один из информативных методов диагностирования в современной медицине. МРТ используют почти во всех областях медицины, и не исключение гастроэнтерология. В рамках обследования томография кишечника не может являться единственным способом, она не способна максимально эффективно дать точную информацию о его внутренней структуре. МРТ исследование кишечника применяют как дополнительное обследование.
Если вам необходимо провести обследование кишечника, то вы, конечно, задумаетесь над вопросом: а каким же способом произвести обследование. Основная и традиционная процедура исследования кишечника — это колоноскопия. Но многие пациенты опасаются этого обследования из-за болезненности и вызываемых им неприятных ощущениях.
Итак, МРТ кишечника или колоноскопия: что лучше выбрать?
Выбирать какой из методов применять надо в зависимости от предварительного анализа заболевания и многих других признаков, которые может максимально точно определить только ваш лечащий врач.
Если же сравнивать МРТ и колоноскопию по степени удобства и комфортности, то бесспорно, томография будет впереди по этим показателям. Во время томографии кишечника пациент не испытывает болезненных и неприятных ощущений.
Данный способ обследования не требует специальной подготовки. Что же касательно возможностей МРТ, то они сильно ограничены структурой ЖКХ (желудочно-кишечного тракта).
С исследованием пищевода и желудка МР-томография справляется отлично, но качественно визуализировать петли кишечника не получится.
При выявлении воспалений, которые связаны с аутоиммунными процессами, поставить верный диагноз на основе одной МРТ очень затруднительно: обязательно необходимо дополнительно выполнить колоноскопию с забором образцов для исследования в лаборатории.
У этого метода имеются и другие отличия и достоинства перед томографией кишечника: во время проведения процедуры врач имеет возможность внимательно максимально изучить слизистую всего кишечника.
Это дает возможность изучить совсем малейшие изменения, выявить их патологию еще в первоначальной стадии. Колоноскопия разрешает совместно с осмотром выполнить также биопсию и позволяет провести лечебные процедуры.
Например, возможно удалить полипы, прижечь поврежденные сосуды, устранить заворот кишечных петель.
Основной недостаток колоноскопии – ее болезненность для больного. При прохождении обследования пациент испытывает от неприятных ощущений до сильной боли в момент введения и движения эндоскопа.
Также затруднение может вызвать выбор из таких методов осмотра кишечника, как КТ или МРТ. Компьютерная томография схожа с магнитно-резонансной, но основное отличие от МРТ – рентгеновское излучение для диагностирования органов. Естественно, это ограничивает использование КТ.
В ряде случаев необходимо совместное применение КТ и МРТ. Исследование совместно магнитным и рентгеновским методами позволяет наиболее четко увидеть всю полноту патологии, и максимально точно поставить правильный диагноз.
Плюсы и минусы КТ, МРТ кишечника и колоноскопии
Плюсы МРТ:
- показывает степень пристеночного и трансмурального поражения
- выявляет поражения и опухоли как снаружи , так и в стенках кишечника, и наименее заметные свищи.
Минусы МРТ:
- минимальная точность диагностики воспалительных процессов
- может «не заметить» воспаления, в частности на слизистых.
Плюсы компьютерной томографии:
- отображает полипы и поражения слизистых
- отличный способ при ограниченной возможности выполнения колоноскопии
- максимально результативна при обнаружении крупных опухолей или сужении кишки
- помогает выявить нарушения и патологии вне стенок и внутренней поверхности кишечника
- выявляет злокачественные образования еще на ранних стадиях
- определяет брюшные аневризмы аорты.
Минусы компьютерной томографии:
- существует риск незначительного, но все же радиационного облучения
- запрещено во время беременности
- нет возможности диагностировать пациентов избыточного веса
- ограничено для прохождения при острых болях и воспалительных процессах
- не рекомендуется для детей
Колоноскопия плюсы:
- позволяет наиболее точно рассмотреть внутренние поверхности и слизистые
- разрешает тщательно исследовать воспаления на слизистой, которые не возможно определить с помощью МРТ и КТ
- возможность удалять полипы, прижигать язвы в процессе самого обследования.
Колоноскопия минусы:
- можно непреднамеренно повредить кишечник
- есть возможность вызвова приступа аппендицита.
- существует риск при применении анестезии
- снижение артериального давления
- риск появления кровотечения
- не исключено обезвоживание организма
- риск возникновение диареи и воспалительного процесса в кишечнике
- риск занесения инфекции в кишечник.
ПОДЕЛИТЕСЬ С ДРУЗЬЯМИ И ПРОГОЛОСУЙТЕ
(2
Источник: https://tomografpro.ru/mrt-bryushnoj-polosti/mrt-kishechnika-ili-kolonoskopiya.html
10 противопоказаний к колоноскопии кишечника и побочные эффекты
Манипуляции внутри органов — это всегда риск. Современное диагностическое оборудование стараются сделать наиболее безопасным, но некоторым пациентам ставят запрет на проведение процедуры.
В ряде случаев — это временное явление, связанное с особым состоянием организма, а порой табу остается навсегда.
Сегодня мы разберемся в противопоказаниях к колоноскопии кишечника: какие из них не являются абсолютными, и как исправить ситуацию, чтобы обследоваться.
Для чего нужна процедура?
Большинство из нас имеет представление об эндоскопическом оборудовании. К нему относится аппарат для процедуры ФГДС, который знает каждый. А также колоноскоп — трубочка с камерой и фонариком на конце.
Ее вводят через анус в толстый кишечник. Изображение передается на монитор. Для лучшей видимости через прибор накачивают воздух, который растягивает стенки кишечника.
Через трубку можно пустить воду для промывания органа от остатков пищи, кала, крови и слизи.
Колоноскопия нужна для следующих целей:
- Постановка диагноза при расстройствах пищеварения, связанных с нижними отделами ЖКТ.
- Профилактика рака кишечника — одного из самых распространенных онкологических заболеваний.
- Забор материала для анализов.
- Удаление полипов.
Врач под увеличением видит все, что есть в кишечнике — язвы, образования, опухоли, трещины, воспаление, участки измененного эпителия. В натуральном виде величина, структура, цвет. Такие вещи невозможно обнаружить на снимке рентгена или УЗИ. Это несравнимый по информативности способ диагностики.
Достоинства колоноскопии:
- Натуральное изображение органа в мельчайших подробностях.
- Врач одновременно с обследованием может провести операцию по удалению опасных образований или взять биопсию подозрительных тканей.
- Обнаруживают опухоли до 1 см, что недоступно для других методов диагностики кишечника.
- Оборудование распространено повсеместно и не требует высоких затрат по содержанию. Поэтому процедура бесплатна в госучреждениях и предоставляется за небольшую цену в частных клиниках.
Но у процедуры есть недостатки:
- Колоноскоп проникает только до конца толстого отдела. Патологии тонкого кишечника придется искать другими способами.
- Имеет противопоказания, о которых подробно расскажем ниже.
- Боль и дискомфорт ощущает пациент, если процедура проводится без наркоза. После исследования некоторое время остается вздутие и неудобство в животе.
- Чтобы сделать колоноскопию, придется полностью очистить кишечник предварительно.
Внимание! Колоноскопию назначают терапевты, гастроэнтерологи, проктологи, гинекологи, гематологи.
Когда процедура рекомендована пациенту?
Кишечник — очень важный элемент, здесь происходит усвоение воды и питательных веществ, выведение наружу ненужного. В органе имеется микрофлора, которая составляет внушительную часть иммунной защиты. Кишечник постоянно загружен и ведет свою работу 24 часа в сутки.
Учитывая вредные привычки и неправильное питание современного человека, он подвергается сильному негативному воздействию постоянно. Поэтому диагностика органа очень важна в профилактических целях.
Кроме того, существует ряд показаний к колоноскопии, когда процедура настоятельно рекомендуется пациенту:
- На УЗИ или МРТ выявлена опухоль или другое образование;
- Подозревается болезнь Крона;
- В наличии неспецифический язвенный колит;
- Тест кала обнаружил скрытую кровь;
- Частичная непроходимость, которая проявляется в виде ленточного кала или полное перекрытие просвета органа;
- Биопсия крупных опухолей перед операцией.
Кроме диагностики, колоноскопию назначают для хирургического лечения следующих проблем:
- Удаление полипов кишечника;
- Устранение источников кровотечения методом коагуляции;
- Исправление нормального положения органа при завороте кишок;
- Восстановление проходимости;
- Удаление затвердевшего кала.
Показанием к проведению колоноскопии могут стать следующие симптомы:
- Регулярные кишечные колики с интенсивной болью схваткообразного и режущего характера;
- Выделение слизи и крови из анального отверстия;
- Сильные вздутия, которые происходят регулярно;
- Отсутствие нормального стула, вместо этого запоры или поносы;
- Потеря массы тела;
- Железодефицитная анемия;
- Случаи раковых и прочих опухолей у близких родственников;
- Патологии кишечника, которые не выявлены другими диагностическими способами;
- Симптомы общего воспаления неясного происхождения.
Внимание! В профилактических целях колоноскопия показана всем пациентам старше 50 один раз в году.
Существуют запреты, которые устранимы, поэтому временны. Они связаны с состоянием организма на данный момент. Другие ограничения постоянны ввиду риска для жизни пациента.
Также различают запреты, которые нарушать нельзя ни в коем случае, но они могут быть купированы со временем.
И относительные ограничения, когда необходимо сопоставить риск от колоноскопии с ситуацией, если ее не сделать.
Абсолютные противопоказания
Ни один врач не назначит процедуру пациенту при наличии таких факторов:
- Гнойное воспаление в брюшной полости — перитонит. В этом состоянии жизнь человека на волоске, нужна срочная полостная операция, потому что каждая минута может стать последней.
- Шок, который сопровождается резким падением артериального давления.
- Тяжелые формы язвенного или ишемического колита. В этом случае стенки органа повреждены настолько, что колоноскоп нарушает их целостность. Попадание содержимого кишечника в полость брюшины приведет к перитониту.
- Если пациент перенес инфаркт миокарда и имеет острую форму ишемии сердца, то инвазивная процедура способна стать причиной летального исхода.
- Разрыв или перфорация кишечника — нужна немедленная открытая операция.
- Беременность — это временное, но абсолютное противопоказание в связи с прямой угрозой жизни плода.
- Тяжелая форма сердечной или легочной недостаточности исключает возможность любых манипуляций внутри организма.
Большинство факторов — это критическое состояние пациента. Поэтому даже при бескровном вмешательстве может произойти смерть человека.
Внимание! Описанные случаи являются не рядовыми, а исключительными, поэтому встречаются крайне редко.
Относительные противопоказания
При подобных запретах решение принимается индивидуально. Если колоноскопия требуется срочно, то ограничениями могут пренебречь. Но врачи усиливают бдительность, чтобы быть готовыми к осложнениям в результате процедуры:
- Значительное внутреннее кровотечение частично купируют приемом специальных препаратов. Оставшуюся жидкость откачивают инструментами колоноскопа.
- Если еще не зажили швы от проведенной открытой операции. Процедуру назначают только в случае острой необходимости и крайне осторожно.
- Дивертикулы, которые затрудняют перемещение колоноскопа.
- Значительная пупочная или паховая грыжа с выпадением петли кишечника в отверстие между мышцами. Процедура невозможна до хирургического восстановления нормального положения органа.
- Пациенты с искусственным клапаном сердца должны предварительно пройти курс антибактериальной терапии в профилактических целях.
- Если пациент не смог правильно подготовиться к процедуре. Диагностике мешают оставшиеся в кишечнике каловые массы.
- Когда есть крупная анальная трещина, несрочную колоноскопию откладывают на время лечения.
- Перед процедурой необходимо выяснить причину высокой температуры тела.
- С осторожностью относятся к пациентам со сниженной свертываемостью крови.
- Предпосылкой к кровотечению при удалении полипов в кишечнике может стать повышенное артериальное давление перед колоноскопией.
- Люди пожилого возраста имеют много общих и хронических заболеваний, связанных с естественным старением организма, поэтому необходимость и возможность проведения процедуры определяется индивидуально.
- Детям колоноскопию не проводят в целях профилактики, только в случае серьезных показаний — кровотечения в толстом кишечнике, полипы, аномалии строения органа.
- При геморрое предварительно назначают лечение, чтобы уменьшить крупные узлы для нормального вхождения колоноскопа.
- Больные эпилепсией не подвергаются диагностике кишечника при наличии частых приступов.
(нажмите, чтобы увеличить)
Внимание! Колоноскопия при месячных не запрещена, а в некоторых случаях даже более информативна.
Отказ пациента от процедуры — противопоказание для врача
Без согласия человека подобные манипуляции осуществляются, если он в бессознательном состоянии, а колоноскопия спасет жизнь. В других случаях необходимо одобрение больного. Для работы с детьми учитывают мнение родителей. Процедуру для инвалида, признанного недееспособным, проводят с разрешения опекуна.
Задача врача объяснить необходимость колоноскопии, какие последствия ждут, если ее не сделать. Пациент, в свою очередь, может обговорить применение наркоза.
Именитые доктора, профессора и кандидаты наук считают, что колоноскопию обязательно следует проводить с погружением пациента в медикаментозный сон.
Сегодня используют такие препараты, которые действуют как мощное успокаивающее, не парализуют больного, как общая анестезия. Поэтому при пробуждении человек чувствует себя нормально: нет тошноты, спутанных мыслей, головокружения.
Какие последствия ждут пациента после колоноскопии?
Многие задумываются, опасно ли сделать колоноскопическую диагностику вообще? Какие непредвиденные ситуации могут возникнуть? Действительно в результате колоноскопии возникают такие проявления:
- Вздутие живота из-за оставшегося воздуха. По разрешению врача можно принять лекарство, которое устраняет такой побочный эффект, например, Эспумизан.
- Боли в животе вследствие удаления образований и других хирургических действий. Как правило, они терпимы, но можно купировать ощущения приемом спазмолитиков.
- Дискомфорт во внутренних органах пройдет в течение суток.
- Головные боли.
- Нарушения пищеварения — понос и запор. Результат очищения кишечника клизмами и слабительными.
- Повышение температуры возникает как реакция на вмешательство. Формируется легкое воспаление, которое проходит самостоятельно в течение нескольких часов. Если отмечается лихорадка, температурные значения растут, то нужно обращаться к врачу.
- Небольшое количество сукровицы связано с микротравмами слизистой.
Серьезные осложнения случаются редко:
- Перфорация стенки кишечника колоноскопом. Такое происходит при неосторожном исследовании органа, оболочка которого истончена в результате патологий. Если каловые массы попадут через отверстие в брюшную полость, за считанные часы разовьется перитонит, затем сепсис и смерть. Симптомы в виде сильных болей в животе, повышения температуры, лихорадки.
- Значительные кровотечения случаются при повреждениях стенки кишечника инструментами, неправильной обработки раны в результате удаления образований. Явление необязательно возникает сразу по окончании колоноскопии. Может пройти несколько дней. Иногда кровотечение — это следствие поднятия тяжестей, несоблюдения диеты или других нарушений после удаления опухолей в кишечнике. Наиболее подвержены такому осложнению дети и пожилые люди, оболочки органов у них тонкие и нежные.
Факт! Обычно колоноскопия проходит быстро и без происшествий. Процедура занимает до 20 минут, а пациент ничего не ощущает в состоянии медицинского сна. После легкий дискомфорт и вздутие, некоторое время требуется для восстановления стула.
Стоит ли идти на колоноскопию?
Вопрос непраздный, потому что многие пациенты стесняются такой процедуры, особенно мужчины.
Однако в диагностике кишечника она занимает важное место, по многим показателям превосходя УЗИ, Ирригоскопию, и даже МРТ, которую называют виртуальной колоноскопией.
Главное преимущество, что за одну процедуру врач сможет не только обнаружить проблему воочию, но и оперативно решить ее. Учитывая то, что для каждого диагностического мероприятия кишечника требуется длительная подготовка, это избавляет от многих хлопот.
Как подготовится к процедуре?
Девушки во время менструации и особо стеснительные пациенты могут купить в аптеке трусы для колоноскопии. Это одноразовое белье с отверстием сзади. Женщина закрепит на ней прокладку или спрячет хвостик от тампона.
Кроме того, потребуется:
- Соблюдать диету за несколько дней, чтобы избежать вздутия, обеспечить очищение кишечника.
- За 24 часа полностью перейти на воду, разрешается зеленый чай и другие прозрачные напитки.
- Пить слабительные препараты накануне.
- Провести очистительную клизму после естественного действия лекарств.
Внимание! Если подготовка не пройдет должным образом, исследование будет перенесено на другой срок.
Вопрос о противопоказаниях всегда решается перед назначением процедуры. Врач учитывает заболевания пациента, общее состояние, степень необходимости обследования. Колоноскопия — безопасный диагностический метод в руках профессионала. По отзывам пациентов никаких экстренных ситуаций во время и после процедуры у них не возникало.
Источник: https://polips.ru/drugoe/kolonoskopiya-protivopokazaniya.html

 Зачастую, человека не беспокоят никакие симптомы, однако, диарея или запоры могут негативно сказываться на состоянии организма, поэтому должны подвергаться своевременной диагностики и лечению.
Зачастую, человека не беспокоят никакие симптомы, однако, диарея или запоры могут негативно сказываться на состоянии организма, поэтому должны подвергаться своевременной диагностики и лечению. Данное исследование назначают довольно-таки редко, т.к. кишечник имеет многослойное расположение, состоит из многих изгибов, что существенно усложняет его обследование с помощью метода МРТ.
Данное исследование назначают довольно-таки редко, т.к. кишечник имеет многослойное расположение, состоит из многих изгибов, что существенно усложняет его обследование с помощью метода МРТ.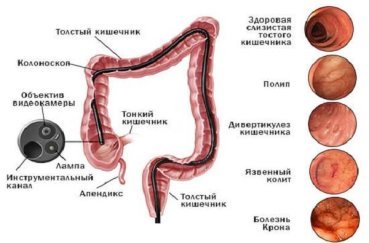 Болезни, диагностируемые при колоноскопии
Болезни, диагностируемые при колоноскопии