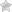Илеофеморальный тромбоз — тяжелое заболевание венозной системы, которое вызвано перекрытием просвета подвздошных или бедренных сосудов тромботическими массами. Прекращение оттока крови из нижележащих вен ног и тазовых органов приводит к быстрому застою, отечности, сдавлению артерий нижних конечностей. В результате создаются условия для возникновения гангрены стопы.
Другой крайне тяжелый исход заболевания — отрыв эмбола и перенос его через систему полых вен в правые отделы сердца и сосуды легких. Это приводит к опасной тромбэмболии легочной артерии с летальным исходом.
В Международной классификации болезней (МКБ-10) илеофеморальный тромбоз включен в группу «Болезней вен и лимфатических сосудов», подвид «Флебиты и тромбофлебиты». Кодируется как I80, куда относятся тромбозы глубоких вен.
У кого чаще всего образуются тромбы?
Изучение заболевания позволило выделить группу риска среди пациентов, склонных к глубокому тромбозу илеофеморальной зоны. К ним относятся:
- пожилые люди, особенно страдающие хроническими болезнями сердца с застойными явлениями;
- больные сахарным диабетом, ожирением;
- беременные женщины до и после родов;
- лица, перенесшие тяжелые травмы;
- женщины, принимающие гормональные противозачаточные средства;
- инфекционные больные и люди, страдающие нагноительными и воспалительными заболеваниями (фурункулы, флегмоны, септические состояния);
- пациенты с онкологической патологией, поскольку содержат в крови факторы, повышающие свертываемость (особенно при раке легкого, поджелудочной железы, желудка, яичников).
Особая группа — перенесшие длительные оперативные вмешательства. В этом случае для лечащих хирургов предотвращение илеофеморального тромбоза является гарантией выздоровления пациента и целью профилактики в комплексном лечении до и после операции.
Механизмы образования тромба
В образовании тромба участвуют клетки внутренней оболочки вен (эндотелия). Их повреждение приводит в усиленному выбросу интерлейкина, который относят к одному из факторов склеивания тромбоцитов. При травмировании тканей в кровь поступает избыток тромбопластина. Он заканчивает формирование тромба.
Как правило, широкая часть тромба («головка») фиксируется у клапана вены, а его «хвост» может уходить и заполнять все крупные ветви. Доказано, что в первые 4 дня с момента образования сила пристеночной фиксации слаба. Именно в этот период возможен отрыв с образованием эмбола. Через 6 дней обычно присоединяется воспаление оболочки сосуда и «припаивает» тромб к стенке.
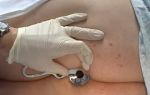
В бедренную и общую подвздошную вену тромб поступает в 89% случаев из глубоких вен голеней
В области икроножных мышц венозные сосуды имеют в стенке небольшие полости (суральные синусы). Они заполняются током крови в период расслабления мышцы и открываются в глубокие вены при сокращении. Так, в норме срабатывает мышечно-венозный насос, проталкивающий кровь на высший уровень.
Любое длительное неподвижное и расслабленное состояние пациента (постельный режим) вызывает застой крови в синусах. Здесь и начинают формироваться тромбы. Процесс поддерживается приведенными факторами, усиливающими свертываемость.
Что показали исследования больных хирургического стационара?
Борьба с послеоперационными осложнениями позволила провести исследование процесса тромбообразования в глубоких венах нижних конечностей у прооперированных пациентов старше 40-летнего возраста.
Способом контроля за состоянием бедренной и подвздошной вен являлось ультразвуковое динамическое наблюдение. Выявленные результаты:
- тромбоз суральных синусов икроножных мышц начался у 83,3% больных уже на операционном столе;
- синусы расширялись до 15 мм в диаметре;
- в отдельных случаях наблюдалось тромбообразование в области задних большеберцовых и малых вен;
- у половины наблюдаемых пациентов срок полного формирования тромба составил первые 7 дней;
- у 36,1% — вторая неделя, и лишь у 13,9% возник тромбоз на третьей неделе;
- в большей части случаев (у 80% пациентов) самопроизвольно произошло растворение тромбов;
- у 1/5 тромботические массы стали распространяться на бедренную, брыжеечную вены и выше.
В группу изучаемых пациентов включали только лиц, перенесших операции длительностью более часа под общим эндотрахеальным наркозом
Почему не помогают вспомогательные сосуды?
Коллатеральными или вспомогательными венами в случае тромбоза бедренного и брыжеечного стволов являются:
- поверхностные подкожные вены бедра и ее притоки;
- глубокие круги в срединной и боковой области.
Важно, что в развитии патологии илеофеморальных вен коллатеральное кровообращение оказывается недостаточным. Поскольку все дополнительные вены по разным причинам функционально не подготовлены к нагрузке, они не в состоянии обеспечить необходимый поток крови.
Процесс протекает более благоприятно, если тромб распространяется постепенно с периферических вен к центру. Тогда часть коллатералей успевает начать работать. Если же источником тромба служит большая подкожная бедренная вена и возникает переход на общую бедренную, то наступает острая блокада кровотока в нижней конечности.
Клинические проявления
К симптомам илеофеморального тромбоза относятся:
- жалобы больного на боли по передней и внутренней поверхности бедра, в паху, в области икроножных мышц;
- в случае сочетания с тромбозом подколенной вены имеется болезненность и ограничение движений в коленном суставе.
При осмотре врач обнаруживает:
- увеличение пораженной нижней конечности в объеме за счет отека;
- отек носит распространенный характер от стопы до паха, может переходить на ягодичную область;
- усиленный венозный рисунок на бедре появляется спустя 3 дня, при этом немного уменьшается отек (кровь «перегружается» в поверхностные вены).
Цвет кожи ноги изменяется от бледного до синюшного
С помощью пальпации выявляется максимальная болезненность по пути бедренной вены и в паховой области.
Клинические формы тромбоза
Начало и последующее течение заболевания чаще всего происходит в двух вариантах.
Белая болевая флегмазия или псевдоэмболия возникает в случаях сочетания со спазмом бедренной артерии или ее ветвей. Она характеризуется:
- внезапным началом;
- пульсирующим характером болей;
- похолоданием и онемением нижней конечности, напоминающим артериальную эмболию;
- быстрым нарастанием отека;
- ограничением чувствительности и движений в пальцах стопы;
- исчезновением пульсации на тыльной артерии стопы.
Синяя болевая флегмазия образуется за счет острой полной блокады всех глубоких вен нижней конечности на уровне устья бедренного или подвдошного сосудов. Типичные симптомы:
- очень интенсивные боли «разрывающего» характера;
- нога резко увеличена в объеме за счет плотного отека;
- кожа фиолетового или почти черного цвета;
- появляются крупные пузыри с серозной или кровянистой жидкостью;
- отсутствует пульсация на артериях из-за сдавления отеками.
В тяжелой стадии развивается гангрена ноги, появляются симптомы шока и нарастающей интоксикации:
- заторможенное сознание;
- тахикардия;
- нитевидный пульс;
- низкое артериальное давление;
- повышается температура тела.
Тромбоз на уровне общей брыжеечной вены вызывает неясные перитонеальные симптомы, редко динамическую кишечную непроходимость с приступами задержки стула и газов, спастическими болями по ходу кишечника.
Стадии течения заболевания
Принято различать 2 стадии в течении заболевания:
- продромальную (начальная, скрытая) — боли в ногах не постоянные, меняют локализацию, ноющие или тупые, не интенсивные, возможно повышение температуры тела, неясные боли в животе и в пояснице;
- стадию выраженных клинических симптомов — отмечаются все перечисленные симптомы, в зависимости от формы заболевания.
Способы диагностики
Одним из простых способов диагностики является выявление симптома Ловенберга с помощью сдавления голени манжеткой обычного аппарата для измерения артериального давления. Накачивание манжетки до 150–180 мм рт. ст. при здоровых венах не вызывает неприятных ощущений. При тромбозе боли появляются уже на цифрах 80–100 мм рт. ст.
УЗИ сосудов позволяет обнаружить место оседания тромба, его размеры
- Метод дуплексного ультразвукового сканнирования сосудов проводится с использованием цветового изображения. В просвете исследуемых сосудов обнаруживаются тромботические массы. Их плотность усиливается в зависимости от «возраста» тромба. Не различаются створки клапанов. Измененные вены расширяются в диаметре в 2–2,5 раза. Применяется проба с компрессией (сдавлением), на которую тромбированная вена не реагирует.
- Способ рентгеноконтрастной илеокавографии используется при подозрении на распространение тромба выше паховой складки. При такой локализации УЗИ затруднена газовыми пузырями кишечника.
- В случаях непереносимости рентгеноконтрастных веществ в сосудистых центрах используют радионуклидную флебографию с предварительным введением фибриногена, меченного радиоизотопами йода.
С какими заболеваниями проводится дифференциальная диагностика?
Также вы можете прочитать:Тромбоз поверхностных вен нижних конечностей
Илеофеморальный тромбоз имеет сходные признаки с рядом заболеваний. Хирурги при обследовании пациента должны отвергнуть подозрение на такие процессы:
- рожистое воспаление;
- болезни артерий спастического характера;
- хронический лимфостаз (слоновость);
- поражение икроножных мышц при разрыве сухожилий стопы;
- выраженный целлюлит;
- отеки при сердечных или почечных заболеваниях;
- болевые проявления полиневрита, пояснично-крестцового радикулита.
Способы лечения
Пациенты с илеофеморальным тромбозом нуждаются в лечебных мероприятиях, проводимых в стационарных условиях. Перевозка больного в лечебное учреждение проводится только на носилках в лежачем положении.
Больным назначается постельный режим до периода стабилизации тромбообразования и лабораторного подтверждения снижения свертываемости крови (контроль протромбинового индекса проводят каждые 3 дня). Затем разрешается постепенное восстановление активных движений при условии наложения сдавливающей повязки эластичным бинтом. Длительного постельного режима стараются избегать.
Консервативные способы
Для консервативного лечения используются средства, способные снизить свертываемость крови (антикоагулянты), повлиять на склеивание тромбоцитов (дезагреганты).
Проведение тромболитической терапии по схеме возможно только в первые 6 часов с момента начала заболевания и не рекомендуется без предварительной установки кавафильтра в нижнюю полую вену. Осторожность связана с возможным образованием эмбола и осложнением легочной артерии тромбозом.
Антибиотики назначаются при подозрении на флебит вены.
В качестве симптоматических средств используют обезболивающие препараты, спазмолитики.
Хирургический доступ к бедренной вене
Оперативные методы
Оперативное лечение заключается в борьбе с возможной эмболией легочной артерии. Проводятся:
- установка кавафильтра в нижнюю полую вену на уровне ниже присоединения почечных вен;
- операция пликации (расчленения) нижней полой вены швами, созданием из общего нескольких каналов, если нет возможности установить кавафильтр;
- введение фермента Стрептазы через катетер прямо к тромбу называется региональным тромболизисом, проводится в первые трое суток, контролируется с помощью УЗИ;
- удаление тромба (тромбэктомия) — способ, применяемый при синей флегмазии и безуспешной консервативной терапии, метод лечения используется ограниченно, поскольку результаты весьма неутешительны: в 80% случаев тромбоз формируется повторно, высока смертность во время операции от тромбоза легочной артерии при удалении тромба из правой подвздошной вены. А тромбэктомия из левой подвздошной вены затруднена из-за близкого расположения одноименной артерии и опасности кровотечения в связи с ее травмированием.
Исходы лечения и прогноз
Динамическое наблюдение показало следующее:
- проходимость восстанавливается через полгода у 70% пациентов;
- в 44% случаев вены превращаются в провисшие трубки, теряют способность поддерживать кровоток, поскольку нарушается строение клапанного аппарата;
- формируется хроническая венозная недостаточность.
Применение в терапии антикоагулянтов уменьшает вероятность летального исхода с 50% до 10%. Промедление с лечением приводит к смерти от тромбоза легочной артерии каждого пятого или десятого больного (по разным данным).
Профилактика
Вопросы профилактики касаются пациентов групп риска. Им следует:
- постоянно носить компрессионные чулки (сжимаются поверхностные вены, усиливается кровоток по глубоким сосудам, что предотвращает их тромбоз);
- принимать препараты венотоники;
- проверять анализ на протромбиновый индекс и поддерживать показатель сниженным с помощью лекарств группы антикоагулянтов;
- не допускать длительного постельного режима, проводить упражнения для ног даже в лежачем состоянии.
Возникновение болей и отеков ноги должно настораживать любого человека. Своевременное обследование поможет распознать причину и назначить лечение.
Источник: https://icvtormet.ru/bolezni/ileofemoralnyy-tromboz-nizhnih-konechnostey
Илеофеморальный тромбоз: симптомы и форма болезни
Илеофеморальный тромбоз – заболевание, для которого характерно формирование закупорки бедренной и подвздошной вены. Эта патология может развиться в любом возрасте. У детей илеофеморальный тромбоз протекает благоприятно, с положительным прогнозом. У взрослых болезнь проходит тяжело, наблюдается повышенный риск тромбоэмболии легочной артерии.
Причины
Причиной развития илеофеморального тромбоза является сочетание трех факторов, которые называются триадой Вирхова: повреждение внутренней оболочки вены, замедление тока и повышение вязкости крови.
При нарушении целостности внутренней оболочки сосуда механическим, инфекционным или аллергическим агентом она становится шероховатой. К очагу поступают склеивающие вещества.
Фиксация тромба происходит в зоне клапана, причем в первые 3-4 дня сгусток слабо закреплен на стенке сосуда и может переместиться с током крови, провоцируя развитие эмболии.
- постельный режим;
- травмы ног;
- инфекционные болезни;
- гормональная терапии или прием пероральных контрацептивов;
- беременность и послеродовый период;
- новообразования в органах малого таза;
- застой венозной крови в нижних конечностях, варикоз;
- сахарный диабет, лишний вес
Более всего тромбообразованию в бедренной и подвздошной вене подвержены люди пожилого возраста, с ослабленным организмом и страдающие хронической патологий.
Симптомы
Острый илеофеморальный тромбоз имеет в своем течении 2 стадии. В зависимости от того, на каком этапе находится развитие болезни, симптомы отличаются. Для продромальной стадии характерно возникновение болей различной локализации. Возможно ощущение дискомфорта в области поясницы, внизу живота или в нижней конечности. Характер болей тупой, ноющий, температура тела повышается.
Формы болезни
Существует классификация, отражающая различные формы илеофеморального тромбоза, для которых характерны специфические проявления:
- белая флегмазия;
- синяя болевая флегмазия.
Белая флегмазия (псевдоэмболия) формируется при спазме бедренной артерии и ее ответвлений. Развивается спонтанно, сопровождается характерной пульсирующей болью, похолоданием ног, отечностью, нарушением чувствительности и двигательной функции пальцев. Пульс не прощупывается.
Синяя болевая флегмазия характерна для поражения глубоких вен. Возникает интенсивная боль, формируется плотный отек, кожа синеет, иногда становится черной, появляются пузыри, содержащие серозную или кровянистую жидкость. Пульс не прощупывается по причине сдавливания артерий отечной тканью. Температура тела повышена.
Осложнения
В отсутствие своевременного оказания медицинской помощи, а также при неправильном лечении, когда симптомы принимаются за проявление другого заболевания, возможно развитие опасного осложнения – тромбоэмболии легочной артерии. Кроме того, острый илеофеморальный флеботромбоз в тяжелых случаях приводит к гангрене нижней конечности и закупорке нижней полой вены.
Прогноз для пациентов зависит от степени повреждения сосудов, клинической симптоматики заболевания и эффективности проводимой терапии. При своевременном лечении спустя 6 месяцев после начала курса терапии у большинства больных восстанавливается проходимость сосудов. Если заболевание было диагностировано в запущенной форме, может развиться хроническая венозная недостаточность.
Диагностика
При возникновении характерных для илеофеморального тромбоз симптомов следует обратиться к врачу. Диагностика этого заболевания начинается с опроса, в ходе которого врач уточняет жалобы, определяет факторы риска и историю болезни пациента.
Затем проводится осмотр, с помощью пальпации определяется локализация сгустка. Возможно использование функциональной пробы: на голень надевается манжета тонометра, нагнетается давление. При наличии тромбоза у пациента возникает боль при 80-110 мм.рт.
ст.
- Дуплексное сканирование позволяет обнаружить тромботические массы в сосудах. Чем они плотнее, тем запущеннее болезнь. На изображении можно различить створки клапанов, при патологии они могут быть увеличены в 2 раза.
- Рентгенконтрастная илеокаваграфия позволяет обнаружить тромб при распространении его выше паха.
- Радионуклидная флебография проводится при индивидуальной непереносимости контрастного вещества.
- Магнитно-резонансная томография является высокоточной методикой, которая позволяет минимизировать вредное воздействие излучения. К тому же с помощью МРТ можно выявить патологию в тех областях конечностей, которые не визуализируются на рентгене.
Лечение
Схема терапии илеофеморального тромбоза нижних конечностей определяется в зависимости от тяжести болезни и степени поражения сосудов, а также от индивидуальных особенностей пациента.
На первых стадиях патологии проводится консервативная терапия, основанная на применении медицинских препаратов.
Часто заболевание диагностируется на поздних стадиях, в таком случае, а также при наличии угрожающего жизни состояния, необходимо проведение операции.
Медикаментозная терапия
Основная составляющая лечения фармакологическими препаратами – использование медикаментов следующих групп:
- антиагрегантные (Аспирин, Курантил) средства снижают свертываемость;
- антикоагулянтные средства (Гепарин, Варфарин) разжижают кровь, снижают свертываемость и тромбообразование;
- противовоспалительные средства используются в составе симптоматической терапии;
- антибиотики устраняют инфекции, используются при воспалении пораженной вены;
- спазмолитические средства (Но-шпа) устраняют спазм и снижают боль;
- тромболитики (Стрептокиназа) растворяют тромб.
Хирургическое лечение
Операции при остром илеофеморальном тромбозе, как и при других локализациях патологии, проводятся, когда состояние представляет опасность. Вид хирургического вмешательства зависит от расположения сгустка. Проводятся следующие типы операций:
- тромболизис;
- установка кава-фильтра;
- тромбоэктомия.
Тромболизис выполняется пациентам младше 50 лет со свежим тромбозом, для других пациентов процедура противопоказана, так как сопряжена с риском кровотечений. К тому же, он может привести к тромбоэмболии легочной артерии, поэтому должен проводиться после установки кава-фильтра.
Профилактика
Профилактика илеофеморального тромбоза и его последствий заключается в постоянном соблюдении мер, направленных на укрепление организма и сосудов. Особенно это важно лицам из группы риска: хирургическим больным, страдающим патологией сердечно-сосудистой системы и имеющим наследственную предрасположенность к патологии.
- ношение компрессионного трикотажа или использование эластичных бинтов;
- раннее начало двигательной активности после операции;
- профилактическое использование антиагрегантов;
- отказ от тесной одежды.
Всем пациентам и здоровым людям рекомендуется вести активный образ жизни, отказаться от курения и алкогольных напитков, нормализовать вес.
Следует соблюдать принципы правильного питания и употреблять достаточное количество воды, это позволит не только нормализовать работу кровеносной системы, но и снизить вес.
Статическая нагрузка, работа в одном положении создает повышенный риск тромбообразования, поэтому при невозможности смены деятельности рекомендуется делать перерывы в работе.
Источник: https://bloodvessel.ru/tromboz/ileofemoralnyj-tromboz
Илеофеморальный тромбоз
Илеофеморальный тромбоз – это поражение глубоких вен нижних конечностей, связанное с блокадой кровотока тромботическими массами на уровне подвздошно-бедренного сегмента. Окклюзия сосуда нарушает венозную гемодинамику, что проявляется лихорадкой, отеком мягких тканей, болью, изменением кожной окраски на стороне закупорки. В диагностике учитывают клинические данные, результаты биохимического анализа крови (маркеры тромбообразования, коагулограмма), УЗДС сосудов и флебографии. Лечебная программа включает консервативную коррекцию (медикаментозную, компрессионную терапию) и эндоваскулярные вмешательства.
Илеофеморальный (подвздошно-бедренный) тромбоз представляет собой опасную разновидность флеботромбоза в системе нижней полой вены с высоким риском осложнений. Это достаточно распространенное заболевание – на его долю приходится 25% всех тромботических поражений глубоких сосудов (1–2 случая на 1000 населения ежегодно).
Частота закупорки проксимальных участков венозной системы нижних конечностей по сравнению с дистальными выше в 3 раза. После 50 лет встречаемость патологии экспоненциально возрастает, составляя в пожилом и старческом возрасте более 300 случаев на 100 тыс. человек. Женщины страдают от тромботических состояний вдвое чаще.
Илеофеморальный тромбоз
Возникновение болезни провоцируется рядом факторов, запускающих образование внутрисосудистых тромбов. Патологические предпосылки известны как триада Вирхова – замедление кровотока (стаз), изменение реологических свойств крови (гиперкоагуляция), травма сосудистой стенки. Поражение илеофеморального сегмента возникает под влиянием различных причин:
- Повреждение эндотелия. Вероятность тромбоза возрастает при инвазивных вмешательствах (катетеризации сосудов), операциях (на крупных суставах, органах брюшной полости и малого таза), переломах. Повреждающее действие оказывают внутрисосудистые устройства (стенты, фильтры, искусственные клапаны), некоторые биохимические нарушения (гипергомоцистеинемия).
- Длительная адинамия. Флеботромбозы часто возникают по причине длительного обездвиживания нижних конечностей на фоне иммобилизации, наркоза с миорелаксантами, паралича, строгого постельного режима. Сходный механизм задействуется при затяжных авиаперелетах, автомобильных поездках.
- Препятствия кровотоку. Замедление гемодинамики в подвздошных сосудах возникает из-за врожденных и приобретенных препятствий механического характера (перегородки, спайки). Экстравазальные (внешние) предпосылки для стаза реализуются при синдроме Мей-Турнера (прерывание полой вены), сдавлении опухолями.
- Тромбофилии. Склонность к тромбообразованию обусловлена рядом наследственных аномалий коагуляционной системы (дефицитом протеинов C и S, патологическим плазминогеном, недостаточностью антитромбина). Из приобретенных тромбофилий важная роль отводится антифосфолипидному синдрому, дисфибриногенемии.
Частота тромботических нарушений существенно возрастает в третьем триместре беременности и на первой неделе послеродового периода. Они встречаются при злокачественных опухолях, сердечно-сосудистой патологии (инфаркте миокарда, инсультах, сердечной декомпенсации), нефротическом синдроме и других заболеваниях.
На возникновение илеофеморального тромбоза также влияют возраст старше 40 лет, курение, избыточная масса тела, прием некоторых медикаментов (оральных контрацептивов, химиопрепаратов). Обычно заболевание развивается при сочетании нескольких причин и факторов риска.
Венозный застой способствует увеличению количества активированных факторов свертывания, гипоксии эндотелия, накоплению тромботического материала.
Повреждение стенки сопровождается выработкой цитокинов и стимуляцией агрегации тромбоцитов. Обнажение субэндотелиального слоя лишь усугубляет этот процесс, способствуя адгезии кровяных пластинок и активации коагуляционного каскада.
Образование сгустка ускоряется тромбопластином, поступающим из поврежденных тканей.
Флеботромбоз характеризуется постоянно нарастающей обструкцией сосудистого просвета, что лишь усиливает выраженность стаза. Ламинарный кровоток сменяется турбулентным, количество коагуляционных факторов нарастает.
Дальнейшее развитие илеофеморального тромбоза может идти несколькими путями: спонтанный лизис патологических масс, распространение в проксимальном или дистальном направлениях, отрыв и эмболизация, организация с формированием стойкой окклюзии, частичная реканализация.
Закупорка илеофеморального сегмента входит в структуру тромбозов глубоких вен нижней конечности, являясь их центральным (проксимальным) типом. Согласно классификации, наиболее распространенной в клинической флебологии, существует несколько разновидностей тромбов по характеру их прикрепления:
- Флотирующий (колеблющийся). Характеризуется наличием всего одной точки фиксации к стенке сосуда. В зависимости от длины, он бывает сегментарным и распространенным с флотирующей верхушкой. Наиболее опасен с точки зрения эмболизации.
- Пристеночный. Тромб плотно прикреплен к венозной стенке. Обтурирует просвет илеофеморального сегмента не полностью (большая часть остается свободной).
- Окклюзивный. Практически полностью перекрывает кровоток в венозном русле. Является следствием прогрессирования пристеночного сгустка. Оба последних вида считаются неэмболоопасными.
Тромботический процесс бывает нисходящим, восходящим или распространяющимся в обоих направлениях. Возникая в неизмененных венах, он является первичным, а при повторном развитии болезнь носит рецидивирующий характер. Обычно наблюдается левосторонний флеботромбоз – правый подвздошно-бедренный участок поражается в три раза реже.
Исходя из клинической картины, илеофеморальные тромбозы бывают симптомными и бессимптомными. Манифестные варианты проходят две стадии – компенсации и декомпенсации. С учетом вероятных последствий, встречаются неосложненные и осложненные формы. По клиническим критериям определяют и степень риска тромбоэмболий (высокая, умеренная, низкая).
Первичный процесс во многих случаях протекает скрыто и бессимптомно, пока не произойдет гемодинамически значимой окклюзии бедренно-подвздошного сегмента, распространения на значительном протяжении или отрыва флотирующего сгустка. Заболевание начинается с продромальной стадии, когда еще нет выраженного нарушения венозного кровотока. В эту фазу особенно велика опасность эмболии, что обусловлено слабой фиксацией сгустка при сохраняющейся гемодинамике.
На раннем этапе клиническая картина ограничивается лишь лихорадкой (без связи с другими причинами) и болевым синдромом. Повышение температуры иногда становится единственным признаком латентного тромбоза.
Боли охватывают пояснично-крестцовую область, нижние отделы живота и конечность на пораженной стороне. Сначала они локализуются около паховой складки и носят невыраженный характер, но по мере распространения процесса опускаются в дистальные участки.
Лихорадку и боли связывают с воспалительными явлениями (флебитом и перифлебитом), венозной гипертензией.
На стадии выраженных клинических проявлений пациентов беспокоят интенсивные боли по передневнутренней поверхности бедра, в икроножных мышцах, паховой зоне. Пораженная конечность увеличивается в объеме с распространением отека от стопы до ягодицы (иногда с переходом на половые органы и переднюю брюшную стенку).
Кожа в результате венозного застоя приобретает бледно-цианотичную окраску, становится напряженной. Ощущается тяжесть и распирание в ноге. Конечность теплая на ощупь, плотная, с болезненными тяжами в паховой и бедренной зонах. Спустя 3–4 дня отечность уменьшается, становится виден усиленный рисунок подкожных сосудов.
Наиболее грозным и частым осложнением илеофеморального тромбоза выступает тромбоэмболия легочной артерии (ТЭЛА) – встречаясь в 60 случаях на 100 тыс. населения, для 15–20% пациентов она становится фатальной.
Тревожные симптомы могут возникать еще на ранних этапах как единственное проявление флеботромбоза. Неэмболоопасные формы ведут к прогрессирующей венозной недостаточности и развитию посттромбофлебитической болезни.
К осложненному течению патологии относят белую и синюю флегмазию. Первая обусловлена выраженным отеком и сдавлением кожных капилляров (синдром белых нижних конечностей).
Синяя болевая флегмазия, хотя и подвергается обратному развитию, но в ряде случаев становится источником чрезвычайно опасного состояния – венозной гангрены с некротическими изменениями в тканях и признаками циркуляторной недостаточности (гиповолемического шока).
Илеофеморальный тромбоз выявляют, опираясь на анамнестические данные (жалобы, факторы риска, историю развития болезни) и результаты физикального обследования пациента. Для уточнения диагноза и определения локализации сгустка необходимы лабораторно-инструментальные методы:
- Биохимический анализ крови. Внутрисосудистое тромбообразование подтверждают с помощью экспресс-тестов, исследуя уровень D-димера, продуктов деградации фибрина, растворимых фибрин-мономерных комплексов (РФМК). Состояние свертывающей системы анализируют по коагулограмме (протромбиновое, тромбиновое, активированное частичное тромбопластиновое время, фибриноген).
- УЗДС венозной системы. Дуплексное ангиосканирование позволяет визуализировать внутреннюю структуру пораженных участков, оценить кровоток, характеристики тромбов. Диагноз подтверждается при выявлении эхопозитивных масс, увеличении диаметра сосудов, отсутствии реакции на компрессию датчиком.
- Флебография вовлеченных зон. Рентгенконтрастную флебографию используют для выявления флотирующих сгустков, когда их верхушка плохо визуализируется при УЗДС. К важным признакам острого тромбоза относят феномен ампутации магистральных вен, наличие в просвете дефектов наполнения, расширение дистальных участков, замедленное выведение контраста.
Вместо традиционного рентгенологического исследования, может использоваться КТ-флебография, предоставляющая трехмерное изображение сосудистой системы.
В сложных случаях оценить гемодинамические параметры помогает радиоизотопная сцинтиграфия, а исследовать венозное наполнение при нагрузке и в покое – плетизмография.
Иногда проводится флеботонометрия, позволяющая измерить давление в сосудах и определить функцию клапанов.
Пациенты с подозрением на илеофеморальный флеботромбоз нуждаются в помощи сосудистого хирурга или флеболога.
Консультация гематолога и генетика необходима при подозрении на наследственные тромбофилии, беременным женщинам требуется заключение гинеколога.
Дифференциальную диагностику проводят с отеками при лимфостазе, недостаточности кровообращения, травмах, преэклампсии у беременных. Требуется исключить артериальные тромбозы, анаэробную инфекцию, синдром длительного раздавливания тканей.
Острый тромбоз является показанием для госпитализации в хирургический стационар. Лечение преследует несколько задач: предотвратить прогрессирование процесса и развитие осложнений, восстановить проходимость пораженных участков, минимизировать риск рецидива. Для этого используются следующие методы:
- Медикаментозная коррекция. Растворить сформировавшийся сгусток помогают тромболитики (стрептокиназа, целиаза, альтеплаза), дальнейшее распространение процесса предотвращают антикоагулянты (нефракционированный гепарин и низкомолекулярные варианты, варфарин). Для улучшения реологических параметров крови назначают дезагреганты (ацетилсалициловую кислоту, дипиридамол, пентоксифиллин), местно применяют мази с гепарином и нестероидными противовоспалительными средствами.
- Компрессионная терапия. В структуре консервативных мероприятий отдельное место занимают мероприятия по улучшению оттока крови и лимфы. Компрессионная терапия предполагает эластичное бинтование конечности и ношение специальной одежды (чулок, гольфов, колгот). В сочетании с постельным режимом и постуральным дренажем (возвышенным положением конечности) это позволяет снизить венозную гипертензию.
- Эндоваскулярная хирургия. Операции внутрисосудистого доступа направлены на предотвращение эмболизации и восстановление проходимости тромбированных участков. Среди эндоваскулярных технологий применяют регионарный селективный тромболизис, имплантацию кава-фильтров. При тяжелых формах патологии с риском гангрены выполняют экстренную тромбэктомию (в первые 3–4 суток болезни). В качестве радикального решения при высокой вероятности ТЭЛА и невозможности установки кава-фильтра может выполняться пликация (редкое прошивание) полой вены на участке ниже отхождения почечных ветвей.
Отсутствие лечения в 20% случаев ведет к развитию ТЭЛА, но за счет активной антикоагулянтной терапии удается снизить смертность в 5–10 раз. В течение 5 лет после терапии у четверти пациентов наблюдается рецидив илеофеморального тромбоза.
Подавляющее большинство пострадавших нуждается в медико-социальной экспертизе трудоспособности с установлением группы инвалидности. Первичная профилактика болезни целесообразна при высоком риске тромбообразования.
Она включает предупреждение травматизма, поддержание достаточного уровня физической активности, лечение фоновой патологии, применение низкомолекулярных гепаринов и компрессионного трикотажа.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_phlebology/Ileofemoral-thrombosis
Илеофеморальный тромбоз: нижних конечностей, что это такое, острый, слева, лечение, симптомы, диагностика
Илеофеморальный тромбоз — это опасное заболевание сердечно-сосудистой системы, вызываемое закупоркой бедренных или подвздошных вен кровяными сгустками. Прекращение кровообращения в сосудах нижних конечностей и малого таза приводит к нарушению питания и отеку тканей. Создаются условия для развития гангрены ноги.
Причины
Закупорка бедренных и тазовых вен возникает под воздействием таких факторов, как:
- длительное пребывание в лежачем положении (тромбоз возникает у пациентов, перенесших тяжелое заболевание или восстанавливающихся после хирургического вмешательства);
- травмы сосудов нижних конечностей;
- острое или хроническое бактериальное поражение сердечно-сосудистой системы;
- длительный прием гормональных противозачаточных средств;
- беременность (признаки илеофеморального тромбоза нижних конечностей часто появляются после родов, что связано со сдавливанием вен малого таза проходящим по родовым путям плодом);
- ретроперитонеальный фиброз (воспаление жировой клетчатки брюшной области);
- наличие подколенных кист;
- ятрогенные заболевания вен.
Симптомы и диагностика
Для острого илеофеморального тромбоза характерны следующие проявления:
- Болевой синдром. Локализуется в области внутренней части бедра. Распространяется на икроножные мышцы и паховую область. Имеет высокую интенсивность, тянущий или ноющий характер. Боль присутствует постоянно или возникает приступами. Неприятные ощущения усиливаются при прощупывании пораженных вен.
- Отечность. Распространяется на пах, бедро и голень. При острой закупорке вен конечность быстро увеличивается в объеме. В некоторых случаях отек переходит на ягодичные мышцы.
- Изменение цвета кожных покровов. На ранних стадиях кожа имеет бледный оттенок. На поздних этапах развития заболевания бледность сменяется синюшностью. На коже появляются темно-фиолетовые пятна.
- Снижение чувствительности нижних конечностей. Нарушение кровотока негативно влияет на состояние нервных окончаний, из-за чего они перестают принимать импульсы. Пациент ощущает чувство холода в области стоп и голеней.
Синяя болевая флегмазия считается наиболее опасной формой заболевания, характеризующейся перекрытием всех глубоких вен. Она вызывает:
Как часто Вы сдаете анализ крови?
Источник: https://MedicalOk.ru/tromboz/ileofemoralnyy.html
Илеофеморальный тромбоз: причины, симптомы, лечение
Главная » Тромбоз глубоких вен
Давайте для начала разберемся, что же такое тромбоз глубоких вен. По-другому можно увидеть такую аббревиатуру, как ТГВ, что означает наличие образовавшихся тромбов в глубоких венах. Происходит это из-за застоя кровотока тромботическими массами. Данная патология, в основном, встречается в венах нижних конечностях.
По статистике до 20% населения страдают этим заболеванием.
Также согласно статистике, тромбозом глубоких вен в основном страдают мужчины, женщины намного реже (исключением являются те женщины, которые принимали комбинированные оральные контрацептивы).
Если лечение игнорировать, то заболевание приводит к летальному исходу, а именно, смерть наступает от тромбоэмболии легочной артерии. Но при своевременном лечении летальный исход практически исключен.
Илеофеморальный тромбоз
Илеофеморальный тромбоз — это самая опасная из разновидностей тромбоза. По-другому можно сказать подвздошно-бедренный тромбоз. Имеется огромный риск осложнений. По статистики заболевание встречается в среднем 1-3 случая на 1000 человек населения, при чем ежегодно. С возрастом, например, за 50 лет заболевание встречается намного чаще.
Причины
Имеется ряд факторов, которые провоцируют развитие илеофеморального тромбоза, к ним относятся:
- Повреждение эндотелия. После хирургический вмешательств, к ним относятся: катетеризация сосудов, оперативные вмешательства на крупных сосудах, на органах брюшной полости и операции органов малого таза. Также в эту группу относятся: переломы, наличие чужеродного тела, например, стенды, искусственные клапаны и многое другое.
- Длительная адинамия. Длительное нахождение в одном положении нижних конечностей, к ним относятся: иммобилизация, паралич, наркоз с миорелаксантами, строгий постельный режим, постоянные длительные переезды (на машине, авиа перелеты).
- Препятствия кровотоку. В следствии значительного замедления гемодинамики в подвздошных сосудах. Причиной этого являются врожденные препятствия и приобретённые препятствия, которые носят механический характер (спайки, перегородки). Также причиной может быть растущая опухоль, которая начинает давить на вену.
- Тромбофилии. Склонность организма к образованию тромбов. Причиной этого служит наследственный фактор.
- Риск развития заболевания довольно сильно возрастает когда женщина находится на III триместре беременности, а также первая неделя после родов.
- Наличие злокачественных новообразований.
- Наличие хронических сердечно-сосудистых заболеваний (инсульт, ИБС, инфаркт).
- Нефротический синдром.
- Возраст более 45 лет.
- Вредные привычки.
- Избыточная масса тела.
Симптомы илеофеморального тромбоза
Как правило, в самом начале заболевание протекает бессимптомно. Так как процесс непосредственного заболевания довольно длительный. Потом постепенно начинают проявляться симптомы.
Первоначально клиника начинается с лихорадки, которая никак не связанна с другими заболеваниями (простуда, ангина и т.д.). К ней начинает добавляться болевой синдром.
По характеру боли носят опоясывающий и не выраженный характер.
Локализуется болевой синдром: крестцово-поясничная область, нижний отдел живота, конечность пораженной ноги (начиная в паховой области, которая медленно спускается в низ).
В стадии, когда заболевание начинает прогрессировать, то симптоматика становится выраженной. Начинаются интенсивные болевые ощущения, которые локализуются на передней внутренней поверхности бедра, в паховой зоне и икроножных мышцах.
На пораженной ноге заметно начинает образовываться отек мягких тканей. При чем отек, в основном, начинается от стопы и заканчивается ягодицами. Редко наблюдается отек органов малого таза и брюшной стенки. Кожные покровы становятся бледно-цианотичной окраски.
Пациент заметно начинает чувствовать тяжесть в ноге, распирание. На ощупь пораженная конечность теплая, довольно плотная. Чувствительность значительно снижается.
Отек начинает сходить через 4 дня и начинает заметно виднеться рисунок подкожных сосудов.
Классификация
Наиболее распространенные формы заболевания:
- Флотирующий (колеблющийся) — характеризуется только одной точкой прикрепления к стенке сосуда. Считается одним из опасных видов.
- Пристеночный — характеризуется достаточно плотным прикреплением в венозной стенке сосуда. При этом не полностью перекрывает проток, большая часть остается свободной.
- Окклюзивный — плотно прикреплен, при этом проток практически полностью перекрыт. Считается следствием прогрессирования заболевания.
Также имеется классификация по направлениям: нисходящее, восходящее, распространяющее.
По клинике различают:
- бессимптомный;
- симптомный;
- низкая степень риска;
- средняя степень риска;
- высокая степень риска.
Какой доктор занимается лечением
При подозрении на илеофеморальный тромбоз необходимо срочно обратиться к квалифицированному специалисту. В городских поликлиниках данным заболеванием занимаются врачи флебологи или сосудистые хирурги.
Диагностика
Первоначально врач собирает полный анамнез пациента. При этом предположительный диагноз ставится на основании:
- жалоб пациента;
- факторов риска;
- наследственного фактора;
- истории развития заболевания;
- визуального осмотра.
Потом врач назначает для подтверждения диагноза необходимые назначения, к ним могут относиться:
- Биохимический анализ крови.
- УЗДС венозной системы: ультразвуковое дуплексное сканирование, которое позволяет увидеть структуру пораженных сосудов, оценить кровоток и дать характеристику тромба.
- Флебография вовлеченных зон: делается рентгеноконтрастную флебографию, которая позволяет выявить флотирующие сгустки.
- КТ-флебография: позволяет увидеть трехмерную панораму сосудистой системы.
- Радионуклидная флебография.
- МРТ.
Также доктор может рекомендовать пройти консультации гематолога, кардиолога, гинеколога.
Лечение
Если заболевание находится в начальной стадии, то лечение не требует прибывание пациента в стационаре. Если же заболевание в острой фазе, то нахождении в стационаре обязательно. Так как при проведении лечения требуется строгий постельный режим.
Лечение назначается в зависимости от стадии и развития илеофеморального тромбоза.
Консервативное лечение
Для этого используют такие препараты как:
- Антиагреганты: Аспирин, Кардиомагнил, Дипиридамол.
- Прямые антикоагулянты: Гепарин, Фленокс, Новопарин.
- Непрямые антикоагулянты: Прадакса, Варфарин, Мареван.
- Нестероидные противовоспалительные препараты: Диклофенак.
- Тромболитики: Фармакиназа, Стрептализе.
В процессе терапии также возможно использование обезболивающих средств и спазмолитиков.
Стоит не забывать, что все лекарственные препараты имеют свои противопоказания.
Физиолечение
Обычно назначают процедуры, которые, как показала практика, наиболее действующие. К ним относятся: УВЧ, магнитотерапия, электрофорез с лекарственными веществами, парафиновые аппликации.
В общем, физиотерапия довольно быстро устраняет отечность и болевой синдром. При этом нормализует кровообращение, а также считается основой профилактики рецидивов.
Компрессионная терапия
Можно отнести к консервативному методу лечения. Данная терапия помогает улучшить отток лимфы и крови. Выполняется с помощью бинтования конечностей компрессионным материалом, так например, эластичный бинт, специальные чулки, колготки. Терапия назначается в сочетании с постельным режимом.
Оперативное лечение
Когда консервативное лечение не дало результата, то врач назначает оперативное вмешательство. Так как без операции возможно развитие: эмболии легких, развитие гангрены.
Профилактика
Для предотвращения заболевания врачи рекомендуют:
- активный (подвижный) образ жизни;
- рациональное полноценное питание;
- избегать постоянные сильные нагрузки, переутомление;
- ношение правильной обуви (особенно женщинам, как можно реже носить высокий каблук).
Если же вы состоите в группе риске, то следует обратить особое внимание:
- на правильное ношение компрессионного белья;
- постоянно и вовремя принимать по назначению врача венотоники (или коагулянты);
- постоянное использование препаратов местного действия для снятия отеков, болевого синдрома, устранение тяжести в ногах;
- стараться не применять постельный режим (кроме лечения);
- ежедневно заниматься лечебной гимнастикой
- плавать в бассейне по возможности систематически.
Специальные упражнения для ног
Например:
- Ходьба с высоким подниманием ног и одновременно большим размахом рук, так выполнять по 30-50 шагов, при этом 2 шага — вдох, на третьем — выдох.
- Лежа на спине, поднимите ноги высоко как только возможно и начинайте делать сгибательные движения в коленях в виде «велосипеда». Так выполнять по 15-30 раз. При этом дыхание должно быть равномерным.
- Имитация ходьбы переменно средним и медленным темпом. Так выполнять 30-60 шагов.
- Переход из положения сидя в положение стоя 5-15 раз.
Осложнения
Если вы вовремя не обратились к врачу, то в 95% случаях начинают развиваться осложнения. Одно из тяжелых считается легочная тромбоэмболия. Так как риск летального исхода при этом высок. Также довольно тяжелой формой осложнения является гангрена. Это может привести к ампутации конечности.
Из последствий выделяют:
- тяжесть в ногах;
- болевой синдром распирающего характера;
- онемение кончиков пальцев;
- зябкость пораженной конечности;
- икроножные судороги пораженной конечностей.
Источник: https://varikozmedikus.ru/ileofemoralnyj-tromboz-prichiny-simptomy-lechenie/
Непредсказуемый илеофеморальный тромбоз: как не пропустить первые признаки?
Если сгусток крови перекрывает просвет вен бедра и подвздошных сосудов, то возникает илеофеморальный тромбоз.
Он характеризуется тяжелым течением: выраженным болевым синдромом, отечностью, посинением и покраснением кожи, повышением температуры тела. Осложнением могут быть отрыв тромба и закупорка легочной артерии.
Для лечения назначают антикоагулянтную терапию и операцию по удалению кровяного сгустка.
Причины возникновения илеофеморального тромбоза
Для возникновения тромбоза глубоких вен в илеофеморальном (подвздошно-бедренном) сегменте требуется сочетание трех основных факторов, их называют триадой Вирхова:
- повреждение внутреннего слоя вены (химическими, механическими, инфекционными или аллергическими воздействиями);
- медленное движение крови (гиподинамия, длительное пребывание в сидячем положении – перелеты, поездки на автомобиле, работа за компьютером, иммобилизация после операций или травм);
- повышенная вязкость крови – прием гормональных препаратов, злокачественные опухоли, синдром внутрисосудистого свертывания, болезни крови, обезвоживание.
Чаще всего венозный тромбоз встречается у пожилых людей, беременных женщин, страдающих диабетом и ожирением, перенесших инфекционные заболевания, тяжелые травмы или длительные хирургические вмешательства.
Образование тромба начинается с повреждения внутреннего слоя. Это приводит к поступлению в зону травмы веществ, которые склеивают клетки крови. В венах тромб крепится вблизи клапана, при этом первые 3 — 4 суток эта фиксация слабая, он может перемещаться с током крови, вызывая тромбоэмболические осложнения в венозных сосудах, самая опасная форма – тромбирование легочной артерии.
Рекомендуем прочитать статью о тромбозах и тромбофлебитах. Из нее вы узнаете о сходстве и различии патологий, причинах развития и факторах риска, проведении диагностики и методах лечения. А здесь подробнее о диагностике тромбофлебита.
Симптомы, в т. ч. острой стадии
Проявления острого венозного тромбоза связаны с повышением давления крови ниже места закупорки, отеком и воспалением окружающих тканей, повышенной проницаемостью капилляров, блоком лимфатического оттока и раздражением нервных сплетений сосудов. Эти процессы приводят к типичной клинической картине:
- распирающие боли в ноге, которые становятся сильнее в положении сидя или стоя, при прощупывании пораженной вены, охватывают переднюю и внутреннюю поверхность бедер, голень, паховую область;
- отек тканей при тяжелой форме распространяется на всю нижнюю конечность;
- изменение окраски кожи – посинение, покраснение, появление венозного рисунка, точечные кровоизлияния, пятна фиолетового цвета;
- повышение температуры, особенно в ночное время.
Заболевание протекает в двух клинических формах. Первая называется псевдоэмболической, белой болевой флегмазией. Симптомы появляются внезапно и быстро нарастают, нога холодная, побледневшая, онемевшая, отек и нарушение чувствительности тканей быстро распространяются, пульс на артерии стоп не определяется, подвижность пальцев снижена.
Развитие этой формы болезни связано со сдавлением просвета бедренной артерии скоплением внутритканевой жидкости (отеком).
Илеофеморальный тромбоз
Голубая болевая флегмазия формируется при полной блокаде кровообращения в глубоких венозных сосудах. Для такого тромбоза характерна боль разрывающего характера, существенное увеличение размеров нижней конечности из-за отека. Кожные покровы становятся сине-фиолетовыми, приобретая со временем черный оттенок, на них возникают прозрачные или кровянистые пузыри.
В чем опасность венозного заболевания
Закупорка венозных сосудов бедра и паха может приводить к хронической венозной недостаточности со стойкой отечностью ног, лимфостазом и развитием язвенных дефектов или экземы кожи.
Полная блокировка кровотока вызывает гангрену ног. У пациентов нарастает температура, падает давление, ослабевает и учащается пульс, конечность чернеет.
Если тромбоз затрагивает вены брыжейки, то возникает сильная боль в животе, тормозится работа кишечника.
Самое опасное и тяжелое осложнение болезни – легочная тромбоэмболия. Части тромба перекрывают движение крови по легочной артерии, что сопровождается острой недостаточностью сердечной и дыхательной систем. Такие состояния нередко заканчиваются летально. При закупорке более мелкой пульмональной ветви развивается инфаркт-пневмония.
Смотрите на видео о тромбозах, причинах их развития и лечении:
Методы диагностики
Информативным и простым методом считается УЗИ с дуплексным сканированием. Оно помогает исследовать просвет венозных сосудов нижней конечности на всем протяжении, выявить место и степень их блокировок, визуализировать тромб и его прикрепление к стенке, обнаружить опасный флотирующий кровяной сгусток, который может оторваться в скором времени.
- Закупоренная вена становится плотной, ее радиус увеличивается, а внутри обнаруживают тромботические массы.
- Если при УЗИ не удалось четко увидеть тромб, то назначается флебография.
- Признаками острого тромбирования вен являются:
- отсутствие поступления контраста в вену (отключение сосуда);
- дефекты заполнения;
- обтекание тромба (видны полоски контраста, похожие на рельсы);
- верхушка сгустка плавает над местом закупорки или продвигается дальше по сосуду;
- косвенные симптомы – расширены подколенные вены, длительная задержка контраста.
Флебография выполняется с традиционным рентгеновским контролем, а в сложных случаях болезни ее совмещают с магнитно-резонансной томографией или проводят радионуклидное сканирование с меченым изотопами фибриногеном.
Лечение илеофеморального тромбоза
Медикаментозная терапия острой закупорки венозных сосудов проходит в двух вариантах:
- тромболизис ферментами – Стрептокиназа или Урокиназа, Актилизе;
- препараты для замедления свертывания – Гепарин и Варфарин и их аналоги.
Каждый из этих методов имеет достоинства и недостатки.
Тромболитики существенно понижают риск эмболии легочной артерии, быстро ликвидируют основные симптомы, препятствуют разрушению клапанов вен, венозному и лимфатическому застою.
Но они гораздо чаще, чем антикоагулянты, вызывают кровотечения. Помимо Гепарина используют и низкомолекулярные его аналоги – Фрагмин, Клексан, Фраксипарин, а также новые перспективные средства – Арикстра, Дабигатран.
После инъекционной терапии больных переводят на Варфарин или Синкумар, антиагреганты (Аспирин, Курантил, Тиклопидин), применяют Трентал и венотоники (Детралекс, Флебодия, Цикло-3-Форт).
Если обнаружен флотирующий тромб (плавающий сгусток, окруженный кровью со всех сторон), то проводится операция для предотвращения перемещения его в систему легочных сосудов. Для этого используют следующие методы:
- помещение кава-фильтра в нижнюю полую вену до отхождения почечных ветвей, он улавливает тромбы;
- местный тромболизис – вводится Стрептаза через катетер в тромб не позднее 3 дня от начала формирования сгустка;
- удаление (тромбэктомия) – назначается редко, так как часто осложняется тромбозом легочных сосудов или рецидивом венозной закупорки.
Профилактика обострения
Предотвращение флеботромбоза особенно актуально для групп пациентов с большим риском этого заболевания: при проведении хирургических вмешательств в гинекологии, онкологии и травматологии, при наличии серьезных патологий сердца и сосудов.
Для таких больных показано:
- ограничение притока венозной крови при помощи эластичных бинтов, ношения компрессионного трикотажа;
- ускорение венозного оттока ранней послеоперационной двигательной активностью, лечебной гимнастикой;
- применение препаратов для разжижения крови;
- пневматическая компрессия при помощи специальных манжеток, устанавливаемых на голени и бедра;
- отказ от тесной одежды, утягивающего белья и корсетов;
- исключение курения и алкогольных напитков, соблюдение рекомендаций по питьевому режиму.
Также нужно учитывать возможность возникновения тромбоза глубоких вен даже здоровым людям, активно занимающимся спортом. Установлено, что если после высокой интенсивности физических нагрузок (например, марафон) перейти в длительное статичное положение (поездка в автомобиле), то это вызывает снижение тонуса и последующую закупорку сосудов.
Поэтому после соревнований требуется пить достаточное количество воды, резко не останавливать движения, проводить частые разминки при вынужденном сидячем положении.
Рекомендуем прочитать статью о посттравматическом тромбозе. Из нее вы узнаете о причинах патологии и клинической картине развития, методах диагностики и лечения, восстановлении после операции. А здесь подробнее о профилактике тромбозов.
Илеофеморальный тромбоз возникает при закупорке кровяным сгустком бедренных и подвздошных вен. Заболевание протекает с выраженным болевым и отечным синдромом, сопровождается температурой и изменением цвета кожи. Вызывает осложнения в виде тромбоэмболии системы легочных артерий и гангрены нижних конечностей.
Для диагностики назначают УЗИ в режиме дуплексного сканирования, флебографию и радиоизотопные исследования, томографию. Лечение проводится при помощи тромболитиков и антикоагулянтов, используют и оперативные методы удаления тромбов, установку кава-фильтров.
Источник: http://CardioBook.ru/ileofemoralnyj-tromboz/

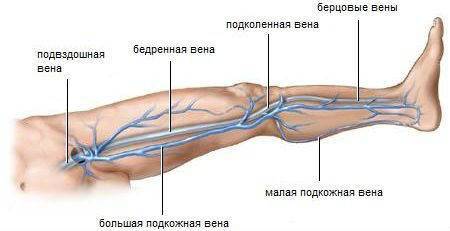 В бедренную и общую подвздошную вену тромб поступает в 89% случаев из глубоких вен голеней
В бедренную и общую подвздошную вену тромб поступает в 89% случаев из глубоких вен голеней 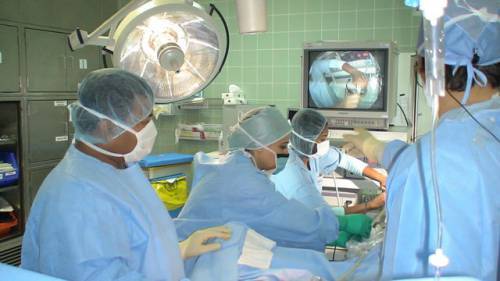 В группу изучаемых пациентов включали только лиц, перенесших операции длительностью более часа под общим эндотрахеальным наркозом
В группу изучаемых пациентов включали только лиц, перенесших операции длительностью более часа под общим эндотрахеальным наркозом 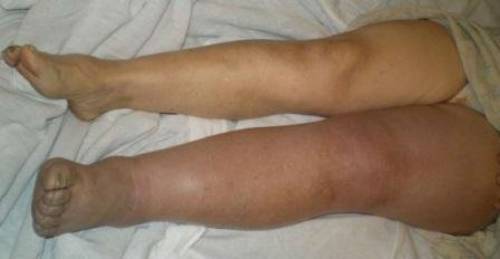 Цвет кожи ноги изменяется от бледного до синюшного
Цвет кожи ноги изменяется от бледного до синюшного  УЗИ сосудов позволяет обнаружить место оседания тромба, его размеры
УЗИ сосудов позволяет обнаружить место оседания тромба, его размеры 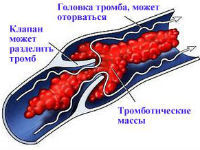 Тромбоз поверхностных вен нижних конечностей
Тромбоз поверхностных вен нижних конечностей 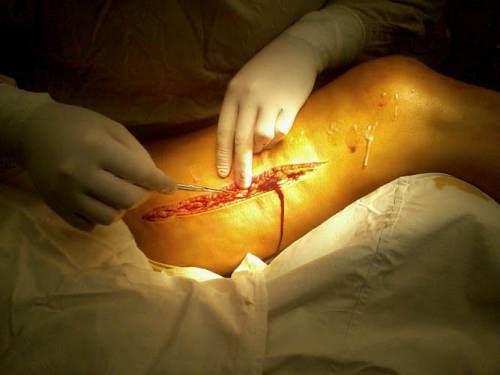 Хирургический доступ к бедренной вене
Хирургический доступ к бедренной вене 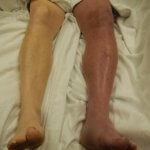 Синяя болевая флегмазия характерна для поражения глубоких вен. Возникает интенсивная боль, формируется плотный отек, кожа синеет, иногда становится черной, появляются пузыри, содержащие серозную или кровянистую жидкость. Пульс не прощупывается по причине сдавливания артерий отечной тканью. Температура тела повышена.
Синяя болевая флегмазия характерна для поражения глубоких вен. Возникает интенсивная боль, формируется плотный отек, кожа синеет, иногда становится черной, появляются пузыри, содержащие серозную или кровянистую жидкость. Пульс не прощупывается по причине сдавливания артерий отечной тканью. Температура тела повышена.