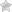Флебит – это заболевание вен воспалительного характера, при котором патологический процесс распространяется на стенки, при этом тромбы отсутствуют. Они могут возникнуть лишь при отсутствии должного лечения в виде осложнения. Такой недуг встречается как среди мужчин, так и у женщин.
Когда диагностируется флебит, что это такое знают немногие пациенты. Чтобы иметь хоть какое-то представление об этом состоянии, следует выяснить основные причины его развития, а также признаки и методы лечения.
Причины
- Варикозная болезнь. Это считается наиболее распространённая причина болезни. Важно своевременно выявить недуг, так как он может перерасти в тромбофлебит.
- Воспалительные изменения близлежащих тканей. Нередко флебит поверхностных вен возникает после перенесённого абсцесса, фурункула или карбункула.
- Инфекция. Спровоцировать воспаление вен может и патогенная микрофлора, чаще всего причиной является стрептококк.
- Влияние химических веществ. Флебиты могут развиваться в результате введения в вену некоторых агрессивных медикаментов.
- Нарушение целостности вены. Такое возможно при введении лекарств, катетеризации сосуда.
Вышеуказанные причины считаются основными. Однако существуют определённые негативные факторы, под влиянием которых риск возникновения заболевания вен значительно возрастает. К ним относится:
- Ожирение. Из-за лишнего веса на ноги возлагается большая нагрузка, что и приводит к образованию воспалительных изменений.
- Нередко флебоз развивается после вынашивания плода, родов.
- Склонность к развитию аллергических реакций на различные раздражители.
- Постоянное пребывание на ногах, тяжёлый физический труд.
- Недостаток физической нагрузки на организм, что становится причиной застойных явлений в венах и со временем может привести к возникновению такой патологии.
- Наркомания и другие вредные привычки.
- Присутствие злокачественных заболеваний.
- Нарушение оттока лимфы, патология лимфатических узлов.
Классификация
Учитывая расположение патологического процесса флебит поверхностных вен делится на следующие разновидности:
Эта форма возникает в результате нарушения целостности или воспалительных процессов в рядом расположенных тканях. Перифлебит характеризуется распространением патологических изменений на внешнюю поверхность вен. Стоит отметить, что такое заболевание требует обязательного лечения, так как может осложняться тромбофлебитом или флебосклерозом.
Этот тип патологии распространяется на внутреннюю поверхность сосудов и может развиваться в результате повреждений, катетеризации, воспалительных процессов.
Эндофлебит, как правило, сопровождается образованием сгустка, который локализуется около стенки вены из-за её повреждения. Также причиной может послужить варикозная болезнь и её лечение методом склерозирования.
Такой поверхностный флебит может осложняться образованием трофических язв, развитием тромбофлебита.
Эта форма известна под названием «болезнь Мондора». Сопровождается склерозированием стенок сосудов и характеризуется признаками двух вышеперечисленных видов патологии. Воспалительные изменения, как правило, распространяются на грудно-надчревные вены.
Кроме того, флебоз делится на несколько видов с учётом локализации патологических изменений:
- Церебральный. Характеризуется распространением патологических изменений на сосуды, питающие головной мозг и лицевую часть черепа. В первом случае причиной может послужить инфекция. При флегмонах, абсцессах болезнь может распространяться и на лицо.
- Мигрирующий. Поверхностный флебит такого типа локализуется в венах нижних или верхних конечностей. Он часто проявляется в виде обострений даже при наличии должного лечения. Такая форма нередко распространяется и на артериальные сосуды.
- Постинъекционный. Развивается после катетеризации сосуда, причём причиной такого флебоза может стать как обычный укол, так и введение определённых препаратов, раздражающих стенки сосудов.
- Флебит воротниковой вены. Воспалительные изменения локализуются в самом большом магистральном сосуде брюшной полости. Данный тип болезни встречается редко.
Клиническая картина
Помимо того, флебит бывает поверхностных и глубоких вен. Клинические характеристики каждого вида стоит рассмотреть отдельно.
Если присутствует поверхностный флебит, пациенты отмечают следующие симптомы:
- Болезненность по ходу поражённого сосуда, она имеет острый характер.
- Отёк конечности, появление красных полосок на коже.
- Вена становится плотной, пальпируется, как толстый тяж.
- Острый флебит сопровождается повышением температуры тела.
- Нарушается общее самочувствие пациента, отмечается слабость, снижение работоспособности, сонливость.
Если присутствует флебит поверхностных вен, стоит немедленно приступать к лечению. Это поможет предотвратить развитие тромбофлебита.
Понять, что флебит распространился на глубокие вены непросто, ведь заболевание протекает примерно с такой же клинической картиной, как и поверхностная форма. Однако при поражении глубокорасположенных сосудов можно отметить, что присутствуют такие изменения:
- Кожа над поверхностью вен становится бледной, приобретает характерный молочно-белый оттенок.
- Развивается отёчность над пораженной областью.
- Температура достигает высоких цифр.
Помимо этого, стоит заметить, что симптомы поражения поверхностных вен могут отличаться от вышеуказанной при разных видах болезни. Если флебоз локализуется в головном мозге, возникают головные боли, гипертензия.
https://www.youtube.com/watch?v=9R8tIqtxOPM
Поверхностный воротниковый флебит проявляется желтушностью кожи, головной болью, рвотой, слабостью, повышенной потливостью, ознобом. Со временем поражение поверхностных вен осложняется недостаточность печени, почек. При отсутствии терапии возможен летальный исход.
Иногда острый флебит поверхностных вен может локализоваться на половом члене, при этом он становится синюшным, отёчным, пациента беспокоит сильная боль.
Лечение
Больному при болезни поверхностных вен обязательно назначают такие препараты:
- Флеботоники: Троксевазин, Эскузан, Гливенол.
- Противовоспалительные медикаменты: аспирин, парацетамол. Они не только устраняют воспаление, но и снимают боль, что важно при патологии поверхностных сосудов.
- Антикоагулянты: гепарин.
Если поверхностный флебит не поддаётся такому лечению и сопровождается нагноением, проводится оперативное вмешательство. Также оно показано в случаях, когда присутствуют глубокие флебиты с угрозой развития тромбоза.
Также при поражении поверхностных вен этой болезнью нужно нормализовать образ жизни, отказаться от вредных привычек, правильно питаться, обеспечить организму физические нагрузки. Если диагностирован флебит, поверхностный или глубокий, из рациона стоит исключить жирные, жареные, острые блюда. Лучше употреблять побольше овощей, фруктов, злаковых каш.
Также нужно учитывать, что при лечении поверхностного флебита необходимо устранить прежде всего причину. Если ей является инфекция, то нужно направить все меры для её ликвидации.
Прогноз
Как правило, флебиты поверхностных и глубоких вен хорошо поддаются лечению. Однако заболевание склонно к рецидивам, поэтому для их предотвращения пациенты должны соблюдать все рекомендации врача.
Узнав подробно о том, что же такое флебоз, каждый должен помнить: поражение вен поверхностного или глубокого характера требует незамедлительного лечения. Это поможет избежать тяжёлых последствий.
Источник: https://varikoznic.ru/disease/flebit.html
Тромбофлебит: причины, симптомы и лечение в статье флеболога Хитарьян А. Г
Над статьей доктора Хитарьян А. Г. работали литературный редактор Елена Бережная, научный редактор Сергей Федосов
Дата публикации 13 марта 2018 г.Обновлено 23 июля 2019 г.
Тромбофлебит — заболевание системы кровообращения, характеризующееся повреждением внутренних тканей стенки вены с развитием местной воспалительной реакции, сопровождающейся быстрой адгезией (слипанием) тромбоцитов в месте поражения.
Причины развития данного заболевания:
- варикозное поражение вен — по статистике у 60% пациентов с варикозной болезнью со временем развивается тромбофлебит;
- важную роль в выявлении причины тромбоза, особенно спонтанного, у молодых людей играет генетическое исследование на тромбофилию — дефицит фактора протромбинового комплекса протеина S, дефицит антикоагулянта протеина С, дефицит антитромбина III (далее — АТ III), мутация фактора свертывания V (Лейденская мутация).
- высокий уровень эстрогена — беременность;
- заместительная гормональная терапия;
- продолжительное применение пероральных контрацептивов также может стать пусковым механизмом для тромбообразования.
Существует ряд других факторов, влияющих на развитие данного заболевания:
- табакокурение;
- ассоциированная тромбоцитопения (снижение синтеза гепарина в печени);
- нарушение синтеза тромбоцитарного фактора роста в костном мозге;
- грибковые и бактериальные инфекции;
- аутоиммунный антифосфолипидный синдром;
- избыточная масса тела;
- злокачественные новообразования (особенно опухоли поджелудочной железы, легких, желудка);
- преклонный возраст пациента;
- длительная иммобилизация;
- применение некоторых лекарственных препаратов (в частности, цитостатиков);
- наличие венозных тромбоэмболических осложнений в анамнезе.
Частота развития тромбофлебита зависит от многих факторов. Есть значимое различие между возрастными категориями. Ежегодно дебют тромбофлебита регистрируется у 0,3 – 0,6 на 1000 человек в возрасте до 30 лет и у 1,2 – 1,8 на 1000 пожилых пациентов.
Различия также регистрируются по половому признаку. Так, у мужчин тромбофлебит развивается в среднем в 0,05 – 1,4 на 1000 человек. У женщин этот показатель значительно выше — от 0,31 до 2,2 на 1000 человек.
Последние исследования подтверждают значимость генетически детерминированной тромбофилии в развитии тромбофлебита, особенно у пациентов без предшествующей травматизации сосудистой стенки.
Тромбофилия — это патология, которой свойственна предрасположенность к формированию сосудистых тромбозов разной локализации, склонных к рецидиву. Причина данного заболевания заключается в наличии дефекта свертывающей системы крови, а также генетической или приобретенной патологии клеток крови.
Клиническими проявлениями тромбофилии являются множественные тромбозы самой различной локализации, которые сопровождаются проявлением отеков и болью в ногах, синюшностью кожных покровов и лёгочной эмболией.
Неоднократно встречающиеся рецидивирующие тромбозы в анамнезе больного могут говорить о наличии тромбофилии, которую можно подтвердить, проведя лабораторные исследования. Выбор дальнейшей терапии тромбофилии напрямую зависит от ее вида. Обычно используют тромболитики, антикоагулянты и дезагреганты.
Лейденскую мутацию обнаруживают у 23% пациентов. Значимыми являются также мутации протромбина, АТ III, кофактора гепарина, системы протеинов С и S.
По локализации возникновения тромбофлебита также имеется большой разброс частоты встречаемости.
В 65 – 80% случаев поражается система большой подкожной вены, в 10 – 20% случаев встречается система малой подкожной вены, тогда как билатеральный вариант тромбофлебита встречается лишь в 5 – 10% случаев.
Одним из наиболее значимых факторов развития тромбофлебита является наличие варикозной болезни. До 62% пациентов с тромбофлебитом имеют данную патологию. Посттравматические тромбофлебиты развиваются после внутривенного введения различных лекарственных препаратов, а также в случае катетеризации вены.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
- Место локализации, распространенность и сроки развития патологического процесса, а также этиологический фактор являются причинами, обуславливающими клинические проявления тромбофлебита.
- При развитии тромбофлебита на фоне варикозной болезни чаще поражаются поверхностные вены нижних конечностей, особенно ствол и притоки большой подкожной вены.
При поражении сосудов нижних конечностей происходит образование плотных тяжей багрового цвета в проекции пораженных сосудов, в симптоматику которого входит ярко выраженная гиперемия и произвольная болезненность или же болезненность при пальпации.
При ярко выраженном воспалении поверхностных вен на прилегающих кожных покровах проявляются такие симптомы, как покраснение, болезненность, повышение температуры и отек. Тромбофлебит может распространяться на систему глубоких вен.
Наиболее опасной локализацией для развития данного осложнения служит первичное расположение патологического процесса вблизи от сафено-бедренного и сафено-подколенного соустий, а также перфорантных вен подколенной области.
Важно отметить, что глубокие венозные стволы и многочисленные коллатерали являются главными причинами слабо выраженной симптоматики тромбофлебита глубоких вен голени.
При опускании ног вниз в икроножных мышцах появляется боль распирающего характера. Также данной патологии присуще развитие отеков дистальных отделов конечности, постепенно распространяющихся выше по ноге.
Возможно даже расширение сети поверхностных вен голени, бедра и передней брюшной стенки.
Бедренно-подколенный венозный сегмент будет проявляться более выраженно по причине наличия тяжелых отклонений в работе системы оттока и сложности протекания процесса компенсации кровотока.
Острый тромбофлебит несет наибольшую угрозу, поскольку может вызвать серьезные нарушения кровоснабжения конечности и тромбоэмболические осложнения, опасные для жизни. Так, у больных образуется напряженный отек конечности с характерными острыми болями.
В дальнейшем этот отек может локализоваться в пахово-мошоночной области, в области ягодиц и передней брюшной стенке. Симптоматика тромбозов нижней полой вены выражается интенсивностью отека нижней половины туловища и обеих нижних конечностей.
Также характерными признаками данного вида тромбоза являются расширение вен передней брюшной стенки и тромбозы печеночных и почечных вен, в конечном итоге определяющие клинику и ее исходы.
Для вены верхней конечности характерен посттравматический тромбофлебит, который возникает в результате внутривенных инъекций, а также катетеризации вены, повреждающих эндотелий.
Наиболее типичным является поражение в области локтевой ямки. Клинически проявляется болью, уплотнением, покраснением и отеком по ходу пораженной вены.
Распространение на глубокую венозную систему и систему легочной артерии практически никогда не происходит.
Тромбофлебит после эндоваскулярного лечения варикозной болезни встречается редко, всего в 0,1 – 1,2% всех случаев осложнений этого метода лечения. Наибольшая частота характерна для склеротерапии. Профилактика данного осложнения достигается немедленной мобилизацией пациента после манипуляции и использованием низкомолекулярных гепаринов в профилактических дозах.
Тромбообразование — это приспособительная реакция организма, в ходе которой происходит выработка факторов свертывания крови, направленных на образование тромба и остановку кровотечения.
При повреждении или нарушении внутренней стенки сосуда развивается местная воспалительная реакция. В зоне повреждения прикрепляется лейкоцитарный, а затем тромбоцитарный сгусток, что усиливает воспалительную реакцию и часто приводит к тромбозу просвета сосуда.
Тромбофлебит ассоциирован с компонентами так называемой «триады Вирхова»:
- повреждение интимы сосудов, обусловленное травмой или воспалением;
- изменение свертываемости;
- снижение скорости венозного кровотока — проявляется вследствие варикозного расширения вен, ожирения, снижения физической активности, иммобилизации и т. д.
Отсюда следует, что к нарушению динамического равновесия системы гемостаза приводит патологическое изменение эндотелия вен, которое является ведущим пусковым механизмом формирования тромбофлебита.
В последнее время международным консенсусом принято равенство между терминами «острый тромбофлебит» и «тромбоз поверхностных вен», обуславливающее общность патогенетических механизмов, осложнений и тактики лечения.
Осложнения тромбофлебита могут нести угрозы для жизни! Опасность распространение тромба с поверхностных вен на глубокие и миграции тромботических масс в мелкие ветви легочной артерии с последующим развитием тромбоэмболии легочной артерии (далее — ТЭЛА). В основном в качестве источника тромбообразования при ТЭЛА выступают вены нижних конечностей.
В некоторых случаях источниками являются вены верхних конечностей и правые отделы сердца.
Риску появления заболевания подлежат беременные и женщины, которые в определенный период времени длительно принимали пероральные контрацептивы, а также пациенты, имеющие тромбофилию.
Есть вероятность распространения процесса на вены таза и брюшной полости с последующим возникновением ишемии пораженной конечности и возможных септических осложнений.
При подозрении на развитие тромбоэмболии ветвей легочной артерии показана спиральная компьютерная томография (СКТ) органов грудной клетки, которая помогает выявить даже самые незначительные изменения в исследуемой зоне.
Ангиопульмонография — методика, которая позволяет исследовать ветви легочной артерии после введения контрастного вещества. Обязательным является выполнение УЗИ при неясной клинической картине, подозрении на наличие тромбофлебита глубоких вен, беременным женщинам, при локализации тромбофлебита на бедре или верхней трети задней поверхности голени.
Ультразвуковая диагностика выполняется в сочетании с допплерографией, что позволяет определить скоростные характеристики потока.
Важным в диагностике тромбофлебита является определение носительства генетических полиморфизмов в системе генов свертывания, наиболее значимыми являются мутации протеина S, дефицит антикоагулянта протеина С, дефицит АТ III, мутация фактора свертывания V (Лейденская мутация). Обследование начинают с осмотра, пальпации и выполнения диагностических проб.
Производят забор крови для лабораторной диагностики (коагулограмма). Данное исследование позволяет выявить нарушения показателей свертывающей системы. Определяется уровень Д-димера крови, этот показатель указывает на тромбообразование в организме человека. Необходимо помнить, что уровень Д-димера не является критерием тяжести процесса.
Тромбофлебит — это заболевание, которое может угрожать жизни пациента и в связи с этим требует незамедлительного лечения.
Лечебные и профилактические мероприятия при тромбофлебите носят комплексный характер и могут быть консервативными и хирургическими. Основными задачами является максимальное устранение факторов риска, уменьшение и облегчение местных симптомов, профилактика распространения тромбофлебита на сеть глубоких вен и профилактика венозных тромбоэмболических осложнений.
Оперативное лечение
Не так давно золотым стандартом лечения восходящего тромбофлебита являлась кроссэктомия (операция Троянова-Тренделенбурга), однако результаты практики показали, что данный метод оперативного вмешательства является наиболее травматичным и жизнеугрожающим для пациентов.
Согласно последним пересмотренным клиническим рекомендациям, эндовенозная лазерная коагуляция (ЭВЛК) является малотравматичной и безопасной методикой при восходящем тромбофлебите. Таким методом можно оперировать любую категорию больных. Как правило, оперативное вмешательство проводится под местной тумесцентной анестезией.
При выходе процесса за пределы сафено-феморального или сафено-поплитеального соустья производится тромбэктомия из магистральных вен. Оперативное вмешательство может быть осуществлено при помощи регионарной анестезии или интубационного эндотрахеального наркоза.
Предпочтение методу тромбэктомии зависит от уровня расположения проксимальной части тромба.
При тромбозе перфоранта выполняется тромбэктомия из перфорантной вены. При эмболоопасном тромбозе бедренно-подколенного сегмента показана перевязка поверхностной бедренной вены (ПБВ).
- При эмболоопасном илио-кавальном тромбозе выполняется пликация нижней полой вены.
- На рисунке изображена имплантация кава-фильтра в нижнюю полую вену, показанием для которой является эмболоопасный илио-кавальный тромбоз.
Консервативное лечение
На сегодняшний день при имеющихся показаниях самым эффективным методом будет являться проведение антикоагулянтой терапии. В медицинской практике принято различать антикоагулянты прямого действия, способствующие снижению активности тромбина в крови, и антикоагулянты непрямого действия, препятствующие образованию протромбина в печени.
Низкомолекулярные гепарины относятся к группе антикоагулянтов прямого действия. В их число входят такие лекарственные препараты, как Эноксапарин натрия (Анфибра, Клексан, Гемапаксан, Ловенокс), Дальтепарин (Фрагмина) или Тинзапарин, которые необходимо вводить подкожно 1-2 раза в течение суток.
Использование низкомолекулярных гепаринов в результате дает максимальную эффективность и минимальное проявление побочных действий. Антикоагулянтами непрямого действия являются производные Варфарина, требующие особой осторожности и высокой степени лабораторного контроля (МНО).
В настоящее время наибольший интерес представляют лекарственные препараты, которые не требуют лабораторного контроля МНО и с меньшими рисками осложнений, например, такие как Ксарелто (Ривароксабан) или Прадакса.
Кроме того, пациенту назначается длительное ношение компрессионного трикотажа и вспомогательной фармакотерапии, флеботонизирующие препараты (Детралекс; Венарус; Флебодиа 600) и т. д. Целесообразно также назначение нестероидных противовоспалительных препаратов и местное лечение.
В раннем периоде после перенесенного тромбоза (не позднее 72 ч.) в некоторых случаях для восстановления проходимости сосуда используют препараты, которые растворяют тромб (тромболитики).
Немаловажным является ношение компрессионного трикотажа. Компрессионный трикотаж является медицинским изделием и подбирается индивидуально для каждого пациента. Он назначается перед оперативными вмешательствами пациентам, страдающим варикозной болезнью, при ожирении, беременным женщинам, при длительных перелетах, переездах и т. д.
Перемежающаяся пневмокомпрессия — физиотерапевтический метод массажного воздействия на ткани при помощи специальных многокамерных манжет с разным рабочим давлением. Данная методика обладает отличными лимфодренажными свойствами, способствует снижению отечности.
Электромиостимуляция при помощи прибора VENOPLUS — данная запатентованная методика заключается в том, что электромиостимуляция приводит к сокращению мышц и активизации работы мышечно-венозной помпы.
- Савельев В.С., Флебология. М.: Медицина. 2001 г.
- Российские клинические рекомендации по диагностике, лечению и профилактике венозных тромбоэмболических осложнений. Флебология, 2010 г., №1
- Макацария А.Д., Воробьев А.В., Проблемы тромбофилии и тромбозов у онкологических больных. Журнал «Эффективная фармакотерапия. Онкология, гематология и радиология», 2008 г., №1
- Панченко Е., Профилактика и лечение венозных тромбозов в клинике внутренней болезней, журнал «Врач», №2, 2000 г.
- Савельев В.С., Думпе Э.П., Яблоков Е.Г. Болезни магистральных вен. Москва, 1972 г.
- Гивировская Н. Е, Михальский. В. В. Тромбозы и тромбофлебиты вен нижних конечностей: этиология, диагностика и лечение. Русский медицинский журнал. 2009 г. — Т. 17. — № 25
- Золкин В. Н., Тищенко И. С. Антикоагулянтная терапия в лечении острых тромбозов глубоких и поверхностных вен нижних конечностей. Журнал «Трудный пациент». 2007 г. № 15−16
- Кириенко А. И., Матюшенко А. А., Андрияшкин В. В. Острый тромбофлебит. М.: Литера, 2006 г.
- Кияшко В. А. Тромбофлебиты поверхностных вен: диагностика и лечение. Русский медицинский журнал. 2004 г. № 12
- Котельников А. С. и др. Новые тенденции в флебологии. Журнал «Ангиология и сосудистая хирургия». 2003. № 3
- Шевченко Ю. Л., Стойко Ю. М., Лыткина М. И. Основы клинической флебологии. М.: Медицина, 2005 г.
- Богачев В.Ю., Болдин Б.В. Тромбофлебит (ТПВ): современные стандарты диагностики и лечения. Журнал «Амбулаторная хирургия/Стационарозамещающие технологии». 2016 г.
Источник: https://ProBolezny.ru/tromboflebit/
Все о тромбофлебите нижних конечностей и немного больше
Тромбофлебит представляет собой воспалительную реакцию внутренней стенки вены с последующим формирование тромба. Заболевание характеризуется достаточно острой симптоматикой, сопровождается отечность, покраснением кожных покровов ног, болезненностью.
Тромбофлебит зачастую является следствием острой венозной недостаточности и хронического варикоза.
Большинство специалистов в области флебологии уверены, что эффективно вылечить тромбофлебит возможно только при помощи хирургического вмешательства и постоянной профилактики.
Заболевание склонно протекать в хронической и острой форме. Кроме этого, патология может принимать хронический характер даже при своевременном и адекватном лечении.
Причины развития болезни и факторы риска
Существует множество причин, способных спровоцировать тромбофлебит. На первое место среди причин принято выдвигать венозные воспаления, характерные для людей с хронической венозной недостаточностью и варикозным расширением.
Также повышается риск развития патологии у женщин, длительно использующих гормональную контрацепцию и у заядлых курильщиков. В редких случаях часто повторяющийся флебит может быть признаком паранеопластического характера, то есть говорить о возможном злокачественном заболевании.
Конкретными причинами тромбофлебита у госпитализированных пациентов являются внутривенные канюли. Если возникает воспаление вены, канюля должна быть немедленно удалена.
Кроме того, существуют определенные факторы риска, повышающие шансы на развитие тромбофлебита:
- местные воспалительно-гнойные процессы.
- посттромбофлебитический синдром;
- нарушение работы сердечнососудистой системы;
- ранее проведенные операции на нижних конечностях;
- некоторые виды раковых патологий.
- инфекционные болезни.
Какие могут быть формы заболевания?
Принято выделять несколько форм тромбофлебита, в зависимости от его места локализации — это патология глубоких вен и поверхностных.
Тромбофелит
Острое поражение глубоких вен
Зачастую развитие острого тромбофлебита начинается внезапно, пациенты отмечают отсутствие каких-либо причин.
Общие факторы риска развития тромбофлебита глубоких вен включают в себя травмы ног с последующей долговременной неподвижностью нижних конечностей, ожирение, беременность, состояние после обширных операций, длительный прием гормональной контрацепции, хроническая венозная недостаточность и тромбофилия (например, гипергомоцистеинемия, фактор V Лейден и т.д.).
Острое поражение поверхностных вен
В отличие от первой формы развивается не так стремительно, первые признаки — ноющие боли. По мере прогрессирования болевой синдром может увеличиваться, появляется отечность ног, температура тела может повышаться до 38 градусов. На кожном покрове при пальпации можно обнаружить незначительные уплотнения.
Острое течение заболевания может длиться от недели до месяца. Как правило, основное лечение заключается в применении флеботоников в визе мазей, ношение компрессионных чулок или использование эластичных бинтов. Рекомендуется снизить двигательную активность, но, соблюдать постельный режим, необходимости нет.
Хроническое течение тромбофлебита
Чаще причиной данной формы становится наличие варикозного расширения вен. У пациента могут возникать субъективные симптомы, такие как ощущение тяжести, в ногах, боли и мышечные судороги.
Подобное состояние возникает, когда клапаны, соединяющие поверхностную и глубокую венозную систему, прекращают функционировать должным образом.
Визуальные признаки — развитие покраснений и воспаления в местах нахождения пораженного сосуда.
Тромбофлебит в послеродовой период
Такая форма заболевания как самостоятельная патология развивается редко, как правило, она является следствием протекающего варикоза. Послеродовой тромбофлебит имеет тенденцию протекать остро, сопровождается развитие выраженной отечности и нередко тахикардией.
Важно понимать, что патологический процесс не склонен к самоизлечению, понадобиться консультация квалифицированного флеболога и грамотная терапия.
Признаки и симптомы
Симптоматика заболевания довольно выраженная. Пациент страдает от таких симптомов, как чувство «тяжелых ног», боли в конечностях, мышечные судороги (особенно выраженных в ночное время) и покалывающих ощущений. В случае тромбофлебита пораженная варикозная вена становится красноватой и болезненной при прикосновении.
Долгосрочное присутствие варикозной патологии, в результате ослабленного оттока крови из нижних конечностей увеличивает риск возникновения трофических язв. В некоторых случаях, к общим признакам может присоединяться повышение температуры, общее недомогание, потеря аппетита, слабость.
Как проводится диагностика тромбофлебита?
Диагностикой тромбофлебита занимается сосудистый хирург или врач-флеболог. Предварительно проводится визуальный осмотр пораженной части ноги, с последующей пальпацией. При осмотре врач выявляет наличие уплотнения, воспалительную реакцию и болезненность.
Тромбофлебит: диагностика
Для подтверждения диагноза проводится ультразвуковое исследование —допплерография сосудов нижних конечностей. При помощи исследования можно выявить локализацию патологического процесса и состояние кровеносного сосуда. Дополнительно могут проводиться лабораторные исследования крови и мочи.
Как проводится лечение тромбофлебита?
Применение консервативных методик приемлемо при ранее здоровых венах или при отсутствии обширного патологического процесса. В качестве местной терапии используется метод УВЧ с мазями на основе гепарина. Также назначаются противовоспалительные препараты, обезболивающие и средства, уменьшающие застойные процессы в венах.
Если наблюдается выраженный воспалительный процесс, предварительно, перед назначением УВЧ проводится противобактериальная терапия. Назначаются антибиотики широкого спектра действия, чаще всего — Сумамед, Макропен, Азитромицин. Препараты могут использоваться в пероральной форме или для внутримышечного введения.
Хирургическое вмешательство
В настоящее время, в большинстве случаев назначается хирургическое лечение тромбофлебита, что считается наиболее эффективным методом терапии с минимальными шансами рецидивирования болезни.
Зачастую применяются малоинвазивные технологии, что позволяет свести к минимуму кровопотерю во время операции, ускорить процесс восстановления и не дать патологии перейти в хроническую стадию.
Тромбофелит: операция
В качестве оперативных методик широко применяются следующие два типа:
- операция по установке специального фильтра;
- тромбоэктомия.
Первый вариант предусматривает установку внутрь вены фильтра, напоминающего вид зонтика. Его задача нормализовать кровообращение без возможности прохождения по сосуду тромба. По истечению некоторого времени фильтр может быть удален.
Тромбоэктомия представляет собой малоинвазивную процедуру, направленную на нормализацию кровотока путем очистки сосуда от тромба при помощи установки специального катетера.
После оперативного вмешательства в обязательном порядке назначается ношение компрессионного белья, регулярное УЗИ сосудов и посещение врача.
Народные методы лечения
Существует огромное количество методов, используемых для лечения тромбофлебита, однако наиболее эффективными считаются рецепты на основе пчелиных продуктов.
- Пчелиный подмор. К весне старые особи пчел отмирают, их необходимо собрать и приготовить следующую настойку: примерно пол стакана пчел заливают 0,5 литрами водки и оставляют в темном месте на 14 дней. Настойку используют в качестве компресса, прикладывают на пораженный участок ноги на несколько часов.
- Лекарственно-медовый компресс. Две столовые ложки натурального меда смешивают с чайной ложкой сока алоэ. Смесь наносят на небольшой кусок хлопковой, чистой ткани и применяют в качестве компресса на ночь.
- Прополисная мазь. На три чайные ложки прополиса необходимо взять 8 чайных ложек сливочного масла (желательно домашнего). Ингредиенты смешиваются и прогреваются на водяной бане в течение 10 минут. Такую мазь рекомендуется втирать утром и вечером.
Рекомендуемый курс лечения пчелиными продуктами составляет от 10 до 30 дней.
Диетическое питание при заболевании
Как таковой диеты при тромбофлебите не существует. Но, врачи выделяют ряд продуктов, полезных для пациентов с таким диагнозом, и ряд, которых необходимо исключить из рациона.
При тромбофлебите рекомендуется увеличить употребление следующих продуктов питания:
- некоторые виды растительных масел (оливковое, кунжутное, льняное);
- фрукты и овощи, богатые витамином С;
- продукты кисломолочного типа (йогурт, ряженка, кефир);
- при отсутствии заболеваний ЖКТ чеснок и лук.
Рекомендуется повышенное употребление продуктов, содержащий магний и клетчатку — овсянка, кешью, соя, гречка.
Свести к минимуму или по возможности исключить употребление продуктов, содержащих витамин К, поскольку он снижает эффективность антикоагулянтов. Также стоит отказаться от употребления пищи в жареном виде и перейти на продукты, приготовленные на пару или отварные.
В обязательном порядке полностью исключается прием алкогольных напитков и курение, поскольку это может ухудшать состояние вен, а также снизить эффективность терапии.
Осложнения и последствия тромбофлебита
Наиболее опасным является развитие посттромбофлебитического синдрома, который может закончиться отрывом тромба и летальным исходом. Кроме этого, могут быть следующие осложнения:
- развитие инфекционного процесса;
- образование не заживающих трофических язв;
- развитие гнойного процесса.
Какой прогноз?
Тромбофлебит вполне эффективно лечиться при использовании комплексного подхода. Отсутствие терапии приводит к острой венозной недостаточности, что крайне ухудшает качество жизни пациента.
Профилактика
Основные профилактические меры заключаются в лечении и предотвращении развития венозных заболеваний. Пациентам, которые прошли курс терапии тромбофлебита необходимо носить компрессионное белье и два раз в год проходить курсы физиотерапевтического лечения.
Источник: https://varikozmedikus.ru/tromboflebit-nizhnih-konechnostej-prichiny-simptomy/
Тромбофлебит
Тромбофлебит — это воспалительный процесс во внутренней венозной стенке с формированием тромба. Характеризуется уплотнением и покраснением по ходу расширенной вены, резкой болезненностью, отеком, повышением местной и общей температуры тела. При распространении тромбофлебита на глубокие вены возможно возникновение такого грозного осложнения как ТЭЛА. Диагностировать тромбофлебит помогают характерные клинические симптомы, данные ультразвукового ангиосканирования, УЗДГ вен, реовазографии. Консервативное лечение тромбофлебита направлено на предупреждение его распространения и рассасывание образовавшегося тромба. Современное хирургическое лечение позволяет удалить пораженную вену вместе с тромботическими массами.
Тромбофлебит характеризуется уплотнением и покраснением по ходу расширенной вены, резкой болезненностью, отеком, повышением местной и общей температуры тела. В большинстве случаев требует оперативного лечения ввиду высокой вероятности развития грозных последствий: септических осложнений, отрыва тромба, ведущего к тромбозу глубоких вен или тромбоэмболии ветвей легочной артерии.
Тромбофлебит может протекать остро или хронически. Если в период манифестации острого тромбофлебита пациент не получал адекватного лечения, велика вероятность того, что болезнь примет хронический рецидивирующий характер. Нередко острый тромбофлебит переходит в хронический даже при своевременной адекватной терапии. По характеру патологического процесса выделяют негнойный тромбофлебит.
Тромбофлебит
При определенных условиях тромбофлебит может развиться в венах любой локализации, однако, чаще всего патологический процесс возникает в сосудах нижних конечностей. Как правило, тромбофлебит поражает варикозно расширенные поверхностные вены.
Примерно в 10% случаев в процесс, наряду с поверхностными, вовлекаются глубокие вены.
В развитии тромбофлебитов различной локализации имеет значение целый ряд факторов: изменение состава крови и повышение ее свертываемости, замедление кровотока, повреждение венозной стенки любого генеза (травмы, заболевания, эндокринные и нейротрофические расстройства).
Существует опасность развития тромбофлебита при следующих заболеваниях и состояниях:
Острый тромбофлебит поверхностных вен чаще всего локализуется в варикозно расширенных венах верхней трети голеней и нижней трети бедер. Примерно в 95% случаев поражается ствол большой подкожной вены и ее притоки.
Пациент жалуется на острую тянущую боль по ходу пораженной вены, усиливающуюся при ходьбе. Возможно повышение температуры до 37,5-38°С. Отмечается гиперемия в виде полос.
При пальпации тромбированной вены определяется местное повышение температуры, уплотненный болезненный тяж.
Острый тромбофлебит поверхностных вен может развиваться в двух направлениях. При благоприятном течении явления тромбофлебита постепенно исчезают (выздоровление наступает в срок от 10 дней до 3 и более месяцев). У большинства больных просвет вены в последующем восстанавливается, у некоторых пациентов исходом становится полная облитерация поврежденного сосуда.
Возможен неблагоприятный вариант развития заболевания. В этом случае процесс захватывает глубокие вены или распространяется проксимально (восходящий тромбофлебит). Опасность тромбоза глубоких вен увеличивается при варикозной болезни, сопровождающейся клапанной недостаточностью перфорантных вен (сосудов, соединяющих глубокие и поверхностные вены).
При распространении процесса на глубокие вены развивается тромбофлебит глубоких вен (флеботромбоз), клиническая симптоматика которого зависит от локализации тромба. В ряде случаев флеботромбоз протекает бессимптомно.
Следует учитывать, что тромбофлебит глубоких вен – серьезное заболевание, представляющее опасность для жизни больного. Самым грозным осложнением флеботромбоза является тромбоэмболия легочной артерии.
Исходом заболевания может стать хроническая венозная недостаточность.
Острый поверхностный и глубокий тромбофлебит нижних конечностей, как правило, возникает у больных с варикозным расширением вен. Варикозная болезнь обычно поражает обе конечности.
При любом варианте развития тромбофлебита возможно образование тромбов в глубоких и поверхностных венах второй нижней конечности. Поэтому при выборе тактики лечения необходимо иметь полные данные о состоянии венозной системы обеих нижних конечностей.
Хронический тромбофлебит является исходом острого процесса (переход острой формы в хроническую отмечается у 60% больных), склонен к длительному рецидивирующему течению.
Клинические проявления тромбофлебита определяются локализацией тромба, распространенностью патологического процесса, длительностью заболевания и выраженностью воспаления окружающих мягких тканей. При определении протяженности тромба во время внешнего осмотра за его конечную точку следует принимать границу болезненности вены, а не окончание плотного тяжа по ходу пораженного сосуда.
Проводятся инструментальные исследования (реовазография, ультразвуковое ангиосканирование, УЗДГ вен нижних конечностей), при помощи которых устанавливают характер, локализацию и протяженность тромба, определяют состояние венозной стенки и степень сохранности просвета тромбированной вены.
Консервативная терапия проводится врачом-флебологом при возникновении процесса в ранее здоровых венах, при ограниченном поражении поверхностных сосудов стопы и голени. Местно применяют УВЧ и повязки с гепариновой мазью.
Пациентам назначают противовоспалительные препараты и средства, способствующие уменьшению застоя в венах (троксерутин, дигидроэргокристин, гидроксиэтилрутозид). При выраженном местном воспалении рекомендована антибиотикотерапия.
Показано эластичное бинтование пораженной конечности.
Поверхностный восходящий тромбофлебит, поражающий большую и малую подкожные вены, является показанием к госпитализации в связи с угрозой дальнейшего распространения и вовлечения в процесс глубоких вен. Больного переводят на постельный режим (4-5 сут.
), конечности придают возвышенное положение. В ранние сроки для растворения тромба применяют препараты фибринолитического действия (химотрипсин, трипсин, урокиназу, стрептокиназу, фибринолизин).
Назначают противовоспалительные препараты, антикоагулянты, флеботоники, местно – гепаринсодержащие гели и мази.
При наличии противопоказаний к антикоагулянтам (язвы, свежие раны, геморрагические диатезы, болезни печени и почек, открытые формы туберкулеза) рекомендуется гирудотерапия (лечение пиявками).
Для улучшения коллатерального кровообращения и уменьшения болевого синдрома применяется новокаиновая поясничная блокада по Вишневскому.
Выраженная гипертермия и подозрение на гнойный тромбофлебит являются показанием к антибиотикотерапии.
Вопреки распространенному мнению, больным тромбофлебитом поверхностных вен не следует долго соблюдать постельный режим. Мышечные сокращения способствуют усилению кровотока в глубоких венах, уменьшая тем самым вероятность образования тромбов. На время двигательной активности пациенту рекомендуют пользоваться эластичным бинтом для фиксации тромба в поверхностной вене.
Современная флебология успешно применяет новые малотравматичные техники хирургического лечения.
Благодаря этому в последнее время большинство клиницистов отдает предпочтение оперативным методикам лечения острого поверхностного тромбофлебита бедра и голени.
Раннее хирургическое вмешательство исключает дальнейшее распространение процесса через коммуникантные вены на систему глубоких вен, сокращает сроки лечения и предупреждает переход заболевания в хроническую форму.
Экстренное оперативное лечение показано при остром восходящем тромбофлебите вен голени и при первичной локализации тромба в области поверхностных вен бедра, поскольку в этих случаях увеличивается опасность развития тромбофлебита глубоких вен. При септическом тромбофлебите проводится операция Троянова-Тренделенбурга.
В отдаленном периоде больным, перенесшим острый тромбофлебит, рекомендовано курортное лечение с применением сероводородных и радоновых ванн.
Лечение обострения хронического поверхностного тромбофлебита проводится аналогично терапии острого процесса.
На санаторно-курортное лечение пациентов с хроническим тромбофлебитом следует направлять только при отсутствии трофических расстройств и признаков обострения.
Необходимо своевременно лечить хронические заболевания вен.
Больным, которые в прошлом перенесли тромбофлебит, следует постоянно пользоваться средствами эластической компрессии, ограничить количество животных жиров в рационе, употреблять в пищу продукты с высоким содержанием рутина и аскорбиновой кислоты (ягоды, фрукты, овощи). Для профилактики рецидивов 2-3 раза в год назначается курсовое лечение, включающее в себя прием флебопротекторов и физиотерапевтические процедуры (лечение токами и переменными магнитными полями).
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_phlebology/thrombophlebitis