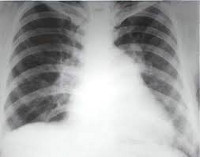
Что такое легочная гипертензия (ЛГ)? Это патологическое состояние, во время которого увеличивается среднее давление в легочной артерии (СДЛА). Находясь в состоянии покоя СДЛА > 25 мм рт. ст. Легочная гипертензия осложняет течение многих легочных и сердечно-сосудистых болезней, может даже привести к летальному исходу.
Классификация
Есть несколько классификаций легочной гипертензии: патофизиологическая и клиническая.
Патофизиологическая классификация
По патофизиологическим особенностям гипертензия малого круга кровообращения бывает:
- прекапиллярной (сюда входит ЛГ заболеваний легких);
- посткапиллярной (сюда относится ЛГ при болезнях левых отделов сердца).
Полная клиническая классификация
По клиническим данным выделяют 5 основных групп.
- Легочная артериальная гипертензия:
- идиопатическая ЛГ;
- наследственная ЛГ;
- вызываемая токсинами и медикаментами;
- сочетаемая с такими болезнями: заболевания соединительной ткани, портативная гипертензия, ВИЧ, шистосомоз, врожденные пороки сердца (ВПС), хроническая гемолитическая анемия.
- персистирующая легочная гипертензия у новорожденных;
- веноокклюзионная болезнь легких и/или гемангиоматоз легочных капилляров.
- Гипертензия малого круга кровообращения как следствие болезней левых отделов сердца:
- диастолическая дисфункция;
- систолическая дисфункция;
- болезнь клапанов.
- ЛГ как следствие гипоксии и/или патологии легких:
- хронические обструктивные болезни легких;
- диффузные заболевания интерстициальной ткани легких;
- болезни легких, которые сопровождаются изменением просвета бронхов;
- расстройства дыхания во сне;
- нарушение газообмена в альвеолах;
- хроническое воздействие высокогорья;
- пороки развития легких.
- Хроническая тромбоэмболическая ЛГ:
- ЛГ с неясными и/или многофакторными механизмами:
- гемолитические болезни: миелопролиферативные болезни, удаление селезенки;
- системные патологии: саркоидоз, легочной гистиоцитоз, лимфангиолейомиоматоз, нейрофиброматоз;
- нарушения обмена веществ: болезнь Гоше, нарушения работы щитовидной железы, болезнь накопления гликогена;
- другие заболевания: медиастинит с процессом отложения фибрина в средостении, обструкция вызванная опухолью, ХПН, сегментарная легочная гипертензия.
Функциональная классификация ЛГ
ЛГ делят на 4 класса:
| У больных нет ограничений физической активности. Обыкновенная нагрузка на организм не приводит к появлению слабости, головокружения, одышки, болей в груди. |
I |
| Появляется незначительное ограничение физической активности. При отсутствии нагрузок симптомов не проявляется. Обычные нагрузки приводят к тому, что появляется одышка, головокружение, слабость, боли в груди. |
II |
| Выраженное ограничение физической активности. В состоянии покоя симптоматика отсутствует. Незначительные физические нагрузки приводят к появлению слабости, одышки, головокружения, боли в груди. |
III |
| Неспособность выдерживать физическую нагрузку без появления симптомов. В состоянии покоя пациент чувствует боли в груди, одышку, головокружение, слабость. При малейшей физической нагрузке появляется симптоматика. |
IV |
Причины
Причины легочной гипертензии разнообразны. ЛГ может быть первичным и вторичным состоянием.
- Первичная легочная гипертензия (другое ее название идиопатическая) имеет неизвестный генез
Главными причинами являются генетические нарушения, когда происходит закладка сосудов у эмбриона.
Благодаря этому фактору внутри организма отмечается недостаток веществ, отвечающих за сужение/расширение сосудов.
Кроме того, к предпосылке появления ЛГ относится высокая способность тромбоцитов к агрегации – в итоге капилляры, артериолы в легких могут быть закупорены тромбами.
Вследствие этого повышается давление внутри сосудов, которое оказывает давление на стенки артерий. Чтобы как-то справиться с высоким давлением, происходит гипертрофия артерий.
Причиной появления первичной ЛГ может стать концентрический фиброз ЛА. При этом просвет артерии сужается, соответственно давление в ней повышается.
Чтобы как-то понизить высокое давление, открываются артериовенозные шунты. Это, так сказать, «пути для обхождения». Они способствуют снижению высокой легочной гипертензии.
Но происходит это на время: стенки артериол слабее, они не выдерживают давления и вскоре выходят из строя. Помимо того что давление внутри будет также повышаться, так еще из-за шунтов нарушается правильный кровоток.
В результате ткани плохо снабжаются кислородом.
- Вторичная ЛГ вызывается целым рядом патологий, соответственно и течение болезни будет отличаться
К таким патологиям относятся ВПС, хронический обструктивные бронхит, кардиоваскулярные болезни. Отдельно сердечные патологии делятся на те, что способствуют повышению давления в правом и левом предсердиях.
Есть еще анатомические причины развития ЛГ: это уменьшение количества артерий, которые кровоснабжают легкие. Так происходит из-за тромбов и склерозирования.
Симптомы
Симптомы легочной гипертензии возникают по причине недостаточной работы правого желудочка.
Самые первые признаки ЛГ человек замечает при физических нагрузках. Это одышка, чувство усталости, слабости, ангинозный синдром, потеря сознания. Реже у больных могут наблюдаться сухой кашель, тошнота, рвота, которая спровоцирована физическими нагрузками.
Признаки легочной гипертензии в состоянии полного покоя появляются только на тяжелых стадиях болезни. При прогрессировании недостаточности правого желудочка появляется отек лодыжек и увеличивается живот.
В зависимости от патологии, которая привела к развитию ЛГ, симптоматика может быть разной. Умеренная легочная гипертензия имеет слабо выраженные симптомы и развивается медленно.
- Боли в районе сердца, имеющие постоянный характер, могут появляться из-за относительной недостаточности коронарного кровотока, которая, в свою очередь, появляется по причине явного разрастания миокарда правого желудочка.
- У людей с запущенной формой болезни наблюдается правосторонняя сердечная недостаточность, которая проявляется расширением яремных вен, увеличением печени, асцитом, застойными явлениями на периферии (отеки, холодные конечности).
- Симптомы легочной артериальной гипертензии могут сопровождаться признаками тех заболеваний, которые привели к повышению давления в малом круге кровообращения:
- При склеродермии может наблюдаться звездчатая сыпь, язвы на кончиках пальцев, увеличение количества соединительной ткани в составе кожи; в результате она уплотняется и утолщается.
- При диффузной патологии, поражающей интерстициальную ткань легких, появляются хрипы при вдохе.
- О возможном поражении печени говорит пальмарная эритема, тошнота, рвота, повышенная усталость, желтуха, усиленная кровоточивость, асцит, нарушения поведения, бессонница.
- При появлении симптома “барабанных палочек” можно предположить венооклюзионную болезнь легких, цианотический ВПС, болезни печени или диффузные заболевания, поражающие интерстициальную ткань легких.
Диагностика
Диагностика легочной гипертензии проводится исключительно в стационарных условиях. Чтобы поставить диагноз прибегают к ряду обследований.
Инструментальные и лабораторные обследования
Сначала врач проводит опрос пациента, внешний осмотр, выясняет болезни в анамнезе, затем дает направление на обследования:
- Анализ крови:
- функциональные пробы печени и почек;
- анализ на аутоантитела (помогает выявить системные заболевания соединительной ткани);
- тиреотропный гормон (обнаружение проблем со щитовидной железой);
- общий анализ крови (проверка на инфекции, повышенный уровень гемоглобина и анемию);
- анализ на определение уровня proBNP (необходим, чтобы подтвердить диагноз сердечной недостаточности, оценить состояние пациента и узнать, насколько эффективно назначенное лечение).
- ЭКГ. Необходимо проводить, чтобы оценить степень поражения правого желудочка.
- Эхокардиография помогает ориентировочно поставить диагноз и зафиксировать первичные нарушения, которые вызвали ЛГ, а также измерить давление в легочной артерии.
- Рентген органов грудной клетки делается в двух проекциях: левая боковая и прямая. Помогает исключить болезни легких, ЛГ.
- МРТ органов грудной клетки и средостения помогает увидеть размеры сердца, объем предсердия желудочков.
- Дуплексное сканирование периферических сосудов конечностей – для выявления тромбоза глубоких вен, который может стать причиной тромбоэмболии легочной артерии.
- Шестиминутный тест ходьбы необходим для объективного оценивания толерантности больных с ЛГ к физическим нагрузкам. Помогает установить тяжесть заболевания и эффективность его лечения.
- Спирография – определение жизненной емкости легких, дыхательного объема легких. Помогает оценить степень дыхательной недостаточности.
- Проведение катетеризации правых отделов сердца с ангиопульмонографией и измерением давления в них.
Консультации врачей
При определенных показаниях могут понадобиться консультации таких специалистов:
- кардиолога (необходимо исключить ВПС, болезни левых отделов желудочка; помогает назначить терапию правожелудочковой недостаточности, и в целом определить степень вовлечения в патологический процесс сердца);
- кардиохирурга (для диагностики сердечных патологий);
- пульмонолога (для диагностирования первичного поражения легких);
- ревматолога (для дифференцирования ЛГ с системными патологиями соединительной ткани);
- фтизиатра (при появлении симптоматики, характерной для туберкулеза легких);
- нефролога (при появлении патологии почек);
- онколога (при возникновении симптомов, характерных для опухолевых заболеваний);
- инфекциониста (для исключения инфекционных заболеваний);
- генетика (консультация требуется, если есть подозрения на то, что легочная гипертензия передалась по наследству).
Лечение
Цель лечения – контроль над течением основной патологии и предотвращение возможных последствий. Лечение легочной гипертензии проводится в стационаре.
Осуществляется поддерживающая и общеукрепляющая терапия. Обязательным является ограничение физических нагрузок, профилактика инфекционных болезней. Рекомендуется назначение диеты № 10. В домашних условиях лечить тяжелую и острую легочную гипертензию нельзя. Главное – не допустить прогрессирование болезни, и сохранить низкий функциональный класс.
Для лечения применяют:
- Оксигенотерапию (дыхание кислородом) – проводится при нарастающей гипоксии, когда парциальное давление кислорода ниже, чем 55-60 мм рт. ст.
- Антикоагулянты применяют для снижения риска тромбоза. Для этих целей чаще назначают Варфарин. Это непрямой антикоагулянт, который препятствует образованию тромбов. С такой же целью назначаются антиагреганты.
- Диуретики – для снижения нагрузки на правые отделы сердца. Диуретики помогают уменьшить застой венозной крови в большом кругу кровообращения и снизить перегрузку объемом правого желудочка, облегчая одышку и уменьшая отеки.
- Блокаторы кальциевых каналов – один из самых эффективных методов лечения ЛГ. Чаще всего среди представителей средств данной группы прибегают к использованию Нифедипина или Дилтиазема. У половины пациентов после длительного применения этих препаратов отмечалось снижение симптоматики, и общее самочувствие улучшалось. При этом важно контролировать средний уровень артериального давления для дальнейшей коррекции лечения. Лечение начинается с небольших доз, затем они постепенно повышаются.
- Антагонисты рецепторов эндотелина помогают блокировать действие эндотелина, который вызывает сужение легочных сосудов.
- Простагландины расширяют суженные легочные сосуды, предупреждают склеивание тромбоцитов и последующее развитие тромбоза при ЛГ.
- Ингибиторы ФДЭ-5 оказывают влияние на сосуды легких. Представитель этой группы, Силденафил, расширяет сосуды легких и угнетает рост гладкомышечных клеток. Он является эффективным в лечении ЛГ, вызванной ревматическими болезнями и ВПС, и при идиопатической ЛГ.
- Стимуляторы гуанилатциклазы обладают сосудорасширяющим и антиагрегантным действием, благодаря чему применяются для лечения хронической тромбоэмболической ЛГ и легочной артериальной гипертензии.
- Сердечные гликозиды помогают улучшить сократительную способность миокарда.
Назначения проводятся сугубо индивидуально, в зависимости от особенностей течения заболевания, состояния организма и переносимости тех или иных препаратов пациентом.
Для выбора подходящего препарата проводится тест на острую вазореактивность. Что это такое? Это исследование, которое показывает оценку степени тяжести ЛГ, нарушения гемодинамики, если таковые имеются, и помогает спрогнозировать эффективность проводимой терапии.
Хирургическое лечение
При неэффективности медикаментозной терапии прибегают к хирургическому вмешательству. Проводят следующие операции:
- тромбэктомию из легочной артерии (удаление тромбов из легочной артерии хирургическим путем);
- хирургическое исправление ВПС (такие операции снижают влияние врожденных пороков на кровоток; прогноз после проведения операции для пациента весьма благоприятен);
- баллонную предсердную септостомию (межпредсердное шунтирование, которое проводится для снижения давления в ЛА и правом предсердии; данная операция в некоторых случаях может стать подготовительным этапом накануне трансплантации легких);
- трансплантацию легких (назначается при идиопатической ЛГ, на терминальной стадии сердечной недостаточности; данные операции проводятся редко, но являются эффективными).
Осложнения
ЛГ может привести к осложнениям, таким как:
- Аритмия. Это растущий клинический симптом. У большей части больных отмечалось появление трепетания и фибрилляции предсердия. Аритмии могут иметь неблагоприятный прогноз, но при своевременном лечении его можно изменить.
- Кровохарканье. Встречается редко, но способно привести к летальному исходу. Тяжесть состояния может варьироваться от легкой степени до предсмертного состояния. Кровохарканье может стать противопоказанием к применению антикоагулянтов.
- Механические осложнения. Сюда относится расширение просвета легочных артерий, аневризма ЛА и нарушение целостности их стенок. Симптоматика будет отличаться в зависимости от тяжести заболевания: от боли в грудной клетке, одышки, заканчивая локальным отеком легкого или даже смертью.
Прогноз
Часто синдром легочной гипертензии может заканчиваться неблагоприятно: в 20% случаев – летальным исходом. Без надлежащего лечения продолжительность жизни человека может составлять до трех лет. По статистике благоприятный прогноз можно ждать в случае своевременной диагностики и лечения ЛГ на ранних стадиях.
Прогноз заболевания во многом зависит от формы ЛГ. При вторичной форме, которая развилась из-за аутоиммунных болезней, он менее благоприятен.
Важными являются показатели СДЛА. Если показатель будет превышать 55 мм рт. ст., даже несмотря на длительное лечение, продолжительность жизни пациента резко сокращается.
Плохо поддается медикаментозной терапии идиопатическая ЛГ. При данной форме лишь препаратами тяжело повлиять на причину, которая привела к повышению давления в легочной артерии.
Легочная гипертензия может иметь и относительно благоприятный прогноз. Так, если при продолжительном лечении ЛГ блокаторами кальциевых каналов будет отмечаться общее улучшение состояния, то можно надеяться на улучшение качества жизни и остановку или замедление прогрессирования болезни.
Источник: https://SilaSerdca.ru/gipertenziya/legochnaya
Характерные симптомы легочной гипертензии и схемы лечения
Легочная гипертензия – это состояние, которое проявляется при различных заболеваниях и характеризуется оно повышенным давлением в артерии легкого.
Кроме того, этот вид гипертензии вызывает увеличенную нагрузку на сердце, в результате чего происходит гипертрофический процесс в его правом желудочке.
Наиболее подвержены этой болезни люди пожилого возраста, которым уже за 50 лет. При затягивании с лечением симптомы легочной артериальной гипертензии не просто ухудшатся, они способны привести к тяжелым осложнениям, вплоть до гибели больного.
Описание болезни, ее причины
Гипертензия легочной артерии формируется на фоне других болезней, у которых могут быть совершенно разные причины возникновения. Развивается гипертензия в связи с разрастанием внутреннего слоя легочных сосудов. При этом происходит сужение их просвета и сбои в кровоснабжении легких.
Болезнь эта довольно редкая, но, как это ни печально, большинство случаев заканчивается летальным исходом.
К основным заболеваниям, которые приводят к развитию это патологии, относятся:
- хронический бронхит;
- фиброз ткани легких;
- врожденные пороки сердца;
- бронхоэктаз;
- гипертония, кардиомиопатия, тахикардия, ишемия;
- тромбозы сосудов в легких;
- альвеолярная гипоксия;
- повышенный уровень эритроцитов;
- спазмы сосудов.
Существует также ряд факторов, которые способствуют возникновению легочной гипертензии:
- болезни щитовидной железы;
- интоксикация организма ядовитыми веществами;
- длительный прием антидепрессантов или препаратов, угнетающих аппетит;
- употребление наркотических веществ, принимаемых интраназальным путем (вдыханием через нос);
- ВИЧ-инфекции;
- онкологические заболевания кровеносной системы;
- цирроз печени;
- генетическая предрасположенность.
Легочная гипертензия может сформироваться в результате продолжительного сдавливания сосудов легких. Такое состояние может возникнуть при травмах грудной клетки, избыточном весе и при опухолях.
Симптоматика и признаки
В начале своего развития легочная гипертензия практически никак себя не проявляет, в связи с чем пациент может не обращаться в больницу вплоть до наступления тяжелых стадий болезни.
Нормальное систолическое давление в легочных артериях составляет 30 мм.рт.ст, а дистолическое – 15 мм.р.ст. Ярко выраженные симптомы появляются лишь тогда, когда эти показатели повышаются в 2 раза и больше.
- Одышка. Это главный признак. Она может возникать внезапно даже в спокойном состоянии и резко усиливаться при минимальной физической активности.
- Снижение веса, которое происходит постепенно, вне зависимости от рациона питания.
- Неприятные ощущения в животе – его будто распирает, все время чувствуется необъяснимая тяжесть в области живота. Этот симптом свидетельствует о том, что в воротной вене начался застой крови.
- Обмороки, частые приступы головокружения. Возникают в результате недостаточного снабжения кислородом головного мозга.
- Непрекращающаяся слабость в теле, ощущение бессилия, недомогания, сопровождающиеся подавленным, угнетенным психологическим состоянием.
- Частые приступы сухого кашля, хриплый голос.
- Учащенное сердцебиение. Возникает в результате недостатка кислорода в крови. Объем кислорода, необходимый для нормальной жизнедеятельности, в этом случае поступает только при учащенном дыхании либо повышении частоты сердечных сокращений.
- Расстройства кишечника, сопровождающиеся повышенным газообразованием, рвотой, тошнотой, болями в животе.
- Болевые ощущения с правой стороны тела, под ребрами. Свидетельствуют о растяжении печени и увеличении ее в размерах.
- Боли сжимающего характера в районе грудной клетки, чаще возникающие во время физических нагрузок.
На более поздних стадиях легочной гипертензии появляются следующие симптомы:
- При кашле выделяется мокрота, в которой присутствуют кровяные сгустки. Это свидетельствует о развитии отека в легких.
- Сильные боли за грудиной, сопровождающиеся выделением холодного пота и паническими приступами.
- Сбои сердечного ритма (аритмия).
- Болезненность в районе печени, возникающая вследствие растяжения ее оболочки.
- Скопление жидкости в полости живота (асцит), сердечная недостаточность, обширная отечность и посинение ног. Данные признаки свидетельствуют о том, что правый желудочек сердца перестает справляться с нагрузкой.
Для терминальной стадии легочной гипертензии характерны:
- Образование тромбов в легочных артириолах, что вызывает удушье, разрушение тканей, инфаркты.
-
Острые отеки легких и гипертонические кризы, которые возникают обычно в ночное время. При этих приступах больной испытывает резкую нехватку воздуха, задыхается, кашляет, при этом выхаркивая мокроту с кровью.
Кожа синеет, яремная вена выражено пульсирует. В такие моменты больной испытывает страх и панику, он чрезмерно возбужден, его движения хаотичны. Такие приступы обычно заканчиваются летальным исходом.
Смерть может наступить в результате тромбоэмболии – состояния, при котором легочная артерия полностью перекрывается тромбом, что приводит к развитию острой сердечной недостаточности.
Диагностирует заболевание кардиолог. Обращаться к врачу необходимо при первых признаках болезни: сильная одышка при обычных нагрузках, боли в груди, постоянная усталость, появление отеков.
Диагностика
При подозрении на легочную гипертензию, кроме общего осмотра и пальпации на предмет увеличенной печени, врач назначает следующие обследования:
- ЭКГ. Выявляет патологии в правом желудочке сердца.
- КТ. Позволяет определить размер легочной артерии, а также другие болезни сердца и легких.
- Эхокардиография. В процессе этого обследования проверяется скорость движения крови и состояние сосудов.
- Измерение давления в легочной артерии путем введения катетера.
- Рентгенография. Выявляет состояние артерии.
- Анализы крови.
- Проверка влияния физической нагрузки на состояние пациента.
- Ангиопульмонография. В сосуды вводят красящее вещество, которое показывает состояние легочной артерии.
- Только полный комплекс обследований позволит поставить точный диагноз и определиться с дальнейшим лечением.
- Узнайте о заболевании больше из видео-ролика:
Методы терапии
Легочная гипертензия достаточно успешно поддается лечению, если болезнь еще не перешла в терминальную стадию. Врач назначает лечение в соответствии со следующими задачами:
- определение причины болезни и ее устранение;
- понижение давления в легочной артерии;
- предотвращение образования тромбов.
Медикаментозная
В зависимости от симптоматики, назначают следующие средства:
- Сердечные гликозиды – например, Дигоксин. Улучшают кровообращение, снижают вероятность развития аритмии, благоприятно влияют на работу сердца.
- Препараты для снижения вязкости крови – Аспирин, Гепарин, Герудин.
- Сосудорасширяющие средства, которые расслабляют стенки артерий и облегчают ток крови, благодаря чему понижается давление в артерии легкого.
- Простагландины. Предотвращают спазмы сосудов и образование тромбов.
- Мочегонные препараты. Позволяют вывести из организма излишки жидкости, тем самым сократив отечность и снизив нагрузку на сердце.
- Муколитики – Мукосольвин, Ацетилцистеин, Бромгексин. При сильном кашле облегчают отделение слизи из легких.
- Антагонисты кальция – Нифедипин, Верапамил. Расслабляют сосуды легких и стенки бронхов.
- Тромболитики. Растворяют сформировавшиеся тромбы и предотвращают образование новых, а также улучшают проходимость кровеносных сосудов.
При выраженной гипоксии, когда больной часто испытывает приступы удушья и учащенное сердцебиение, связанные с нехваткой кислорода, назначают кислородные ингаляции, а также специальную дыхательную гимнастику.
Операции
При малой эффективности медикаментозного лечения врачом ставится вопрос о проведении хирургического вмешательства. Операции при легочной гипертензии бывают нескольких типов:
- Межпредсердное штудирование.
- Трансплантация легкого.
- Сердечно-легочная трансплантация.
Помимо назначенных врачом методов лечения легочной гипертензии для успешного выздоровления пациент должен соблюдать некоторые рекомендации: полностью отказаться от курения или наркотических средств, снизить физические нагрузки, не сидеть на одном месте больше двух часов в день, исключить или снизить до минимума количество соли в рационе питания.
Источник: https://oserdce.com/sosudy/legochnaya-gipertenziya/lechenie.html
Легочная гипертензия
Легочная гипертензия – угрожающее патологическое состояние, обусловленное стойким повышением кровяного давления в сосудистом русле легочной артерии.
Нарастание легочной гипертензии носит постепенный, прогрессирующий характер и в конечном итоге вызывает развитие правожелудочковой сердечной недостаточности, приводящей к гибели пациента.
Наиболее часто легочная гипертензия встречается у молодых женщин 30-40 лет, которые страдают этим заболеванием в 4 раза чаще мужчин. Малосимптомное течение компенсированной легочной гипертензии приводит к тому, что она нередко диагностируется лишь в тяжелых стадиях, когда у пациентов возникают нарушения сердечного ритма, гипертонические кризы, кровохарканье, приступы отека легких. В лечении легочной гипертензии применяют вазодилататоры, дезагреганты, антикоагулянты, кислородные ингаляции, мочегонные средства.
Легочная гипертензия – угрожающее патологическое состояние, обусловленное стойким повышением кровяного давления в сосудистом русле легочной артерии.
Нарастание легочной гипертензии носит постепенный, прогрессирующий характер и в конечном итоге вызывает развитие правожелудочковой сердечной недостаточности, приводящей к гибели пациента.
Критериями диагностики легочной гипертензии служат показатели среднего давления в легочной артерии свыше 25 мм рт. ст. в состоянии покоя (при норме 9–16 мм рт. ст.) и свыше 50 мм рт. ст. при нагрузке.
Наиболее часто легочная гипертензия встречается у молодых женщин 30-40 лет, которые страдают этим заболеванием в 4 раза чаще мужчин. Различают первичную легочную гипертензию (как самостоятельное заболевание) и вторичную (как осложненный вариант течения болезней органов дыхания и кровообращения).
Легочная гипертензия
Достоверные причины развития легочной гипертензии не определены. Первичная легочная гипертензия является редким заболеванием с неизвестной этиологией. Предполагается, что к ее возникновению имеют отношение такие факторы, как аутоиммунные заболевания (системная красная волчанка, склеродермия, ревматоидный артрит), семейный анамнез, прием оральной контрацепции.
В развитии вторичной легочной гипертензии могут играть роль многие заболевания и пороки сердца, сосудов и легких.
Наиболее часто вторичная легочная гипертензия является следствием застойной сердечной недостаточности, митрального стеноза, дефекта межпредсердной перегородки, хронических обструктивных заболеваний легких, тромбоза легочных вен и ветвей легочной артерии, гиповентиляции легких, ИБС, миокардита, цирроза печени и др.
Считается, что риск развития легочной гипертензии более высок у ВИЧ-инфицированных пациентов, наркоманов, людей, принимающих препараты для подавления аппетита. По-разному каждое из этих состояний может вызывать повышение кровяного давления в легочной артерии.
Развитию легочной гипертензии предшествует постепенное сужение просвета мелких и средних сосудистых ветвей системы легочной артерии (капилляров, артериол) вследствие утолщения внутренней сосудистой оболочки — эндотелия. При тяжелой степени поражения легочной артерии возможна воспалительная деструкция мышечного слоя сосудистой стенки. Повреждение стенок сосудов приводит к развитию хронического тромбоза и сосудистой облитерации.
Перечисленные изменения в сосудистом русле легочной артерии вызывают прогрессирующее повышение внутрисосудистого давления, т. е. легочную гипертензию.
Постоянно повышенное кровяное давление в русле легочной артерии увеличивает нагрузку на правый желудочек, вызывая гипертрофию его стенок.
Прогрессирование легочной гипертензии приводит к снижению сократительной способности правого желудочка и его декомпенсации – развивается правожелудочковая сердечная недостаточность (легочное сердце).
Для определения тяжести легочной гипертензии выделяют 4 класса пациентов с недостаточностью сердечно-легочного кровообращения.
- I класс – пациенты с легочной гипертензией без нарушения физической активности. Обычные нагрузки не вызывают появления головокружения, одышки, болей в грудной клетке, слабости.
- II класс – пациенты с легочной гипертензией, вызывающей незначительное нарушение физической активности. Состояние покоя не вызывает дискомфорта, однако, привычная физическая нагрузка сопровождается головокружением, одышкой, болями в грудной клетке, слабостью.
- III класс – пациенты с легочной гипертензией, вызывающей значительное нарушение физической активности. Незначительная физическая нагрузка сопровождается появлением головокружения, одышки, болей в грудной клетке, слабости.
- IV класс – пациенты с легочной гипертензией, сопровождающейся выраженными головокружением, одышкой, болями в грудной клетке, слабостью при минимальной нагрузке и даже в состоянии покоя.
В стадии компенсации легочная гипертензия может протекать бессимптомно, поэтому часто заболевание диагностируется в тяжелых формах. Начальные проявления легочной гипертензии отмечаются при повышении давления в системе легочной артерии в 2 и более раза по сравнению с физиологической нормой.
С развитием легочной гипертензии появляются необъяснимая одышка, похудание, утомляемость при физической активности, сердцебиение, кашель, охриплость голоса.
Относительно рано в клинике легочной гипертензии могут наблюдаться головокружение и обморочные состояния вследствие нарушения сердечного ритма или развития острой гипоксии мозга.
Более поздними проявлениями легочной гипертензии служат кровохарканье, загрудинная боль, отеки голеней и стоп, боли в области печени.
Малоспецифичность симптомов легочной гипертензии не позволяет поставить диагноз на основании субъективных жалоб. Наиболее частым осложнением легочной гипертензии служит правожелудочковая сердечная недостаточность, сопровождающаяся нарушением ритма – мерцательной аритмией. В тяжелых стадиях легочной гипертензии развиваются тромбозы артериол легких.
При легочной гипертензии в сосудистом русле легочной артерии могут возникать гипертонические кризы, проявляющиеся приступами отека легких: резким нарастанием удушья (чаще в ночное время), сильным кашлем с мокротой, кровохарканьем, выраженным общим цианозом, психомоторным возбуждением, набуханием и пульсацией шейных вен. Криз заканчивается выделением большого объема мочи светлого цвета и низкой плотности, непроизвольной дефекацией. При осложнениях легочной гипертензии возможен летальный исход вследствие острой или хронической сердечно-легочной недостаточности, а также тромбоэмболии легочной артерии.
Обычно пациенты, не знающие о своем заболевании, обращаются к врачу с жалобами на одышку.
При осмотре пациента выявляется цианоз, а при длительном течении легочной гипертензии – деформация дистальных фаланг пальцев в форме «барабанных палочек», а ногтей — в виде «часовых стеклышек».
При аускультации сердца определяется акцент II тона и его расщепление в проекции легочной артерии, при перкуссии — расширение границ легочной артерии.
Диагностика легочной гипертензии требует совместного участия кардиолога и пульмонолога. Для распознания легочной гипертензии необходимо проведение целого диагностического комплекса, включающего:
- ЭКГ — для выявления гипертрофии правых отделов сердца.
- Эхокардиографию – для осмотра сосудов и полостей сердца, определения скорости кровотока в системе легочной артерии.
- Компьютерную томографию – послойные снимки органов грудной клетки показывают увеличенные легочные артерии, а также сопутствующие легочной гипертензии заболевания сердца и легких.
- Рентгенографию легких — определяет выбухание главного ствола легочной артерии, расширение ее главных ветвей и сужение более мелких сосудов, позволяет косвенно подтвердить наличие легочной гипертензии при выявлении других заболеваний легких и сердца.
- Катетеризацию легочной артерии и правых отделов сердца – проводится с целью определения кровяного давления в легочной артерии. Является самым достоверным методом диагностики легочной гипертензии. Через прокол в яремной вене зонд подводится к правым отделам сердца и с помощью монитора давления на зонде определяется кровяное давление в правом желудочке и легочных артериях. Катетеризация сердца является малоинвазивной методикой, практически не сопряженной с риском осложнений.
- Ангиопульмонографию – рентгенконтрастное исследование сосудов легких с целью определения сосудистого рисунка в системе легочной артерии и сосудистого кровотока. Проводится в условиях специально оснащенной рентгеноперационной с соблюдением мер предосторожности, т. к. введение контрастного вещества может спровоцировать легочно-гипертонический криз.
Основными целями в лечении легочной гипертензии являются: устранение ее причины, понижение кровяного давления в легочной артерии и предотвращение тромбообразования в легочных сосудах. В комплекс лечения пациентов с легочной гипертензией входит:
- Прием вазодилатирующих средств, расслабляющих гладкомышечный слой сосудов (празозин, гидралазин, нифедипин). Вазодилататоры эффективны на ранних стадиях развития легочной гипертензии до возникновения выраженных изменений артериол, их окклюзий и облитераций. В этой связи важное значение приобретает ранняя диагностика заболевания и установление этиологии легочной гипертензии.
- Прием дезагрегантов и антикоагулянтов непрямого действия, снижающих вязкость крови (ацетил-салициловой кислоты, дипиридамола и др.). При выраженном сгущении крови прибегают к кровопусканию. Оптимальным у пациентов с легочной гипертензий считается уровень гемоглобина крови до 170 г/л.
- Ингаляции кислорода как симптоматическую терапию при выраженной одышке и гипоксии.
- Прием мочегонных препаратов при легочной гипертензии, осложненной правожелудочковой недостаточностью.
- Трансплантация сердца и легких в крайне тяжелых случаях легочной гипертензии. Опыт подобных операций пока невелик, но свидетельствует об эффективности данной методики.
Дальнейший прогноз при уже развившейся легочной гипертензии зависит от ее первопричины и уровня кровяного давления в легочной артерии. При хорошем отклике на проводимую терапию прогноз более благоприятен.
Чем выше и стабильнее уровень давления в системе легочной артерии, тем хуже прогноз. При выраженных явлениях декомпенсации и уровне давления в легочной артерии более 50 мм рт.ст. значительная часть пациентов погибает в течение ближайших 5 лет.
Прогностически крайне неблагоприятна первичная легочная гипертензия.
Профилактические мероприятия направлены на раннее выявление и активное лечение патологий, приводящих к легочной гипертензии.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_pulmonology/pulmonary_hypertension
Легочная гипертензия: симптомы, лечение, рекомендации и профилактика
В последнее время большое внимание стало уделяться проблеме артериального давления и связанных с ним осложнений. Крайнюю озабоченность для врачей представляет легочная гипертензия (ЛГ).
Последние данные и статистика здравоохранения свидетельствуют о распространении патологии у пациентов с различными хроническими заболеваниями.
| Степени заболевания | 1 стадия – транзиторная, 2 — стабильная, 3 степень — стабильная с НК. |
| Сколько живут | Прогноз без отсутствия лечения не более 3-х лет. Быстрая терапия может полностью избавить человека от патологии. |
- Что за патология
- Легочная гипертензия — это стойкое прогрессирующее повышение артериального давления в легочной артерии, которое опасно для жизни.
- Давление в артериях повышается выше средних значений:
- Больше 25 мм рт.ст. в состоянии раслабления и покоя;
- Больше 30 мм рт.ст. при активной нагрузке.
Патология выражена наличием прекапиллярной легочной гипертензии, которая чаще приводит к образованию правожелудочковой сердечной недостаточности.
Различают 2 вида ЛГ: первичная и вторичная форма. Патологию могут диагностировать у любого человека, независимо от расы, возраста, пола. Но чаще всего диагностируют у женщин старше 35 лет.
Таблица: Клиническая классификация легочной гипертензии
| Легочная АГ |
|
| Легочная гипертензия вследствие патологии левых отделов сердца |
|
| Гипертензия с патологией дыхательной системы и/или гипоксемией | • хроническое обструктивное заболевание легких
|
| Хроническая тромбоэмболическая легочная гипертензия | |
| Смешанные формы | • гематологические болезни
|
Методы диагностики
Диагностика легочной патологии заключается в комплексном обследовании и установлении точного диагноза. Выявлении типа, класса заболевания и оценки функциональной способности.
Таблица: Рекомендации к исследованию
| 1 этап |
|
| 2 этап |
Подтверждение диагноза
|
| 3 этап |
|
| 4 этап |
|
Сложность в проведении диагностических исследований ЛГ заключается в отсутствии выраженных клинических симптомов. Несвоевременное обнаружение и установка диагноза приводят к быстрому течению и прогрессированию заболевания.
Симптомы заболевания
Если не поставлен диагноз легочная гипертензия, симптомы в виде постоянной одышки должны стать поводом обращения к врачу. Также следует обратить внимание на острые приступы кашля и быструю утомляемость.
Основные признаки и симптомы легочной гипертензии:
- Одышка при небольшой физической нагрузке;
- Общая слабость, утомляемость, чувство недомогания;
- Снижение аппетита;
- Кашель и кровохарканье;
- Сдавливающие и ноющие боли в области груди;
- Головокружение и обморок;
- Отеки нижних конечностей.
Таблица: легочная гипертензия прогноз
| Лучший прогноз | Прогностические факторы | Худший прогноз | ||
| нет | Клинические признаки правожелудочковой сердечной недостаточности | есть | ||
| Медленный | Темп прогрессирования симптомов | Быстрый | ||
| нет | Синкопе | есть | ||
| I, II | ФК (ВОЗ) | IV | ||
| 500м* | Дистанция в тесте 6-МХ | 300м | ||
| Пиковое потребление О2>15 мл /мин./кг |
Кардиопульмональный нагрузочный тест | Пиковое потребление О22см | ЭхоКГ параметры | Наличие перикардиального выпота Систолическая экскурсия кольца трикуспидального клапана15мм рт.ст. Сердечный индекс |
Источник: https://giperton.com/legochnaya-gipertenziya.html
Угрожающая жизни легочная гипертензия: лечение, варианты облегчения состояния
Легочная гипертензия – это заболевание, терапия которого затрудняется из-за нежелательного побочного действия большинства гипотензивных средств – снижение системного артериального давления. Нужны лекарства, оказывающие более целенаправленный эффект – антагонисты кальция, рецепторов эндотелина, простагландины и силденафил.
Существует этапность назначения препаратов, особенности при первичной и вторичной формах болезни. Низкая результативность комбинированного лечения считается показанием для операции.
Общие принципы лечения легочной гипертензии
Методика терапии всех видов патологии проводится на фоне соблюдения рекомендаций по предотвращению декомпенсации состояния больных. Для этого нужен особый образ жизни, профилактика инфекций, предупреждение беременности, работа с психологом.
Физические нагрузки
Уровень активности не должен превышать компенсаторные возможности организма, которые зависят от стадии легочной недостаточности. Запрещается:
- повышать нагрузку до появления головокружения, одышки, обморочного состояния, боли в груди;
- тренироваться после еды, при повышенной температуре тела или окружающей среды;
- прекращать полностью занятия, даже при тяжелом состоянии показана дыхательная и лечебная гимнастика.
Беременность
На течение легочной гипертензии отрицательно сказываются период вынашивания ребенка, роды и прием женских половых гормонов в период климакса. Материнская смертность составляет около 50% при наличии этого состояния. Поэтому всем пациенткам нужна контрацепция препаратами, которые не содержат эстрогенов (Чарозетта, Экслютон), барьерные методы или стерилизация хирургическим путем.
При наступлении беременности нужно решить вопрос о ее экстренном прерывании. Если женщинам в менопаузе требуется заместительная терапия, то ее проводят только на фоне антикоагулянтов и при особо тяжелом течении климакса.
Рекомендуем прочитать статью о вторичной гипертензии. Из нее вы узнаете о причинах возникновения и классификации вторичной гипертензии, а также о диагностике и лечении заболевания.
А здесь подробнее о легочном сердце.
Перелеты
Недостаток кислорода при авиаперелетах вызывает спазм ветвей легочной артерии, поэтому таким пациентам рекомендуется:
- кислородная терапия;
- прием большей дозы сосудорасширяющих средств;
- ограничение длительности пребывания на высоте;
- выбор другого способа путешествия.
Консультация психолога
Психологическая помощь особенно нужна больным при:
- повышенной тревожности;
- депрессии, связанной с изменением образа жизни;
- утрате трудоспособности;
- невозможности вынашивания ребенка;
- низкой социальной активности из-за болезни.
В случае выраженных отклонений поведения нужно лечение у психиатра.
Опасность инфекции
Развитие обструктивного бронхита или пневмонии существенно ухудшает состояние больных и даже может быть прочной смерти, поэтому нужно:
- избегать контактов с заболевшими;
- не допускать переохлаждения;
- принимать медикаменты для предотвращения заражения в период эпидемии.
Препараты для лечения легочной гипертензии
Терапия высокого легочного давления включает два направления – поддерживающая (уменьшение вязкости крови, мочегонные, кислород, сердечные гликозиды) и специальные препараты (антагонисты кальция и рецепторов эндотелина, простагландины, силденафил).
Антикоагулянты и антиагреганты
Улучшение текучести крови показано при наличии риска тромбоэмболии легочных сосудов, сердечной недостаточности, малоподвижном образе жизни, наследственных и идиопатических формах болезни.
Применяют Варфарин, а при хроническом тромбозе – Ксарелто. При повышенной угрозе кровотечения используют Фраксипарин и Клексан.
Если есть противопоказания к антикоагулянтам, то переходят на кардиологическую форму аспирина – Тромбо АСС, Лоспирин, Тромбопол.
Мочегонные
Улучшают состояние больных при перегрузке правого желудочка. Начинают применение с низких доз, при неэффективности плавно повышают. Рекомендуется:
- Лазикс,
- Урегит,
- Трифас,
- Инспра,
- Верошпирон.
Кислородные ингаляции
Показаны пациентам с хроническими болезнями легких, которые сопровождаются бронхиальным спазмом. Для контроля эффективности оксигенотерапии проводится исследование газового состава крови. Важно не допускать снижения сатурации кислорода ниже 90%.
Поддержание сократительной способности сердца
При наличии недостаточности кровообращения показано введение Дигоксина для повышения сердечного выброса. Постоянный прием сердечных гликозидов рекомендуется только при предсердной тахикардии. В тяжелых ситуациях для стабилизации давления в артериальном русле вводится Добутамин.
Антагонисты кальция
Все сосудорасширяющие медикаменты нужны из-за разрастания мышечного слоя в артериях и повышенного сопротивления сосудов легких выбросу крови из правого желудочка. Для исследования ответной реакции на вазодилататоры применяется лекарственный тест. Чаще всего хороший эффект можно достичь применением таких препаратов или их аналогов:
- Коринфар ретард,
- Диакордин ретард,
- Норваск (Тенокс).
При отрицательных результатах медикаментозного теста не рекомендуется использовать подобные средства, так как возрастает риск побочных реакций – резкого снижения давления, обморока, правожелудочковой декомпенсации кровообращения.
Простагландины
Эта группа медикаментов имеет сосудорасширяющее действие, тормозит гипертрофию мышечных волокон стенки артерии и образование тромбов. Наиболее эффективные препараты:
- Вазапростан,
- Энзапрост,
- Иломедин.
Антагонисты рецепторов эндотелина
Бозенекс улучшает переносимость физических нагрузок, показатели кровообращения, снижает функциональный класс легочной гипертензии и увеличивает продолжительность ремиссии. Второй препарат – Волибрис, он повышает активность пациентов, замедляет появление и нарастание признаков легочной гипертензии. Хорошо переносится больными.
Ингаляции оксида азота
Этот газ снимает сосудистый спазм, назначается в виде ингаляций в стационарных условиях. Для похожего эффекта может быть использован его предшественник – L-аргинин, а также силденафил. Последнее соединение снижает нагрузку на сердце, тормозит рост давления в системе легочной артерии. Применяется в виде препаратов Ревацио, Виагра.
Закись азота способна притупить болевые ощущения
Комбинированная терапия при высокой легочной гипертензии
Последовательное назначение препаратов при легочной гипертензии обеспечивает достижение эффекта использованием меньшего числа медикаментов, более редким развитием побочных действий.
Например, после положительной реакции на тест с вазодилататорами назначают антагонист кальция, затем (при низкой результативности) окись азота, Алпростан, Бозенекс, Ревацио. Эти медикаменты показаны при 1 — 2 функциональном классе. Если пациент имеет выраженные нарушения в малом круге кровообращения, то сразу начинают использовать последние три препарата вместе с Иломедином.
Все эти средства до последних стадий болезни больные принимают строго по отдельности, но чрезмерно высокая легочная гипертензия лечится следующими комбинациями:
- Алпростан и Волибрис,
- Вазапростан и Ревацио
- Виагра и Бозенекс.
Следующий этап терапии – тройное сочетание, а затем показано хирургическое вмешательство.
Смотрите на видео о лечении легочной гипертензии:
Особенности лечения первичной и вторичной легочной гипертензии
Первичная легочная гипертензия имеет обычно тяжелое течение, при ней рано нарастает сердечная недостаточность, нарушения ритма сокращений, тромбоэмболические осложнения.
Пациенты с такой формой болезни чаще всего хорошо реагируют на сосудорасширяющие препараты, а особенно антагонисты кальция в большой дозе.
Через 3 месяца их применения показано зондирование сердца с исследованием давления в системе легочной артерии.
Вторичная разновидность патологии возникает на фоне болезней легких и сердца, поэтому успех ее терапии зависит от того, насколько удалось ликвидировать причину повышенного давления в легочной сети. Помимо приема всех специфических препаратов, для лечения гипертензии рекомендуются:
- бронхорасширяющие средства (Эуфиллин, Теопек);
- кортикостероидные гормоны (Дексаметазон);
- иммунодепрессанты (Метотрексат);
- пластика или протезирование клапанов при пороках.
Хирургические методы лечения
Первая методика хирургического лечения появилась после обнаружения одной интересной особенности гемодинамики. У пациентов с дефектами перегородки и гипертензией малого круга происходит сброс крови в левую половину сердца, что разгружает правые (слабые) части и одновременно повышает величину выброса крови в аорту.
Операция по созданию искусственного дефекта (септотомия) улучшает транспортировку кислорода, переносимость нагрузок, снижает риск обмороков. Она показана только при конечных стадиях заболевания, в том числе и перед пересадкой легких.
Удаление тромба и эмбола снижает периферическое сопротивление сосудов и нагрузку на правые отделы сердца, увеличивает продолжительность жизни. В самых сложных случаях пациента может спасти только трансплантация комплекса легких и сердца.
Прогноз для больных при легочной гипертензии
Применение новых лекарственных препаратов для терапии пациентов с высоким давлением в легочной артерии существенно улучшило течение этого состояния. Но примерно у каждого четвертого пациента нет положительной реакции на медикаменты, даже при их сочетании. Ухудшают шансы на успех:
- отрицательная фармакологическая проба на сосудорасширяющие средства;
- третий и четвертый функциональный класс;
- аутоиммунные процессы;
- закупорка легочных вен;
- капиллярные гемангиомы.
Наиболее благоприятное течение болезни при врожденных аномалиях строения сердца. Уровень смертности в первые 5 лет после развития легочной гипертензии составляет примерно 45%.
Рекомендуем прочитать статью о трикуспидальной регургитации. Из нее вы узнаете о причинах развития трикуспидальной регургитации, видах патологии и степени прогрессирования, а также о методах диагностики и лечения детей и взрослых.
А здесь подробнее о катетеризации сердца.
Терапия легочной гипертензии основана на предупреждении тромбоза, спазма сосудов и утолщения мышечного слоя легочных артерий. Применяют соседства для разжижения крови, сосудорасширяющие, простагландины, антагонисты рецепторов эндотелина. Обычно для приема выбирают одно средство, при неэффективности переходят на более сильное или комбинацию препаратов.
Достижение успеха невозможно без профилактики инфекций, дозированных нагрузок, исключения факторов, провоцирующих обострение. Неэффективность терапии является показанием к операции, в том числе и пересадки легких и сердца.
Источник: http://CardioBook.ru/legochnaya-gipertenziya-lechenie/

 Симптомы легочной гипертензии возникают по причине недостаточной работы правого желудочка.
Симптомы легочной гипертензии возникают по причине недостаточной работы правого желудочка.