Геморрагический васкулит – заболевание, которое чаще всего встречается именно в детском возрасте. Оно может представлять серьезную опасность для жизни и здоровья ребенка.
Геморрагический васкулит у детей имеет довольно широкое распространение, а потому установление такого диагноза ребенку не стоит считать чем-то из ряда вон выходящим. Недуг имеет несколько названий – синонимов. Нередко его называют болезнью Шенлейна-Геноха или аллергической пурпурой. Иногда встречается и такое название, как капиллярный токсикоз.
Болезнь относится к геморрагическим недугам. Это аллергический васкулит, в ходе которого повреждаются мелкие кровеносные сосуды, что проявляется характерной сыпью насыщенного красного цвета. Наиболее часто заболевание поражает детей в возрасте от 5 до 14 лет. У малышей до трехлетнего возраста недуг диагностируется крайне редко, медицине известны лишь единичные факты.
Почему развивается геморрагический васкулит, науке доподлинно не известно, но исследования показали, что природа заболевания смешанная – инфекционная и аллергическая.
Замечена определенная сезонная закономерность: чаще дети заболевают в холодное и сырое время года – осенью, зимой и ранней весной.
Поскольку точных причин установить пока не удалось, выделяют лишь основные предрасполагающие факторы, которые могут привести к воспалению кровеносных сосудов и точечному кровоизлиянию в кожные покровы.
- Инфекции. Чаще всего васкулит появляется у ребенка, который недавно перенес острое инфекционное заболевание органов дыхания. Не любой ринит или бронхит заканчивается геморрагическим поражением. У больных васкулитом в смывах из носа и глотки были обнаружены гемолитический стрептококк, золотистый стафилококк, кишечная палочка. Считается, что вероятность геморрагического васкулита выше у ребят, которые переболели аденовирусной инфекцией, вирусами герпеса первого и второго типов.
- Прием лекарств. Иногда заболевание развивается на фоне приема определенных медикаментов. Точный их список отсутствует, но большинство зарегистрированных случаев болезни происходили на фоне приема антибиотиков пенициллиновой группы, группы макролидов, на фоне употребления нестероидных противовоспалительных средств, препаратов от аритмии. Известно, что провоцирующим фактором могут быть и вакцины, которые вводят во время прививок детям, правда, риск есть только тогда, когда прививка проводится практически сразу после перенесенной острой респираторной вирусной инфекции или гриппа.
- Аллергия. Заболеванию в большей мере подвержены дети-аллергики. При этом формы и виды аллергии могут быть различными – от пищевой до аллергии на холод. И проявляться эти реакции тоже могут по-разному – от насморка до сыпи и экзем.
- Иные причины. Выделяют внешние и внутренние факторы, которые предположительно могут повышать вероятность развития васкулита у ребенка. Это замерзание и переохлаждение или, наоборот, слишком долгое нахождение на солнечном свете, укусы насекомых, травмы кожи, сахарный диабет в анамнезе, наличие злокачественных опухолей, тяжелые заболевания печени.
В 65% случаев установить точную причину болезни так и не удается. Медики считают, что для развития болезни должна быть генетическая предрасположенность. Генетики это предположение не отвергают.
Болезнь имеет иммунное происхождение. Считается, что происходит недуг от того, что в крови ребенка образуются иммунные комплексы, повышается активность некоторых белков в крови, задача которых – отражать атаки чужеродных организмов – вирусов, бактерий. Белки, которые относят к системе комплементов, активизируются чрезмерно и начинают перемещаться в крови пациента.
При этом они так или иначе начинают откладываться изнутри на стенках небольших кровеносных сосудов (венул, капилляров и других), постепенно вызывая их повреждение. В местах повреждения развивается местное воспаление. Стенки становятся более тонкими, ущербными. В них начинается отложение белка фибрина и тромботических масс.
Страдают не только кожные покровы, но и желудочно-кишечный тракт, а также почки и суставы.
Болезнь всегда имеет три периода – начальный, острый и стихание. Именно на тяжести клинического течения и основана классификация.
- Ревматоидная или суставная форма – поражение крупных суставов ног, сопровождается отечностью и точечными кровоизлияниями, при этом функции непосредственно сустава не нарушаются.
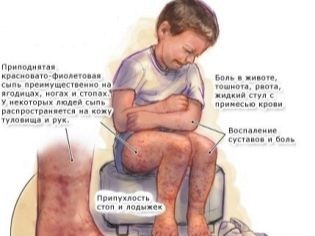
- Дерматоревматоидная форма (кожная и суставная в комплексе) – красная точечная сыпь появляется вокруг суставов у кистей рук и стоп ног, на внутренней части бедер, а также на лице и попе. Не исключено развитие деформации суставов. Красные кровяные точки могут обнаруживаться и на слизистых оболочках.
- Дерматологическая (кожная) форма – красные точки образуются только на коже, причем чаще на руках и ногах. Чаще случается у детей в качестве аллергии, а также после ОРВИ и гриппа.
- Брюшная (абдоминальная) форма – боли вокруг пупка, кожные покровы у ребенка бледные, глаза западают, дети выглядят очень худыми. Свойственна диарея, в жидких каловых массах возможны примеси крови в виде прожилок. Не исключено развитие брюшного кровоизлияния.
По длительности различают острый васкулит, который длится до двух месяцев, а также затяжной – длительностью до полугода. Хронические формы системных васкулитов длятся обычно более 6 месяцев.
По характеру протекания выделяют три степени заболевания:
- легкая – сыпь не обширная, общее состояние ребенка удовлетворительное;
- средняя – состояние средней степени тяжести, сыпь обильная, обширная, суставы деформируются, есть все признаки артрита на фоне гемолитического васкулита, болит живот, в моче могут обнаруживаться эритроциты;
- тяжелая – состояние тяжелое, сыпь обширная, местами они сочетается с участками некроза, отеки горла, конечностей, почечная недостаточность, большое количество крови в моче, желудочные кровотечения.
Отдельно стоит отметить васкулит пупочных сосудов у новорожденных. При этом симптомы мелкоточечного кровоизлияния наблюдаются в области пупочной ранки.
Иногда родители называют любой из перечисленных недугов геморроидальным васкулитом. Это ошибочное название. Геморроидальные вены (в области прямой кишки) при системных васкулитах обычно не страдают.
Аллергическая пурпура у детей начинается обычно с повышения температуры тела. Столбик термометра может показывать и 37,0 градусов с небольшим, и 38,0 градусов и даже выше.
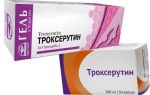
У некоторых детей температура остается нормальной. Догадаться о наличии васкулита можно по самому первому и самому верному признаку – характерной красной сыпи.
Она пятнистая, папулы обычно мелкие, если надавить на них пальцем, они никуда не исчезают.
Еще один важный отличительный признак – относительная симметричность сыпи. Она бывает на обеих голенях, на обоих бедрах, на двух кистях рук, вокруг двух одинаковых суставов (например, коленных). Реже сыпь проявляется на теле. Если болезнь протекает тяжело, в центре папул образуются очаги некротического характера, язвы.
Суставы болят и страдают в той или иной степени у 7 заболевших из 10. Такие поражения могут быть кратковременными, и через несколько дней все проходит, а могут быть подобными артриту. В этом случае они отекают, сильно болят, их подвижность существенно ограничена. Суставы могут заболеть еще на начальной стадии, а могут чуть позднее.
Брюшная форма заболевания сопровождается жалобами ребенка на боли в животе, сыпь при этом может появиться позднее, а может развиться одновременно с болями. Характер болей может быть умеренным или сильным, напоминающим кишечные колики. Нарушения со стороны работы почек возникают у каждого третьего заболевшего. Определить это можно по появлению крови в моче.
Значительно реже страдают другие внутренние органы. Зафиксировано несколько случаев развития геморрагической пневмонии, когда у ребенка открывался кашель с отделением мокроты, имеющей примеси кровяных прожилок, а также несколько случаев геморрагического менингита, когда точечное кровоизлияние произошло в сосудах оболочек головного мозга.
Наиболее опасным последствием геморрагического васкулита является стойкое и необратимое поражение почек, проявляющееся почечной недостаточностью.
Также опасны внутренние кровотечения – желудочное, легочное, мозговое. Чем больше будет кровопотеря из пораженных сосудов, тем хуже прогнозы.
Но современная медицина может многие осложнения предотвратить, снизить риски их развития даже при тяжелом течении болезни.
Летальные исходы возможны, но в основном при стремительно развивающихся формах тяжелого васкулита, так называемых «молниеносных».
Установлением диагноза и лечением занимается врач ревматолог. Ему будут помогать нефролог, если у ребенка нарушается функция почек, гастроэнтеролог и хирург, если форма заболевания абдоминальная. Установление диагноза большого труда не составляет и по внешней клинической картине, но подтверждение и особенности определяются после следующих исследований.
- Гематологические тесты – общий анализ крови, в котором наблюдается повышение содержания лейкоцитов и СОЭ, рост тромбоцитов, большое количество эозинофилов, а также биохимический анализ крови. Также проводят коагулограмму – анализ на факторы свертываемости крови для определения фибрина и ряда других характеристик.
- Исследование мочи на наличие крови, цилиндров, белка.
- Исследование кала на скрытую кровь.
Также делают УЗИ почек, желудка. При тяжелой форме недуга проводят биопсию кожи, почек.
Ребенку с острыми формами геморрагического васкулита показан постельный режим и особая диета – нельзя есть ничего, что даже в теории может вызвать аллергическую реакцию. В ограниченном количестве дают воду и соль.
При любой форме показаны препараты, разжижающие кровь, например, «Пентоксифиллин», а также активаторы распада фибрина – никотиновая кислота. Может быть назначен «Гепарин». Такое лечение помогает наладить нормальное кровообращение, исключит вероятность образования микротромбов.
При боли в суставах рекомендуют противовоспалительное местное лечение. При поражении почек применяют гормональные препараты – глюкокортикостероиды, цитостатики.
Несмотря на то что заболевание считается в целом аллергическим, применение антигистаминных средств считается неэффективным.
Но их рекомендуют детям-аллергикам, чтобы не отягощать их состояние, наравне с энтеросорбентами.
Прогнозы при геморрагическом васкулите неоднозначны: легкие формы проходят самостоятельно, почти «на ногах», без каких-либо последствий для здоровья малыша.
При тяжелой и стремительной форме гибель наступить может уже через сутки.
Перенесенные тяжелые формы могут потребовать пожизненного лечения, которое будет включать в себя в том числе и необходимость пересадки донорской почки, если собственные откажут.
Профилактика геморрагического васкулита довольно сложна, ведь истинные причины неочевидны. Родителям рекомендуется вовремя лечить ребенку заболевания ЛОР-органов, следить за тем, чтобы у него не было глистных инвазий. Также следует избегать приема лекарственных средств без назначения доктора и контакта с сильными аллергенами.
По отзывам родителей, геморрагический васкулит у детей требует довольно длительного лечения – многие провели в больнице с ребенком от 4 до 8 недель, пока проявления недуга не исчезли полностью.
Главное, говорят мамы, соблюдать все рекомендации врача, причем не только во время терапии, но и после нее, ведь жизнь после васкулита тесно связана с ограничениями по питанию и приему медикаментов.
Подробнее о симптомах геморрагического васкулита можно узнать из видео, представленного ниже.
Источник: https://o-krohe.ru/bolezni-rebenka/gemorragicheskij-vaskulit/
Особенности васкулита у детей
Васкулит — это термин, используемый для группы заболеваний, характеризующихся воспалением и повреждением кровеносных сосудов или их стенок. Васкулит может быть первичным заболеванием или вторичным состоянием, связанным с другими болезнями.
Диагностировать васкулит у детей достаточно сложно из-за того, что спектр его клинических проявлений достаточно широк и не ограничивается одними лишь кожными высыпаниями. К тому же, в настоящее время нет никакого лабораторного теста, который бы мог напрямую подтвердить наличие болезни.
Диагностика состоит из подтверждения конкретных симптомов и исключения признаков других болезней сосудов. Естественно, у родителей возникает множество вопросов по поводу такой непонятной болезни ребенка.
Типы васкулитов и причины их возникновения
Причины возникновения васкулита у маленьких детей точно неизвестны. Иммунологические аномалии (аутоиммунные расстройства) на данный момент считаются основной причиной развития воспалительных изменений в стенках кровеносных сосудов. Наиболее распространенная система классификации основана на размере пораженных воспалением кровеносных сосудов.
Тип васкулита зависит от размера сосудов
Наиболее распространенными типами васкулита у детей являются:
- Шёнляйна-Геноха (больше известен как геморрагический тип);
- болезнь Кавасаки;
- уртикарный васкулит.
Болезнь Кавасаки — тип воспаления средних и малых сосудов и артерий сердца у детей. А вот синдром Геноха-Шенлейна является воспалением мелких сосудов, которое чаще всего наблюдается у детей в возрасте от четырех до семи лет.
Воспаление, затрагивающее крупные кровеносные сосуды, называют синдромом Такаясу, гигантоклеточным артериитом. При синдроме Такаясу воспаление обычно поражает аорту и идущие от нее основные сосуды. Гигантоклеточный артериит, как правило, влияет на ветви аорты, которые поставляют кровь к голове.
Воспаления, поражающие сосуды среднего размера, называют узелковым полиартериитом или васкулитом центральной нервной системы. Болезнь обычно поражает средне- и малоразмерные артерии, которые включают сосуды почек и кишечника.
Разновидность этого подтипа заболевания (микроскопический полиангиит) может повлиять и на более мелкие сосуды. Некоторые исследования доказывают, что существует взаимосвязь между гепатитом B и воспалениями средних сосудов.
Подвержены воспалениям и сосуды почек
Церебральный васкулит — очень редкое заболевание, которое характеризуется воспалением артерий головного и спинного мозга. Причины редкой болезни могут быть связаны с некоторыми вирусными инфекциями, болезнью Ходжкина, сифилисом и употреблением амфетамина беременной женщиной либо подростком.
Поражает васкулит и малые сосуды. Так, например, артериит Чарга-Стросса является воспалением мелких сосудов, которые в основном находятся в легких. Гранулематоз Вегенера является воспалением мелких артериол и венул (системные васкулиты).
Гранулематоз может повлиять на многие органы, особенно почки, легкие и верхние дыхательные пути (полости и придаточные пазухи носа).
Некоторые клетки (антинейтрофильные цитоплазматические антитела) могут быть связаны с болезнью Вегенера и обычно обнаруживаются в крови маленьких пациентов.
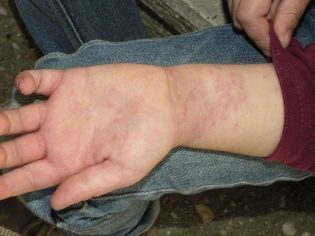
При гранулематозе в крови можно обнаружить особые антитела
Кожный, или лейкоцитокластический, васкулит возникает в результате острой аллергической реакции и поражает поверхностные кровеносные сосуды эпидермиса.
Криоглобулинемия является воспалением мелких сосудов. Криоглобулины — это небольшие белковые комплексы, которые могут осесть на стенках сосудов при холодных температурах.
Обычно такая болезнь возникает после критического переохлаждения ребенка.
Некоторые причины возникновения васкулитов мелких сосудов могут быть связаны с ревматологическими расстройствами (заболеваниями соединительной ткани), особенно с системной красной волчанкой, ревматоидным артритом, болезнью Бехчета, или рецидивирующим полихондритом. А вот васкулит средних и больших сосудов может быть вызван определенными вирусами.
Наиболее распространенными вирусами, связанными с васкулитом являются:
- гепатит В,
- гепатит С,
- вирус иммунодефицита человека,
- цитомегаловирус,
- вирус Эпштейна-Барр,
- парвовирус В19.
Симптомы и признаки болезни
Геморрагический васкулит встречается во всех группах. Он может поражать как малышей возрастом от нескольких месяцев, так и сформировавшихся подростков. Но чаще всего встречается васкулит у детей в возрасте до 5 лет (на этот промежуток припадает более 75% случаев заболевания). Заболевание является не слишком распространенным, и диагностируется оно лишь у 20 пациентов из 100000.
Самым распространенным симптомом считается пурпура (не связанная с тромбоцитопенией), которая обязательно поражает нижние конечности. Диагноз ставится при возникновении вместе с пурпурой, по меньшей мере, одного из четырех симптомов, не связанных с тромбоцитопенией:
- диффузные колики;
- боли в животе;
- острое начало болезни;
- стремительная потеря веса.
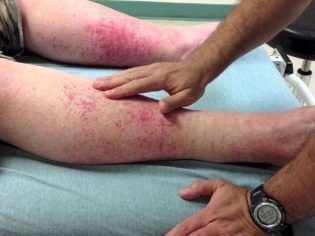
Пурпура — самый распространенный симптом васкулита
Также врачи могут подозревать, что у ребенка развивается васкулит, если проявляются такие симптомы:
- необъяснимая ежедневная лихорадка (более 37,5С), которая длится более двух недель;
- заболевание, которое обычно поражает только взрослых, происходит в детском возрасте (например, сердечный приступ, инсульт или инфаркт);
- появление на коже мелких, красных или фиолетовых областей;
- повреждение сосудов крупных органов.
Еще прочитать:Что такое криоглобулинемический васкулит
Симптомы васкулита варьируются в зависимости от общего состояния здоровья ребенка и конкретного типа заболевания. Признаки, которые должны насторожить любого родителя:
- тяжелая необъяснимая усталость малыша;
- ночная потливость;
- жалобы на боли в суставах и мышцах;
- отсутствие аппетита или быстрая потеря веса;
- абдоминальная боль с кровавым поносом;
- потемнение мочи;
- онемение или слабость конечностей;
- кашель с кровью.
Особенности диагностики
Своевременная диагностика васкулита является крайне важной, ведь расстройство может быстро прогрессировать и стать опасным для жизни малыша.
В то же время васкулит является одним из самых тяжело диагностируемых детских заболеваний. Во-первых, маленькие пациенты не могут четко объяснить, что их беспокоит.
Во-вторых, болезнь могут сопровождать очень коварные симптомы, которые имитируют признаки других расстройств, таких как:
- инфекции;
- аллергические реакции на лекарственные препараты;
- токсические отравления;
- аутоиммунные заболевания;
- другие типы заболеваний, повреждающие ткани.
Для того чтобы поставить точный диагноз и прописать надлежащее лечение, специалист тщательно изучит медицинскую историю и осмотрит ребенка. Если результаты первичного осмотра укажут на то, что у малыша развивается васкулит, то для подтверждения диагноза будет назначено несколько анализов.
Для подтверждения диагноза проводится несколько анализов
Чтобы исключить «болезни-имитаторы» васкулита и вторичные заболевания, назначаются:
- посев крови;
- эхокардиограмма;
- тест на гепатит (типа В и С);
- тест на ВИЧ.
Если результаты вышеперечисленных анализов оказались отрицательными, то далее проводятся следующие тесты:
- анализ мочи;
- рентгенография грудной клетки;
- исследования нервной проводимости.
Для того чтобы определить конкретный тип васкулита, может быть назначена биопсия. Это процедура, которая включает в себя удаление небольшого образца ткани кровеносных сосудов с помощью иглы для дальнейшего исследования под микроскопом.
Лечение
В большинстве случаев детский васкулит не требует оперативного вмешательства. Но каждый маленький пациент после постановки диагноза будет нуждаться в постоянном уходе и наблюдению у врачей.
Обычно в течение нескольких недель после подтверждения диагноза назначается полный мониторинг организма ребенка. Дальнейшая работа врачей будет основываться на результатах этого мониторинга, а лечение адаптироваться для удовлетворения индивидуальных потребностей ребенка.
Маленькому пациенту понадобится регулярно встречаться с различными специалистами, в том числе с:
- ревматологами, которые будут оценивать суставы, мышцы, кости и иммунную систему в целом;
- нефрологами, которые будут контролировать функции почек;
- неврологами, которые контролируют мозг и функции нервной системы;
- кардиологами, которые оценивают здоровье сердца;
- гастроэнтерологами, которые контролируют функционирование печени и кишечника.
За болезнью должна наблюдать целая команда врачей
Медикаментозное лечение васкулита у детей будет зависеть от тяжести заболевания, степени поражения основных органов и типа воспаления.
| Тип медикамента | Метод применения | Побочные эффекты |
| Стероидыуменьшают воспаление и подавляют иммунную систему. | Высокие дозы метилпреднизолона вводятся через капельницу несколько раз в неделю, или ежедневно принимаются таблетки преднизолона. | Увеличение аппетита, которое приводит к увеличению веса, изменению настроения истончению костей. При длительном введении стероидов детский организм может стать более восприимчивым к инфекциям.Задержка роста и развития малыша. |
| Метотрексат является базовым противовоспалительным препаратом, который быстро уменьшает неприятные симптомы и снимает воспаление. | Вводится перорально с помощью таблеток, сиропа или путем подкожной инъекции. | Расстройство желудка и тошнота, язвы во рту, истончение волос. Данные побочные эффекты можно устранить с помощью фолиевой кислоты. Препарат ухудшает показатели крови, поэтому необходимы регулярные анализы крови для мониторинга изменений в функции печени. |
| Циклофосфамид подавляет иммунную систему. | Вводится с помощью капельницы в больнице. Курс составляет 2-3 недели. | Тошнота, язвы во рту, постоянное раздражение стенки мочевого пузыря. Ребенокможет стать более восприимчивыми к инфекциям. Ухудшение показателей крови. Лечение циклофосфамидами требует регулярного мониторинга специалистов. |
| Иммунодепрессанты (в частности мофетил)для подавления иммунной системы. | Перорально два раза в день на голодный желудок. Если иммунная система все так же не различает «хорошие» клетки, то доза будет медленно повышаться. | Расстройства желудка, склонность к новым инфекциям. Специальная диета поможет избавиться от данных побочных эффектов. |
Прогнозы
Прогнозы для детей с васкулитом колеблются в широких пределах, но в целом считаются положительными. Некоторые пациенты полностью оправятся от воспаления, без какого-либо лечения.
Другие же дети будут подвержены развитию серьезных угрожающих жизни заболеваний, а также могут иметь необратимые повреждения жизненно важных органов. Около 20 % маленьких пациентов вынуждены будут принимать медикаменты всю жизнь.
А это значит, что организм десятками лет будет накапливать остатки токсичных лекарственных препаратов, используемых для лечения васкулита.
Учитывая сложность диагностики такого коварного заболевания, очень важно вовремя обратиться за медицинской помощью в специализированный центр. Врачи должны иметь опыт в диагностике и лечении васкулита, а также обеспечить своевременное поддерживающее лечение.
Источник: https://icvtormet.ru/bolezni/osobennosti-vaskulita-detey
Как проявляется васкулит у детей и как лечится
Васкулит у детей – это целая группа заболеваний, имеющих различные причины возникновения. Объединяют все эти болезни общие патологические процессы в организме, при которых повреждаются и закупориваются кровеносные сосуды, снабжающие кислородом и питательными веществами внутренние органы.
При этом в организме в первую очередь активизируются аутоиммунные процессы, при которых антитела воспринимают ткани сосудистой системы за чужеродные агенты и начинают атаковать их, вызывая разрушение и закупорку кровеносных сосудов.
Патология встречается сравнительно редко, однако опасность, которую представляет эта болезнь для здоровья и жизни детей, очень велика.
Первичный васкулит у детей часто развивается чаще всего в силу наследственных факторов.
Возникновению вторичного заболевания способствуют перенесенные ранее патологии, вызванные инфекционными агентами, воспалительными, а также аллергическими.
Очень большую опасность представляют предшествующие патологии, в том числе вирусной этиологии:
- стрептококковые;
- паравирусные и вирусные;
- герпетические;
- вызывающие гепатит В, С.
Наличие в организме ребенка очагов хронической инфекции также может послужить пусковым механизмом начала заболевания.
При этом антитела, циркулирующие в крови, оседают на стенках сосудов и, воспринимая их ткани как чужеродные, начинают атаковать их, постепенно полностью разрушая. Вначале это приводит к увеличению проницаемости сосудов.
Расстояние между клетками в сосудах становится настолько большим, что в окружающие ткани начинают проходить кровяные клетки.
В органах, получающих кровь по этим сосудам, начинает развиваться ишемия, приводящая к нарушениям функции и анатомическим изменениям тканей.
Также начинает возрастать выработка антител к клеткам крови, ответственных за борьбу с различными возбудителями болезней, циркулирующих в крови (нейтрофилами).
Классификация
В настоящее время доктора используют несколько классификаций. В каждую группу собраны болезни, имеющие наиболее общие специфические признаки.
По факторам, предшествующим началу заболевания, системные васкулиты подразделяются на первичные и вторичные:
- Первичные – возникают на фоне полного благополучия. Перед началом заболевания ребенок не предъявлял никаких жалоб на свое самочувствие. Также началу болезни не предшествовали простудные, инфекционные, аллергические, воспалительные и другие болезни, как острые, так и хронические.
- Вторичные васкулиты возникают после перенесенных заболеваний инфекционной, вирусной, аллергической, воспалительной и другой этиологии.
По диаметру пораженных сосудов заболевания классифицируют как васкулит мелких, средних и крупных сосудов:
- При разрушении капилляров, венул и артериол, через стенки которых проникают кислород и питательные вещества в органы и ткани, ставят диагноз васкулит мелких сосудов.
- Если повреждаются артерии средних размеров, по которым кровь и питательные вещества разносятся к органам, диагностируется васкулит сосудов среднего калибра.
- При вовлечении в процесс самого главного кровеносного сосуда – аорты и ответвляющихся от нее крупных артерий ставится диагноз васкулит крупных сосудов.
По морфологическому признаку заболевания делят на протекающие с некротизирующим или гранулематозным воспалением.
Также существует классификация по наличию или отсутствию гигантских многоядерных клеток.
Наиболее часто применяется классификация по первичности процесса и диаметру пораженных сосудов.
Симптомы
В начале заболевания васкулит у детей имеет общие симптомы. В дальнейшем, при развитии болезни, начинают страдать различные органы и ткани. Симптоматика в это время начинает расширяться и зависит уже от органов и тканей, вовлеченных в процесс, и глубины их поражения. Также на клиническую картину оказывает влияние и диаметр сосудов, подверженных васкулиту.
К общим симптомам относятся:
- лихорадка. Температура может быть как субфебрильная, не выше 37,50, так и до 380;
- боль в суставах;
- потеря веса;
- снижение аппетита;
- на коже появляются различные высыпания как одного типа, так и полиморфные;
- лабильность нервной системы — дети становятся без причины капризными, плаксивыми, происходит частая смена настроения.
В общем анализе крови васкулит у детей проявляется увеличением скорости оседания эритроцитов, нарушением соотношения белковых фракций. Также повышается содержание лейкоцитов.
- В дальнейшем присоединяемая симптоматика зависит от диаметра пораженных сосудов и болезней, развивающихся при этом.
- При разрушении крупных артерий могут быть такие болезни как аортит, гигантоклеточный артериит, артериит Такаясу.
- Васкулит сосудов среднего размера приводит к узелковому полиартерииту, болезни Кавасаки.
- Поражение артерий мелкого и среднего диаметра вызывает гранулематоз Вегенера, микроскопический полиартериит, идиопатический васкулит ЦНС.
Разрушение капилляров является причиной геморрагического васкулита, эссенциальной криоглобулинемии, лейкоцитокластического васкулита.
Диагностика
Чтобы диагностировать васкулит у ребенка, помимо педиатра, надо пройти тщательное обследование у целого ряда узких специалистов. Учитывая аутоиммунные процессы в организме, в первую очередь необходима консультация иммунолога. Также обязательно нужны осмотры кардиолога, ревматолога и невропатолога. Чтобы определить степень вовлечения в патологический процесс других органов организма, необходимы консультации пульмонолога, нефролога, гастроэнтеролога, окулиста. Если заболеванию предшествовали аллергические реакции, надо дополнительно обследоваться у аллерголога.
Также надо будет пройти лабораторную и инструментальную диагностику, включающую следующие процедуры:
- общий и биохимический анализ крови;
- иммунограмма;
- общий анализ мочи;
- ультразвуковое исследование внутренних органов;
- ангиографию;
- допплер-исследование;
- магнитно-резонансную или компьютерную томографию;
- электрокардиографию;
- реовазографию;
- электроэнцефалографию.
Также достаточно часто назначается биопсия тканей для дальнейшего гистологического исследования.
Узкие специалисты для уточнения диагноза, определения степени поражения организма и тяжести состояния ребенка могут рекомендовать провести и другие обследования и анализы. Это поможет подобрать наиболее эффективное лечение и защитить ребенка от инвалидности.
Лечение
Васкулит у детей требует длительного лечения в условиях стационара.
Терапия проводится для достижения следующих целей:
- приостановление развития заболевания;
- профилактика возникновения осложнений;
- снятие симптоматических проявлений васкулита, ухудшающих качество жизни;
- исключение риска летального исхода при тяжелом течении.
Для повышения эффективности лечения и снижения тяжести течения патологического процесса назначается лечебная диета. В первую очередь из рациона ребенка должны быть исключены все продукты, вызывающие аллергическую реакцию, даже самую незначительную. Также исключаются продукты, способствующие развитию болезни.
Это сдобные изделия, консервация в любом виде, продукты быстрого приготовления. Для восстановления организма во время и после тяжелой медикаментозной терапии необходимо насыщать детский организм витаминами и микроэлементами.
Поэтому в рацион обязательно должно входить большое количество свежих фруктов и овощей, молочнокислой продукции.
Специфическая терапия системного васкулита у детей проводится в несколько этапов:
- На первом этапе необходимо как можно быстрее, до начала развития необратимых изменений в организме, подавить все воспалительные и аутоиммунные процессы. Для этого используются максимально допустимые дозы глюкокортикоидов. Также лечение может дополняться иммуноглобулинами, пульс-терапией, иммуносупрессорами, плазмаферезом. Нарушения микроциркуляции корректируются препаратами, влияющими на агрегацию тромбоцитов или улучшающими реологические качества крови.
- На втором этапе терапии с целью выведения организма в стойкую ремиссию назначают поддерживающие дозы глюкокортикоидов и иммуносупрессоров. Также индивидуально подбираются препараты, влияющие на механизм развития заболевания. Попутно проводится лечение внутренних органов, в которых уже произошли функциональные или анатомические изменения, вызванные васкулитом. На этом же этапе может решаться вопрос необходимости проведения хирургического лечения.
- Третий этап терапии проводится при полной стабилизации состояния ребенка и выведении заболевания в стойкую ремиссию. Также проводится восстанавливающее лечение пострадавших внутренних органов и реабилитационные мероприятия. При эффективном лечении на первом и втором этапе третий этап длится, как правило, всю жизнь.
Распространенные виды васкулита у детей
- Геморрагический. При этом виде болезни происходит поражение капилляров кожи и внутренних органов. Дети начинают болеть в основном с 4 лет, и высокий риск заболевания сохраняется до 12. Выход за эти возрастные рамки бывает крайне редко. Провоцирующим фактором заболевания выступают детские инфекции, ангины, вакцинации. Сыпь при этом виде васкулита располагается на разгибательных поверхностях конечностей и на ягодицах. Остальные участки кожи покрываются сыпью значительно реже. Дети жалуются на боль в суставах и мышцах ног, быструю усталость, становятся раздражительными. Также могут быть жалобы на головную боль, по локализации похожую на мигрень, а также боли в области желудка. У мальчиков могут наблюдаться боли и отечность мошонки.
- Аллергический. Высыпания затрагивают в основном нижние части тела: ягодицы, бедра, голени. Появляется после перенесенных грибковых, бактериальных и вирусных инфекций. Также аллергический васкулит у детей может быть ответной аллергической реакцией организма на продукты питания, медицинские препараты, бытовую и гигиеническую химию.
- Уртикарный васкулит. Также имеет аллергическую этиологию, поэтому иногда его рассматривают как разновидность аллергического васкулита. Сыпь по внешнему виду напоминает крапивницу. Однако, в отличие от крапивницы, плотность волдырей значительно выше, и держатся они значительно дольше по времени, до нескольких суток. Также вместо зуда ребенок в местах сыпи испытывает жжение или боль. После того, как сыпь сойдет, на ее месте остаются пигментные пятна и синяки. Сопровождается повышенной температурой тела. В дальнейшем присоединяются боли в суставах, отмечаются различные нарушения процесса пищеварения, развивается гломерулонефрит.
Диспансеризация детей с васкулитом
Это значит, что врачи будут:
- регулярно осматривать ребенка;
- вести дневник состояния его здоровья;
- направлять на необходимые консультации к узким специалистам;
- следить за своевременной сдачей всех анализов и прохождения диагностических процедур, позволяющих контролировать заболевание и здоровье ребенка;
- в случае необходимости своевременно корректировать дозировку лекарственных препаратов, а также заменять их более эффективными средствами;
- решать вопросы целесообразности планового вакцинирования;
- проводить своевременную санацию при развитии инфекционных заболеваний;
- оформлять инвалидность.
Осмотры и консультации после выписки из стационара проводятся с определенной периодичностью. Так, первый год после выписки из стационара все обследования и осмотры проводятся ежемесячно. При стабильном состоянии здоровья ребенка и отсутствии прогресса в развитии заболевания второй год после выписки такое полное обследование проводится один раз в три месяца. Начиная с третьего года диспансерный контроль осуществляется один раз в шесть месяцев.
Источник: https://varicozinfo.ru/vaskulit/u-detej.html
Геморрагический васкулит у детей: причины, симптомы и лечение
Геморрагический васкулит (капилляротоксикоз, или болезнь Шенлейн-Геноха) – заболевание, характеризующееся поражением мелких кровеносных сосудов (капилляров, артериол, венул), расположенных в коже, в почках, в суставах, в желудочно-кишечном тракте.
Заболевание может возникать в любом возрасте ребенка, но, согласно статистике, до 3 лет оно развивается крайне редко. Чаще всего заболеванию подвержены дети от 4 до 12 лет. У мальчиков геморрагический васкулит возникает в 2 раза чаще, чем у девочек.
Поговорим в данной статье о причинах возникновения этого заболевания, рассмотрим симптомы и лечение недуга.
Причины геморрагического васкулита
Аутоиммунный процесс нередко развивается после перенесенных инфекционных заболеваний.
Точная причина заболевания до настоящего времени не установлена. Предположительно, в развитии недуга играет роль сбой в иммунной системе, в результате чего вырабатываются антитела против собственных клеток сосудистой стенки капилляров: развивается аутоиммунный процесс. Пораженная антителами сосудистая стенка становится более рыхлой, повышается ее проницаемость, возникают мелкоточечные кровоизлияния.
Провоцирующими факторами для запуска аутоиммунного процесса могут быть:
- перенесенное в недавнее время инфекционное заболевание (ангина, скарлатина, ОРВИ);
- аллергическая реакция на пищевые продукты или лекарственные средства;
- травма;
- наличие хронических очагов инфекции (синуситы, кариозные зубы и др.);
- вакцинация;
- прием антибиотиков;
- переохлаждение;
- глистные инвазии.
Имеет значение и наследственная предрасположенность к васкулиту.
Клинические проявления заболевания
По характеру течения заболевания различают острую, молниеносную, подострую и хроническую форму геморрагического васкулита. Степень активности патологического процесса может быть минимальной, умеренной и высокой.
При остром течении заболевания начало обычно характеризуется появлением нескольких признаков (температура, сыпь, боль в суставах или животе, плохое общее самочувствие). Температура тела в начальной стадии болезни может повышаться до высоких цифр, а в последующем она нормализуется.
При молниеносной форме начало острое с бурным нарастанием клинических проявлений; на фоне высокой лихорадки появляются обширные кровоизлияния на коже и слизистых с участками некроза в центре и возможным возникновением желудочно-кишечного кровотечения.
Состояние ребенка очень тяжелое с вовлечением в процесс почек и развитием почечной недостаточности в течение нескольких дней или даже часов. При молниеносной форме почки поражаются в 100% случаев. Молниеносная форма требует оказания немедленной помощи в условиях реанимационного отделения. При промедлении с лечением может наступить летальный исход.
При подостром течении болезнь развивается постепенно, малозаметно, в течение нескольких недель, также васкулит может перейти в хроническую форму.
В зависимости от преимущественной локализации поражения сосудов выделяют такие формы заболевания:
- кожная;
- суставная или кожно-суставная;
- абдоминальная или кожно-абдоминальная;
- почечная или кожно-почечная;
- смешанная.
Кожная форма
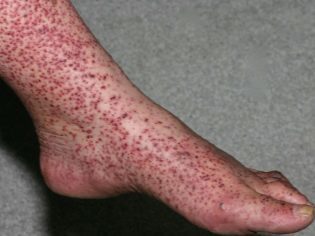
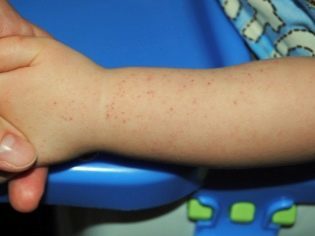
Основным проявлением геморрагического диатеза (или васкулита) являются высыпания. Сыпь может быть различной. При типичном проявлении заболевания вначале на коже появляется маленький плотный узелок красноватого цвета, который бледнеет при надавливании на него.
Затем цвет элементов сыпи становится пурпурным (с легким синюшным оттенком) и уже не меняется при надавливании. По размеру высыпания варьируются от мелкоточечных, отдельно располагающихся, до крупных пятен (или мелких, но расположенных группами, местами сливающихся между собой).
Локализация сыпи чаще отмечается в области нижних и верхних конечностей (симметрично в области суставов), ягодиц, живота.
Обычно сыпь локализуется на разгибательных поверхностях конечностей, на ладонях и стопах она появляется редко. На туловище и лице сыпь может отсутствовать (или иметь вид отдельных единичных элементов).
Характерные мелкоточечные (1-3 мм) кровоизлияния могут отмечаться также и на слизистой рта.
Через несколько дней сыпь темнеет и исчезает, после чего на коже остается пигментация. В центре крупных элементов может появляться участок омертвения (некроз) с последующим образованием корочки. Высыпания появляются и исчезают неодновременно, поэтому можно увидеть расположенные рядом элементы сыпи, находящиеся на разных стадиях развития.
У некоторых детей могут отмечаться зуд, отеки в области век, губ, промежности, стоп, кистей рук (в редких случаях отекает вся конечность). Чем младше ребенок, тем более вероятно появление этих симптомов.
Суставная или кожно-суставная форма
Поражение суставов (артрит) проявляется симметричным появлением отечности и боли в крупных суставах конечностей (голеностопных, локтевых, коленных, лучезапястных). Отек приводит к нарушению конфигурации суставов. Суставы нижних конечностей поражаются чаще, чем верхних. Эти симптомы могут сопровождаться повышением температуры тела и ухудшением общего самочувствия ребенка.
Проявления артритов могут возникать одновременно с высыпаниями или спустя несколько дней. Сыпь появляется не только на коже в области суставов, но и внутри суставов.
Этим объясняется появление болевых ощущений при движении. Дети часто выбирают какое-либо защитное положение, чтобы избежать движений в суставе.
Степень поражения суставов может быть разной: от кратковременно возникающих ощущений боли до выраженных воспалительных изменений.
Поражения суставов носят обратимый характер. Через несколько дней (обычно 3-4) боль и отечность постепенно исчезают, и двигательная функция восстанавливается. Деформации суставов не наступает.
Абдоминальная или кожно-абдоминальная форма
Заболевание может начаться с острых выраженных схваткообразных болей в животе с последующим появлением сыпи. Но все-таки чаще и сыпь, и боли в животе появляются одновременно. Возникновение боли связано с геморрагическими высыпаниями в стенках органов пищеварения.
Выраженность болевого приступа может быть различной. В некоторых случаях умеренно выраженные болевые ощущения без расстройства пищеварения не приводят к страданию ребенка. Боль может локализоваться в области пупка или в нижних отделах справа, имитируя острый аппендицит (иногда это может привести к необоснованному оперативному вмешательству).
Приступы болей могут повторяться несколько раз за день, могут сопровождаться тошнотой, рвотой, поносом. Нередко к рвотным массам примешивается свежая или измененная кровь.
Абдоминальная форма относится к тяжелым формам геморрагического васкулита, одним из осложнений которой является желудочно-кишечное кровотечение.
К тяжелым осложнениям относится также возможное прободение стенки кишечника с последующим развитием перитонита.
При благоприятном исходе заболевания боли в животе через 3-4 дня проходят.
Почечная форма
Поражение почек при геморрагическом васкулите проявляется клинической картиной острого гломерулонефрита.
На фоне симптомов интоксикации (слабость, высокая лихорадка, отсутствие аппетита) появляются изменения в моче (белок и эритроциты), отеки (их распространенность зависит от тяжести процесса); иногда повышается кровяное давление.
Потери белка могут быть значительными, может повышаться уровень холестерина в крови, нарушаться соотношение белковых фракций в организме.
Поражение почек при геморрагическом васкулите в некоторых случаях может протекать бессимптомно. Эта форма отличается хроническим течением и опасностью развития хронической почечной недостаточности.
Особенности течения заболевания у детей
- Геморрагический васкулит у детей в 50% случаев не имеет кожных проявлений.
- У детей первыми симптомами васкулита являются признаки поражения суставов и пищеварительного тракта.
- Нарушения функции почек у детей отмечаются реже и проходят без всяких последствий.
- При своевременной диагностике и лечении прогноз при геморрагическом васкулите у детей благоприятный, и все проявления заболевания исчезают в течение месяца.
Диагностика заболевания
- Специфических диагностических лабораторных показателей при геморрагическом васкулите нет.
- В клиническом анализе крови может повышаться СОЭ и число лейкоцитов.
- Отмечаются также изменения соотношения белковых фракций (повышение альфа-2 глобулинов и снижение альбуминов) и повышение показателей, характерных для воспаления (С-реактивный белок, серомукоиды, антистрептолизин О и антигиалуронидаза).
- При тяжелом течении заболевания появляются повышенные показатели свертывающей системы крови.
- В некоторых случаях для уточнения диагноза проводят ангиографию.
Лечение
Лечение детей с геморрагическим васкулитом проводится только в условиях стационара.
Обязательным является соблюдение постельного режима. При несоблюдении постельного режима количество высыпаний значительно увеличивается.
Медикаментозное лечение зависит от клинической формы и степени тяжести заболевания. Применяются возрастные дозировки лекарственных средств, длительность лечения каждым препаратом подбирается индивидуально. При всех формах назначаются антиагреганты (Дипиридамол, Курантил, Персантин, Агапурин, Трентал, Пентоксифиллин). Хороший результат отмечается при использовании Гепарина (Фраксипарина).
При поражении суставов назначаются нестероидные противовоспалительные препараты (салицилаты, Мовалис, Ортофен, Бутадион, Резохин, Реопирин), а при тяжелом течении васкулита, при вовлечении в процесс почек, назначаются кортикостероидные препараты (Преднизолон) и свежезамороженная плазма. При выраженной интоксикации проводят трансфузионную терапию: внутривенно капельно вводят Реополиглюкин, Реомакродекс, Реоглюман.
Для детей с аллергией обязательно используются антигистаминные средства (Тавегил, Супрастин, Кларитин, Лоратадин, Зодак и др.). Применяются также энтеросорбенты (Полифепан, Энтеросорб, активированный уголь) до 10 дней.
При абдоминальном синдроме назначается внутривенное введение 0,25-0,5% раствора новокаина (от 3 до 10 мл, в зависимости от возраста ребенка), спазмолитики (Но-шпа, Эуфиллин и др.), ингибиторы протеолитических ферментов (Трасилол, Контрикал).
В комплексную терапию входят также витамины С, Р, Е. В процессе лечения по возможности санируют очаги хронической инфекции; при необходимости – проводят лечение глистных инвазий.
Уделяют внимание и питанию ребенка: исключаются из рациона все возможные аллергены (цитрусовые, мед, фрукты и овощи красного цвета, рыба, шоколад, консервы, куриные яйца, пряности, пищевые красители).
Длительность лечения зависит от степени тяжести и формы васкулита (от 2 мес. при легкой степени тяжести до 12 мес. при рецидивирующем течении гломерулонефрита).
К какому врачу обратиться
При появлении подозрительных симптомов родители обычно обращаются к педиатру. После осмотра он может направить ребенка к ревматологу, который и занимается лечением геморрагического васкулита. Дополнительно, в зависимости от пораженного органа, ребенка осматривает нефролог, дерматолог. При развитии желудочно-кишечного кровотечения необходима помощь хирурга.
Первый канал, программа «Жить здорово!» с Еленой Малышевой, в рубрике «Про медицину» разговор о геморрагическом васкулите (с 35:55):
Загрузка…
Источник: https://myfamilydoctor.ru/gemorragicheskij-vaskulit-u-detej/

 Тип васкулита зависит от размера сосудов
Тип васкулита зависит от размера сосудов  Подвержены воспалениям и сосуды почек
Подвержены воспалениям и сосуды почек  При гранулематозе в крови можно обнаружить особые антитела
При гранулематозе в крови можно обнаружить особые антитела 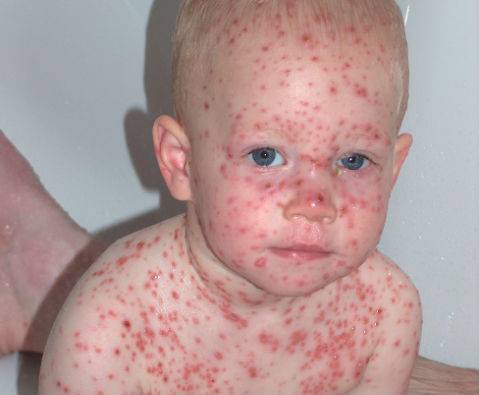 Пурпура — самый распространенный симптом васкулита
Пурпура — самый распространенный симптом васкулита 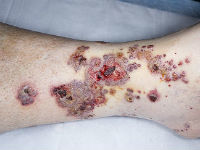 Что такое криоглобулинемический васкулит
Что такое криоглобулинемический васкулит  Для подтверждения диагноза проводится несколько анализов
Для подтверждения диагноза проводится несколько анализов  За болезнью должна наблюдать целая команда врачей
За болезнью должна наблюдать целая команда врачей