Тромбоз подколенной вены возникает при закупорке сосуда кровяным сгустком, состоящим из слипшихся друг с другом тромбоцитов. Патологический процесс характеризуется нарушением кровообращения в мягких тканях, застоем крови и появлением болевого синдрома.
Помимо дискомфорта заболевание может привести к возникновению осложнений. Последние могут привести к миграции тромба вверх по сосудам с последующей закупоркой коронарных, легочных и мозговых артерий. В такой ситуации возникает риск для жизни пациента.
Какие вены под коленом сзади подвержены поражению?
Тромб может сформироваться во всех венозных сосудах, локализующихся вблизи подколенной ямки. Помимо одноименной вены кровяной сгусток образуется в:
- ветви бедренной вены;
- большой и малой подкожной вене;
- мелких ветвях подколенной вены.
Скопление тромбоцитов ухудшает кровоток, осложняет двигательную активность и сгибание ноги в коленном суставе. В некоторых случаях тромб образуется в подколенной артерии, приводя к ишемии мягких тканей в подколенной ямке и икроножной мышцы.
Причины возникновения
Тромбообразование в подколенной вене возникает в редких случаях. Точные причины развития патологии не установлены. Поэтому выделяют ряд факторов, приводящих к формированию кровяного сгустка:
- Варикозная болезнь.
- Хирургическая операция.
- Злокачественные новообразования.
- Гиподинамия, длительный постельный режим.
- Аутоиммунные заболевания, сердечно-сосудистые патологии: васкулит, тромбофлебит.
- Длительный прием гормональных препаратов, пероральных контрацептивов.
- Инфекционные болезни.
При отсутствии физической активности мышцы, нервы и сосуды подвергаются дистрофии. В результате процесс кровоснабжения мягких тканей нарушается, что приводит к застою крови и формированию тромба. Такая ситуация характерна при переломе ног в области коленного сустава, когда движение затруднено в связи с наложением гипса и бинтов.
Симптомы и признаки
Тромбоз под коленом в некоторых случаях принимают за боли опорно-двигательного аппарата.
Из-за этого пациенты не обращаются за медицинской помощью и проводят неправильное лечение в домашних условиях. В результате общее состояние больного постепенно ухудшается, повышается риск осложнений.
Чтобы избежать возникновения неприятных последствий, следует ознакомиться со специфическими симптомами тромбоза:
- распирающая боль, которая усиливается по мере развития патологического процесса, особенно во время движений;
- отек колена с тыльной стороны;
- чуть ниже места подколенной ямки кожа приобретает бледный, голубоватый оттенок;
- кожный покров приобретает нехороший блеск, натягивается;
- больной ощущает тяжесть в ноге;
- появляются симптомы лейкоцитоза: при небольших ушибах на коже развиваются сильные гематомы;
- постепенно появляется острая боль в колене, которая усиливается в вечернее время.
Состояние подколенной вены ухудшается в течение 24 часов. К концу 2 дня сосуд наливается кровью, расширяется и начинает выступать под кожей.
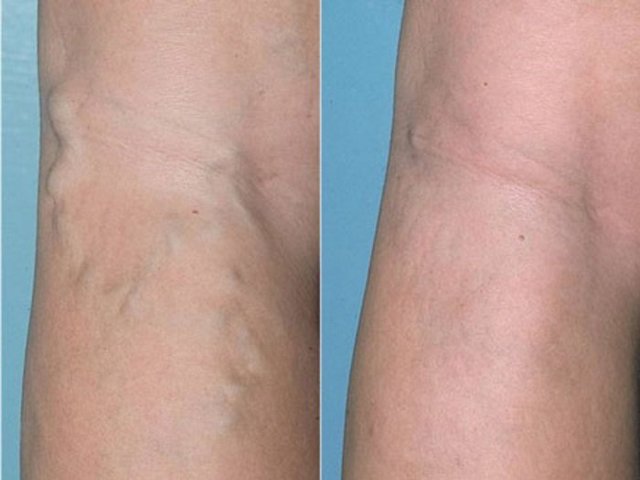
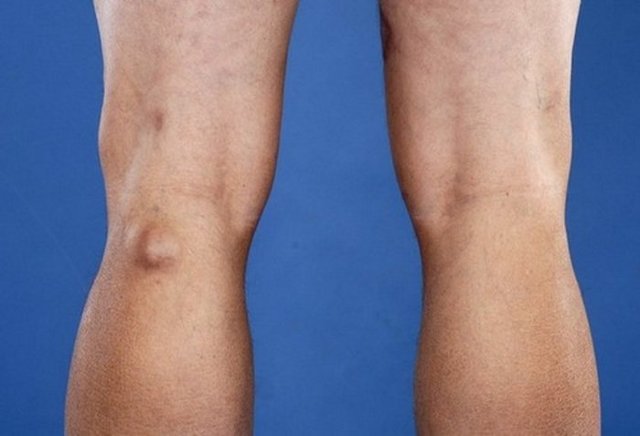
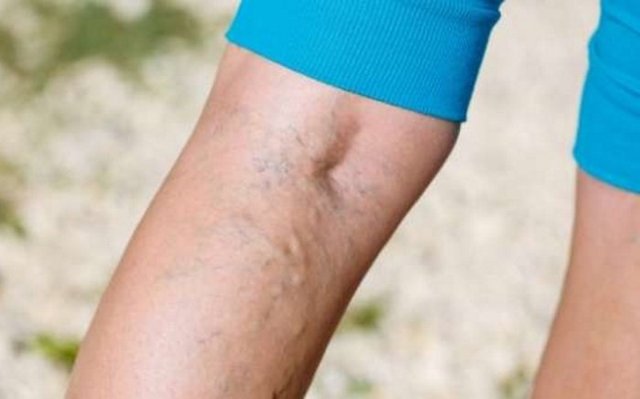
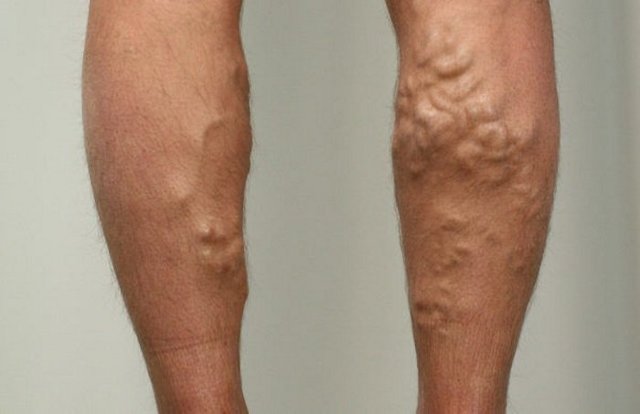
Как выглядит тромбоз подколенных вен: фото
60-70% пациентов не ощущает развитие патологии на начальных стадиях. Прогрессирующее заболевание внешне выглядит как красные пятна на коже, которые появляются над местом пораженного сосуда. При этом ощущается тянущая распирающая боль. В течение суток после образования тромба область под коленом отекает вследствие застоя крови и выхода плазмы в мягкие ткани.
В месте тромбообразования можно отметить гиперемию — при прикосновении кожа горячая. В области голени и стоп, наоборот, холодная. Под коленом начинают набухать другие сосуды. Они формируют плотные узелки под кожей. Функции пораженного сосуда начинают брать на себя другие вены, нагрузка на которые постепенно увеличивается.
Может ли рассосаться сам?
Если причиной развития тромба является инфекционное или системное заболевание, то после полного выздоровления кровяной сгусток может рассосаться самостоятельно.
В такой ситуации вязкость крови повышается вследствие внешних факторов, приводящих к слипанию тромбоцитов.
После восстановления реологических свойств крови агрегация кровяных пластинок снижается, что приводит к расщеплению тромба.
Диагностика
Диагностические процедуры делятся на лабораторные и инструментальные исследования. В первую группу входят следующие тесты:
- Клинический и биохимический анализ крови. В ходе исследования врач получает информацию о свертываемости крови и активности тромбоцитов. При повышенной агрегации кровяных пластинок подтверждается возможность тромбообразования.
- Коагулограмма. Процедура позволяет правильно подобрать препараты для рассасывания кровяного сгустка.
На основании полученных данных из результатов анализов, флеболог принимает решение о необходимости проведения инструментальной диагностики. Наиболее информативной методикой является УЗДС – ультразвуковое дуплексное сканирование сосудов. Процедура позволяет определить:
- наличие атеросклероза;
- состояние клапанного аппарата;
- диаметр подколенной вены;
- степень эластичности венозного сосуда;
- уровень разрушения эпителиальной ткани;
- наличие тромба и его размеры;
- длина сосуда и протяженность патологического процесса.
Для оценки скорости кровотока проводят метод Доплера или УЗДГ. Допплерография выявляет место прикрепления сгустка тромбоцитов, устанавливает уровень сужения просвета сосуда. УЗДГ и УЗДС проводят с введением контрастного вещества.
В некоторых случаях проводят венографию. После введения контраста врачи делают рентгеновские снимки. Процедура позволяет определить анатомические особенности в подколенной вены, выявляет точную локализацию крупных тромбов.
В домашних условиях наличие тромба можно проверить с помощью тонометра. Манжету прибора для измерения давления нужно наложить на больную голень, после чего начать нагнетать воздух.
Когда показатель тонометра достигнет 100 мм рт. ст., больной при наличии кровяного сгустка в подколенной вене начнет жаловаться на появление острой боли.
При отсутствии тромба в сосуде пациент спокойно переносит давление 165 мм рт. ст.
Дифдиагностика с варикозом
При варикозной болезни общий анализ крови покажет повышенный уровень лейкоцитов. Увеличение активности иммунной системы возникает вследствие воспаления венозной стенки. При тромбозе такой проблемы нет.
Варикоз характеризуется развитием сосудистой стенки под кожей. При тромбе место поражения краснеет и приобретает блеск, но под кожным покровом не выступают синие и фиолетовые вены. Кроме того, при расширении вен больной практически не ощущает боли.
Точный диагноз устанавливают с помощью УЗДС. Ультразвуковое сканирование помогает определить состояние венозных сосудов нижних конечностей и при наличии тромба исключает наличие варикозной болезни.
Лечение
При возникновении тромба в подколенной вене проводится консервативное лечение при отсутствии риска тромбоэмболии коронарных, церебральных и легочных артерий. В ходе терапии больному следует придерживаться следующих правил:
- Соблюдать постельный режим в течение 3-7 дней. При этом пораженную ногу необходимо зафиксировать выше уровня тела и замотать в эластичный бинт.
- Носить компрессионные чулки. Они помогают нормализовать кровоток и предупредить рецидив заболевания.
- Вовремя принимать медикаменты в дозировке, назначенной лечащим врачом.
Прибегать к народным методам лечения допускается после получения разрешения флеболога или ангиохирурга. При этом категорически запрещается самостоятельно отменять прием препаратов и отказываться от физиолечения.
При отсутствии риска миграции тромба назначают лекарства для перорального применения, которые подбираются для каждого пациента индивидуально.
При выписке рецепта врач ориентируется на общее состояние пациента, степень выраженности патологии и факторы риска.
Обычно принимают антикоагулянты, ангиопротекторы, нестероидные противовоспалительные препараты (НПВП), венотоники и тромболитические средства.
Если тромбоз перерастает в тромбофлебит на фоне инфекционного процесса, врачи назначают антибактериальную терапию. Для снижения отечности могут выписать препараты для наружного применения: Лиотон, Гепариновую мазь.
При низкой эффективности медикаментозной терапии проводят хирургическую операцию. Последняя позволяет избежать миграции тромба в другие сосуды тела. При тромбозе подколенной вены используют несколько методик:
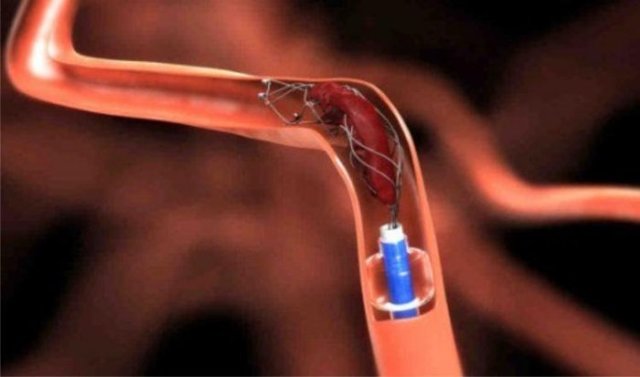
- Тромбэктомия. Процедура проводится неинвазивно, поэтому мягкие ткани не разрезают. Микрохирург делает прокол, в который помещает оснащенный инструментами эндоскоп. Тромб перемещают по ходу сосуда к проколу, откуда его вытаскивают. Если удалить сгусток механическим способом невозможно, в вену помещают сетку или тромболитик. С помощью препарата производят местное растворение тромба.
- Флебэктомия. Операция предполагает полное удаление пораженной вены и отличается высокой травматичностью. Поэтому реабилитационный период может занять несколько месяцев. Процедура проводится при тромбе большого размера, который полностью закупоривает просвет сосуда. Флебэктомия осуществляется при невозможности удаления и растворения кровяного сгустка.
- Установка кава-фильтра. В подколенную вену вводят кава-фильтр, в который попадают сгустки крови и тромб. После его установки назначают прием антикоагулянтов. Процедура проводится при высоком риске миграции тромба.
Мелкие ветви подколенной вены, закупоренные тромбом, прижигают в ходе лазерной коагуляции или запаивают специальным веществом при склеротерапии.
Осложнения и прогноз
Тромбоз подколенной вены при неправильном или отсутствующем лечении может привести к развитию тяжелых осложнений:
- Тромбофлебит. Сосудистые стенки в такой ситуации воспаляются, плазма начинает выходить в мягкие ткани. В результате жировая клетчатка в подколенной ямке отекает, что затрудняет ходьбу и сгибание больной ноги в колене.
- Миграция тромба. При получении травм, повышении артериального давления и воздействии других внешних факторов тромб может расколоться на несколько более мелких сгустков. Последние вместе с циркулирующей кровью могут попасть в ствол легочной артерии, церебральные или коронарные сосуды. В зависимости от того, какой сосуд они закупорят, развивается дыхательная и сердечная недостаточность, ишемия головного мозга. В такой ситуации повышается риск инсульта и инфаркта.
- Гангрена. При длительном застое крови нарушается внутриклеточный обмен веществ, продукты жизнедеятельности не удаляются из клеток. В результате мягкие ткани начинают погибать. Возникают флегмоны, абсцессы, постепенно развивается сепсис. Гнойные процессы приводят к некрозу мягких тканей на фоне нарушенного кровообращения. В результате развивается гангрена, требующая срочной ампутации пораженной конечности.
При правильном лечении медикаментами на начальной стадии тромбообразования можно избежать развития неприятных последствий. В такой ситуации есть благоприятный прогноз на выздоровление.
Происходит полное восстановление двигательных функции, нормализуется кровоснабжение тканей и работа коленного сустава.
Тяжелую патологию можно устранить в ходе хирургического вмешательства. После флебэктомии возможно нарушение работы мышц и сустава. В результате появляется хромота, несмотря на нормализацию местного кровотока.
После выздоровления необходимо продолжать терапию антикоагулянтами, чтобы предупредить возникновение рецидива. Тромбоз подколенной вены может развиться при повышенной свертываемости крови. Патология приводит к нарушению кровообращения в икроножной мышцы.
При закупорке сосуда возникает застой крови, при котором продукты жизнедеятельности и углекислый газ не удаляется из клеток. Такая ситуация может привести к некрозу мягких тканей, поэтому важно как можно быстрее диагностировать заболевание и назначить прием медикаментов. В тяжелой ситуации пораженную вену могут удалить.
Источник: https://oserdce.com/sosudy/trombozy/sosudov-konechnostej/ven-nog/pod-kolenom.html
Тромбоз подколенной вены: симптомы, лечение, острый, признаки, сосудов
Тромбоз подколенной вены представляет собой патологический процесс сужения просвета сосуда в результате его закупорки тромбом. Заболевание приводит к ухудшению кровообращения и сопутствующим нарушениям двигательной активности.
Болезненные ощущения сосредоточены в задней части коленного сустава и в области голени. На начальном этапе заболевания интенсивность болевого синдрома незначительна.
По мере роста тромба она увеличивается. По симптоматике патологию зачастую путают с защемлением седалищного нерва, спровоцированного остеохондрозом.
Тромбоз подколенной вены
Чаще всего тромбоз подколенной вены развивается у пациентов с лишней массой тела
Тромбоз подколенной вены входит в список заболеваний, сопровождающихся локальным нарушением кровообращения. В медицинской практике такая разновидность тромбоза встречается редко. В результате отклонения в свертываемости крови в сосуде центральной подколенной области формируется сгусток.
Он замедляет циркуляцию крови, предотвращая поступление кислорода к больной конечности. Чаще всего болезнь развивается у пациентов с лишней массой тела, преимущественно, у женщин.
Патологический процесс в венах нередко возникает у людей с ограниченной двигательной активностью. К этой категории относят водителей транспортных средств, офисных работников и лежачих больных. Вероятность развития болезни повышается после проведения продолжительной операции с применением общего наркоза.
Возможные причины и факторы риска
Состав крови способен меняться под влиянием совокупности факторов. Полностью защитить себя от появления заболевания невозможно. Нередко острый тромбоз развивается на фоне гормональных заболеваний и сосудистых патологий. Предпосылками к закупорке вен считаются следующие состояния:
- Возрастные изменения. В большинстве случаев болезнь диагностируется у лиц старше 40 лет.
- Замедление кровотока на фоне варикозного расширения вен. В результате нарушения оттока крови повышается её густота.
- Изменение гормонального фона. Такое характерно для периода вынашивания и кормления ребенка, климакса, а также для заболеваний гормональной системы. У мужчин подобные проблемы возникают в возрасте после 50 лет.
- Онкологические заболевания. Злокачественная опухоль способна повышать вязкость крови.
- Воспалительные и инфекционные заболевания в запущенном состоянии могут стать причиной тромбоза.
- Механическое воздействие на сосуды. Кровообращение в области голени может ухудшаться в результате перетягивания тесной одеждой, ушибов, хирургического вмешательства и малоподвижного образа жизни.
- Нарушение обмена веществ. При сахарном диабете и эндокринных заболеваниях риск формирования тромба повышен. Нарушение липидного обмена сопровождается ухудшением проницаемости сосудистых стенок, что делает их более уязвимыми к внешним факторам.
К венозному тромбообразованию более склонны люди, имеющие вредные привычки. Токсические вещества, содержащиеся в этиловом спирте и никотине, делают кровь густой.
Изменить её состав может и длительный прием гормональных препаратов, например, оральных противозачаточных средств. Медики отмечают, что сгущение крови может быть результатом ограниченного употребления жидкости.
Важно! Если тромб плотно спаян с сосудистой стенкой отмечается разрушение клапанов. Проведение хирургической операции в этом случае будет малоэффективным.
Как выявить заболевание
Для подтверждения заболевания необходимо провести ряд диагностических исследований
В начале своего развития тромбоз подколенной артерии не отличается выраженной клинической картиной. Самочувствие человека не вызывает беспокойства. Поэтому не сразу удается диагностировать тромбоз подколенной вены. Симптомы заключаются в следующем:
- дискомфортные ощущения в области голени, при тяжелой нагрузке переходящие в болевой синдром;
- кожная поверхность в области тромба становится горячей;
- отечность в области голени;
- отчетливое проступание вен над поверхностью кожи;
- чувство тяжести в ногах, появляющееся под конец дня;
- онемение голени и пальцев на ногах;
- ограничение двигательной активности;
- острая боль при сгибании коленного сустава.
В дальнейшем, помимо дискомфортных ощущений в ноге, появляются типичные признаки интоксикации. К ним относят повышенную температуру тела, ухудшение общего самочувствия, рвоту и тошноту.
Для подтверждения заболевания наличия характерных симптомов недостаточно. Необходимо провести ряд диагностических исследований.
На заметку! Для предупреждения осложнений тромбоза используется компрессионный трикотаж, который подбирается в индивидуальном порядке. На начальной стадии заболевания применяют эластичные бинты, бандажи, колготки и чулки.
Диагностика
Наиболее точным способом диагностики считается дуплексное ультразвуковое ангиосканирование с использованием цветного картирования. Процедура абсолютно безопасна. Она помогает выявить, где находится тромб и какие размеры он имеет.
К преимуществам процедуры относят возможность получения данных о направлении кровотока. В рамках диагностики заболевания также проводят ультразвуковую доплерографию. Методика направлена на определение степени проходимости пораженных сосудов.
Эффективное лечение
На ранних стадиях заболевания проводят медикаментозное лечение
При ярко выраженных симптомах болезни и опасности появления тромбоэмболии артерий показано лечение в стационаре. Длительность терапии напрямую зависит от вероятности развития осложнений.
Изначально проводят медикаментозное лечение. В запущенных случаях осуществляют операцию по удалению тромба.
Медикаментозная терапия
В амбулаторных условиях не устраняют тромбоза подколенной вены. Лечение медикаментами направлено на улучшение кровотока и предотвращение расширения тромба. Поэтому прием лекарственных средств совмещают с использованием компрессионных чулок. Для нормализации кровотока прописывают медикаменты следующих групп:
- Ангиопротекторы. Снижают отечность и оказывают расширяющее воздействие на сосуды. К ним относят Троксевазин, аскорбиновую кислоту, Эскузан и Рутин.
- Флеботоники. Их прием способствует оттоку крови от нижних конечностей. Среди препаратов этой группы выделяют Эсцин.
- Антибактериальные средства. Назначаются в целях устранения и профилактики воспалительного процесса.
- Антикоагулянты (Гепарин, Варфарин). Препятствуют увеличению тромбина в крови, что позволяет предупредить появление новых тромбов
- Тромболитические препараты. Необходимы для растворения тромба на начальных этапах его формирования.
Хирургическое вмешательство
В запущенных случаях проводят хирургическую операцию
Хирургическую операцию проводят при высоком риске отрывания тромба в подколенной зоне. Если он по кровеносной системе попадает в легочную артерию, возможен летальный исход. Чтобы этого не случилось, тромб из сосудов удаляется.
Наиболее распространенный метод вмешательства – баллонная тромбэкстракция. Преимуществом этого метода является быстрое восстановление функционирования кровотока. Из недостатков выделяют высокую вероятность травмирования стенки сосудов.
Для предотвращения перемещения сгустка в подколенной вене практикуют установку кава-фильтра. Он представляет собой миниатюрный прибор, закрывающий прохождение тромба по сосудам. Этот метод лечения актуален при отсутствии возможности применения антикоагулянтов.
На заметку! Особой популярностью пользуется регионарная тромболитическая терапия. Она заключается во введении рассасывающих средств (Урокиназы и Стрептокиназы) в область задней большеберцовой вены.
Другие методы
Симптоматика и проявления заболевания также устраняют с помощью средств народной медицины и диетотерапии. Признаки патологического процесса становятся менее выраженными, но полностью избавиться от тромбоза этими способами невозможно.
Основной результат приносит хирургическое вмешательство и медикаментозное лечение. К эффективным средствам народной медицины относят:
- Для приготовления настоя вербены 1 ст.л. сухой смеси заливают стаканом кипятка. После готовности напиток принимают небольшими глотками на протяжении всего дня.
- Купировать болевой синдром помогают ванночки на основе топяной сушеницы. 200 гр травы необходимо залить ведром горячей воды. Ноги в таком составе следует держать не менее 30 минут.
- Следует смешать по 2 ст.л. тысячелистника, листьев березы, цветков бессмертника, коры дуба и листьев брусники. Травяная смесь заливается литром воды и настаивается на протяжении нескольких часов. Полученное лекарство нужно принимать 3 раза в день по 100 мл.
К основной терапии дополнительно назначают лечебную гимнастику. К ней относят выполнение асан йоги, направленных на разработку коленного сустава и растягивание мышц голени. На подколенную зону накладывают утягивающую повязку или надевают компрессионные чулки.
Не менее важно обратить внимание на повседневный рацион. Людям с лишним весом показана диета, направленная на снижение массы тела. Для укрепления сосудов и разжижения крови необходимо обеспечить поступление в организм витамина C, E и бета-каротина.
Желательно ввести в рацион чернику, цитрусы, имбирь, чеснок, вишню и т.д. Крайне важно ежедневно выпивать не менее 2 литров воды. Следует полностью отказаться от маринадов, копченых продуктов, жирных блюд, кофе и алкогольных напитков. Категорически запрещен алкоголь.
Осложнения
Может появиться гангрена
До 15% пациентов погибают по причине развития осложнений заболевания. Если не лечить тромбоз, кровяной сгусток начинает передвигаться по сосудистой системе. Его попадание в легочную артерию провоцирует смерть. К осложнениям, снижающим качество жизни, относят:
- инфаркт миокарда;
- гангрена;
- гиповолемический шок;
- ишемическая болезнь сердца;
- хроническая венозная недостаточность;
- трофические язвы;
- эмболия.
В результате тромбоза неровные очертания вен возвышаются над поверхностью кожи. Их появление сопровождается болевым синдромом. Любая физическая активность отражается на самочувствии пациента. Появляется тяжесть и отечность в ногах. При повышенной нагрузке на ноги периодически возникают судороги.
Прогноз болезни
Ранняя диагностика заболевания обеспечивает быстрое излечение. Если меры приняты вовремя, хирургическое вмешательство может не понадобиться. Смертельный исход из-за глубокого поражения вен нижних конечностей – редкое явление. Такое случает только в случае полного игнорирования болезни.
Повторно тромбоз развивается при наличии предрасполагающих факторов. Вероятность его появления спрогнозировать невозможно. Здоровье пациента находится полностью в его руках.
Сложности профилактики
Врачи рекомендуют питаться правильно и отказаться от вредной пищи и напитков
Развитие тромбоза провоцирует множество факторов. Взять под контроль каждый из них невозможно. В этом заключается сложность профилактики заболевания. Несмотря на это, врачи рекомендуют соблюдать следующие принципы:
- Важно наладить питание. В рационе должны присутствовать фрукты, овощи, белковая пища и молочные продукты. От фаст-фуда, алкоголя и блюд быстрого приготовления следует отказаться.
- Регулярные профилактические визиты к врачу помогут выявить заболевание на начальном этапе его развития. Посещать доктора надо даже в том случае, если отсутствуют видимые признаки патологического процесса.
- При необходимости длительного приема препаратов, сгущающих кровь, следует контролировать её состав путем прохождения регулярного обследования. Превышение показателя свертываемости является поводом прекращения терапии.
- Физические нагрузки на организм должны быть умеренными. Особенно, при склонности к сосудистым нарушениям и сгущении крови. Но полностью отказываться от спорта не нужно.
При своевременном выявлении тромбоз с успехом поддается хирургическому и медикаментозному лечению. Существенное значение имеет образ жизни пациента и соблюдение рекомендаций лечащего врача. Правильный подход к лечению обеспечивает быстрое восстановление функции кровообращения и предотвращение осложнений.
Источник: https://flebolog.guru/tromboz/tromboz-podkolennoj-veny/
Тромбоз подколенной вены: причины, симптомы, лечение
Тромб в подколенной вене образуется достаточно редко, но все же есть пациенты с таким диагнозом. Установить абсолютно все возможные причины развития патологии на данный момент не удалось, но их список постепенно пополняется. На сегодняшний день выделяют следующие провоцирующие факторы развития тромбоза в подколенной ямке:
- Последствия операций. После любой продолжительной операции может увеличиться степень свертываемости крови, в результате чего будут образовываться сгустки, то есть непосредственно тромбы.
- Последствия переломов. После серьезных травм нижних конечностей пациенту необходимо длительное время носить гипс, а затем и утягивающие повязки. Все это способствует нарушению кровообращения, в частности его замедлению, в результате чего образуются застои, становящиеся впоследствии тромбами.
- Варикозное расширение вен. Если вовремя не начать лечение варикоза, может возникнуть тромбофлебит – воспаление стенки сосуда с последующим образованием тромба.
- Онкологические заболевания. При наличии злокачественных опухолей вероятность развития тромбоза увеличивается, особенно если имела место операция.
- Длительный постельный режим. Если пациенту приходилось долго находиться в лежачем положении, велика вероятность нарушения кровообращения. Опасность выше для пожилых людей.
- Прием гормональных контрацептивов. Применение таких препаратов может нарушить гормональный баланс в организме, что напрямую влияет на все остальные внутренние системы, в том числе и кровеносную.
- Заболевания сердца и кровеносной системы. Наиболее подвержены тромбозу люди, страдающие ишемией, васкулитом и аутоиммунными патологиями.
- Повреждения внутренней поверхности сосудистой стенки. Это может произойти в результате аллергической реакции или механического воздействия, нередко этому способствует инфекционное заболевание.
Однако стоит учитывать, что даже при наличии перечисленных факторов вероятность развития тромбоза неоднозначна. В большинстве случаев патология возникает у людей, которые так или иначе склонны к ней, то есть у пациентов из групп риска.
К ним относятся курящие и употребляющие алкоголь люди, женщины старше 40 лет, а также перенесшие трудные беременности или роды. Кроме того, под угрозой находятся люди, ведущие малоподвижный образ жизни, и страдающие от избыточного веса.
Основные симптомы
Опасность тромбоза подколенной вены состоит в том, что во многих случаях он протекает без выраженных симптомов, а первые признаки проявляются только в экстренной ситуации, когда тромб закупоривает сосуд или отрывается. Также следует учитывать, что только у половины пациентов патология протекает классически, у других же наблюдаются те или иные вариации ее развития.
Обычно тромбоз вены под коленом проявляет следующие симптомы:
- Тянущая боль. Неприятные ощущения локализуются в подколенной ямке, поначалу они могут ощущаться, как чувство распирания, но затем переходят в явную боль, усиливающуюся при любом движении ногой.
- Отечность. При тромбозе нарушается кровообращение, и жидкая составляющая крови просачивается сквозь стенки вены, вызывая отеки, обычно локализующиеся под коленом.
- Локальное изменение температуры. В результате тромбообразования область над коленом будет горячей, а под ним – напротив, холодной, поскольку во всей конечности нарушается кровообращение.
- Набухание поверхностных вен. В результате частичной или полной закупорки подколенной вены, кровь ищет обходные пути и начинает течь по другим сосудам, при этом они перегружаются и заметно набухают. Постепенно они становятся видны над поверхность кожи.
- Ухудшение общего состояния. Это происходит редко, симптомы обычно носят локальный характер. Однако в некоторых случаях пациент все же может ощущать головную боль, слабость и усталость, а температура может повышаться до 37-39 градусов.
Симптомы тромбоза подколенной вены схожи с некоторыми другими заболеваниями, в частности, с поражениями суставов – артритами и артрозами. По этой причине не стоит заниматься самодиагностикой и лечением, лучше обратиться к грамотному специалисту, которые подберет подходящую терапию.
Обычно тромбоз поражает подколенную вену только на одной ноге.
Диагностика тромбоза
При обнаружении подобных признаков лучше обратиться к терапевту, он назначит первичные анализы, по результатам которых сможет направить пациента к нужному врачу.
В случае с тромбозом лечащим специалистом становится сосудистый хирург или флеболог.
Он должен провести устный опрос и выяснить не только особенности текущего состояния, но и все возможные предпосылки тромбоза. После этого доктор проводит первичный осмотр, сравнивая больную ногу со здоровой.
- В ходе осмотра врач может применить методы специализированных проб, чтобы убедиться в верности диагноза.
- Во-первых, применяется проба Хоманса: находясь, в положении лежа, пациент сгибает ногу в колене, а врач производит движения голеностопным суставом, при этом должна ощущаться боль в голени.
- Во-вторых, проба Мозеса: если возникает боль при сдавливании голени и по направлению вперед-назад, а при надавливании с боков пациент не чувствует дискомфорта, можно подтвердить диагноз.
В-третьих, проба Ловенберга: на голень пациента надевают манжету тонометра и нагнетают давление, при этом у пациента с тромбозом боль появится при значении 80-100 мм рт. ст.
Самым информативным инструментальным методом диагностики тромбоза считается ультразвуковое исследование с допплером.
Это стандартное по технике проведения УЗИ, но в аппарате установлен датчик допплера, ориентированный на рассмотрение именно кровеносных сосудов.
Также врач может назначить ультразвуковое ангиосканирование с цветным картированием (УЗДС). Эти два метода дополняют друг друга, позволяя создать более полную клиническую картину.
Классическое лечение
Несмотря на бытующее мнение, что тромб можно удалить только в ходе операции, заболевание поддается и консервативной терапии. Однако следует учитывать, что такое лечение будет эффективно только на ранних стадиях заболевания, а в тяжелых случаях неизбежно хирургическое вмешательство.
Медикаментозное лечение
Если у врача нет опасений по поводу состояния тромба, назначается консервативная терапия, основу которой составляют лекарственные препараты, принимаемые внутрь. При этом наименования средств определяются индивидуально в каждом конкретном случае, поскольку у каждого пациента могут быть свои жалобы и предрасположенности.
В общем виде схема лечения выглядит следующим образом:
- Антикоагулянты. Способствуют разжижению крови и рассасыванию тромбов, предотвращают их повторное появление. Чаще всего назначается Гепарин или варфарин.
- НПВС. Нестероидные противовоспалительные средства способствуют снятию воспаления, отечности и боли. К ним относится Диклофенак, Ибупрофен, Аэртал и т. д.
- Венотоники. Способствует восстановлению венозных стенок и оттоку застойной крови от участка образования тромба. Чаще всего назначаются Троксевазин, Троксерутин или Эсцин.
- Ангиопротекторы. Эти препараты способствуют уменьшению проницаемости сосудистых стенок, нормализации метаболических процессов и улучшению мироциркуляции крови. Среди них можно выделить Рутин, Троксевазин и Эскузан.
- Тромболитики. Эти лекарства направлены непосредственно на расщепление и последующее растворение тромба. К ним относятся Стрептокиназа, Альтеплаза, Тенектеплаза, Ретеплаза и др.
Если тромбоз осложнен инфекцией дополнительно назначают антимикробные средства. Для уменьшения выраженности симптомов можно применять аптечные средства для наружного использования. Ярко выраженным эффектом обладает Гепариновая мазь, также можно применять Венолайф, Лиотон, Эскузан и т. д.
Другие методы
Лечение тромбоза подколенной вены можно дополнять немедикаментозными методами.
Чтобы снять симптомы, рекомендуется носить компрессионные чулки, выбранные совместно с лучащим врачом, либо накладывать утягивающую повязку на подколенную область.
Это необходимо делать сразу после пробуждения, не вставая с кровати, а снимается компрессионное белье или эластичный бинт перед сном или водными процедурами.
Помимо этого, пациентам обычно назначается лечебная гимнастика, направленная на улучшение кровообращения в подколенной зоне.
При этом можно выполнять как классические упражнения, например, «Ножницы», «Березка», «Ножницы» и подобные им, так и некоторые асаны йоги.
Согласовывать комплекс упражнений необходимо с лечащим врачом, чтобы не навредить своему состоянию. Чтобы гимнастика возымела эффект, ее нужно выполнять регулярно, желательно, каждый день.
Также следует уделить внимание своему рациону, а страдающим от избыточной массы тела рекомендуется сесть на специализированную диету.
В целом питание при тромбозе подколенной вены должно быть направлено на достижение оптимального веса, что снизит нагрузку на колени, на укрепление сосудистой стенки и уменьшение степени вязкости крови.
Следует употреблять больше фруктов и овощей в разном виде, особенно полезны при тромбозе плоды с высоким содержанием витамина C, витамина E и бета-каротина. Для непосредственного разжижения крови следует употреблять больше имбиря, лука, чеснока, вишни, клювы и черники. При этом следует выпивать до двух литров в день, если это не противоречит индивидуальной норме.
При этом следует частично или полностью ограничить употребление животных жиров, кофе, алкоголя, сливок, сметаны, кондитерских изделий, жирных блюд, копченостей и маринадов. Вместе с этим желательно отказаться от курения и в целом отдать предпочтение здоровому образу жизни – совершать больше пеших прогулок, контролировать потребление калорий, урегулировать время работы и отдыха.
Хирургическое вмешательство
Если консервативное лечение не приносит желаемых результатов, пациенту может быть назначена операция. Она также необходима в тяжелых случаях, когда врач опасается за здоровье пациента. Хирургическое вмешательство может проводиться как в государственных лечебных учреждениях, так и в платных клиниках.
Самым прогрессивным оперативным методом удаления тромбов на сегодняшний день является тромбэктомия. Ее достоинство в том, что она малоинвазивна, то есть не предполагает проведения крупных надрезов.
Через небольшой прокол в тромбированную вену вводится катетер, который извлекает сгусток, а если это невозможно, то растворяет его на месте.
После такой операции пациенту нужно в течение трех суток носить компрессионное белье, чтобы избежать возникновения рецидива.
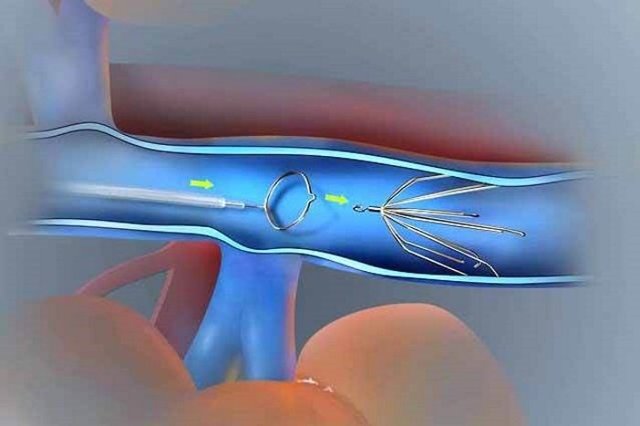
Относительно новым методом является установка кава-фильтра, то есть своеобразной ловушки для тромба. В ходе операции в просвете вены закрепляется специальное устройство, по вшенему виду, напоминающее зонтик.
Оно свободно пропускает кровь, но задерживает на своей поверхности любые по величине сгустки.
Принимая препараты для рассасывания тромбов, пациент быстро избавляется от проблемы, при этом отсутствует опасность того, что сгусток будет перемещаться и закупорит сосуд жизненно-важного органа.
Также могут применяться операции, предусматривающие полное удаление подколенной вены. В любом случае после хирургического вмешательства пациенту потребуется регулярно применять профилактические меры для предотвращения рецидивов и осложнений. Кроме того, ему потребуется в течение нескольких лет постоянно наблюдаться у врача для прослеживания динамики.
Источник: http://FlebDoc.ru/tromb/podkolennoy-veny.html
Тромбоз подколенной вены: причины, симптомы и лечение
Тромбоз подколенной вены – заболевание, для которого характерно формирование кровяного сгустка в просвете сосуда в центре подколенной ямки. Такая патология возникает редко и в большинстве случаев протекает малосимптомно. Часто пациент не придают значения дискомфорту или списывают неприятные ощущения на проявления остеохондроза или других заболеваний опорно-двигательного аппарата. Несмотря на скудную симптоматику, заболевание не является безопасным, в ряде случаев возможно развитие тяжелых осложнений.
Причины
Причины развития подколенного тромбоза до конца не установлены. Однако существуют факторы, которые способствуют возникновению патологии:
- возраст старше 40 лет, причем каждые 10 лет риск повышается в 2 раза;
- женский пол;
- хирургические вмешательства;
- развитие тромбоэмболии после эндопротезирования коленного сустава;
- нарушение микроциркуляции в тканях;
- длительное нахождение под наркозом, которое способствует загустению крови и расслаблению мышц, что повышает риск тромбообразования;
- переломы приводят к нарушению оттока крови, более чем у половины пациентов с нарушением целостности костей возникает тромбоз вен;
- варикоз;
- злокачественные новообразования;
- длительная иммобилизация;
- беременность, роды, послеродовый период;
- гормональная терапия;
- патология сердечно-сосудистой системы, аутоиммунные болезни, эндартериит, васкулит;
- переохлаждение;
- малоподвижные образ жизни, сидячая работа или длительные путешествия;
- воспалительные процессы, вирусное или бактериальное инфицирование;
- курение, переедание, чрезмерное употребление алкоголя.
Симптомы
Симптомы тромбоза подколенной вены не всегда четко выражены, поэтому патологию зачастую сложно диагностировать. К типичным признакам заболевания относятся:
- длительная боль острого характера в области голени, неприятные ощущения могут усиливаться вечером, при физической нагрузке;
- появление дискомфорта в голени при сгибании стопы на себя;
- отечность ноги;
- посинение кожи, блеск;
- чувство распирания нижней конечности;
- похолодание кожного покрова;
- в случае воспаления сосудистой стенки присоединяются признаки интоксикации: повышение температуры тела, снижение аппетита;
- при прогрессировании болезни симптоматика венозного тромбоза усугубляется, примерно через 48 часов после начала болезни, появляются расширенные вены, пациент ощущает слабость и затруднение движений ногой.
Диагностика
При обнаружении первых симптомов тромбоза под коленом следует обратиться к врачу, который оценит жалобы пациента и анамнез, проведет осмотр и назначит пациенту необходимые анализы.
Лечение тромбоз подколенной вены проводят сосудистый хирург или флеболог.
В ходе осмотра специалист проводит ряд проб, которые позволяют подтвердить диагноз:
- проба Хоманса: в положении лежа пациент сгибает ногу в колене, врач производит движения голеностопным суставом, после чего больной ощущает боль в голени;
- проба Мозеса: появление боли при сдавливании голени, при движении ей вперед и назад, а также отсутствие неопрятных ощущений при надавливании — признак тромбоза;
- проба Ловенберга: нагнетание давления в манжету на голени, при достижении значений 100 мм.рт.ст. появляется боль.
Для подтверждения диагноза используются инструментальные методы диагностики:
Лечение
Медикаментозное лечение подколенного тромбоза предусматривает использование лекарственных средств следующих групп:
- тромболитики (Стрептокиназа) расщепляют и растворяют тромб;
- антикоагулянты прямого и непрямого действия (Гепарин, Варфарин) рассасывают тромб и профилактируют образование новых сгустков;
- нестероидные противовоспалительные средства (Ибупрофен, Диклофенак) снижают воспалительные процессы, подавляют боль и профилактируют тромбообразование;
- венотоники (Троксевазин) восстанавливают сосудистую стенку и устраняют застойные процессы;
- ангиопротекторы (Рутин) снижают проницаемость венозной стенки, улучшают трофику и микроциркуляцию.
- антибиотики при инфекционном осложнении патологии.
Прием медикаментов можно совмещать с другими методами лечения:
- ношение компрессионного трикотажа;
- выполнение упражнений лечебной физкультуры, занятия йогой.
Заболевание, особенно на ранних стадиях, поддается консервативной терапии. Тяжелые формы патологии требуют проведения операции.
В случае неэффективности консервативной терапии пациенту назначается проведение операции. Кроме того, в пользу данного метода делается выбор при тяжелой форме патологии.
Хирургические вмешательства, проводимые при тромбозе подколенной вены:
Осложнения и прогноз
При полной блокировке оттока крови от нижней конечности развивается белая или синяя флегмазия – состояния, которые могут привести к развитию гангрены и сердечной недостаточности.
Профилактика
В связи с тем, что причины тромбоза подколенной вены до конца не установлены, а также учитывая широкий спектр факторов риска, следует отметить, что профилактические мероприятия не разработаны.
Рекомендации по предотвращению этого состояния сводятся к ведению здорового образа жизни, занятиям спортом, раннему началу двигательной активности после хирургических вмешательств, ношению компрессионного трикотажа, а также медикаментозной профилактике пациентам из группы риска.
Видео: Тромбоз подколенной вены. Допплерография
Источник: https://bloodvessel.ru/tromboz/tromboz-podkolennoj-veny