Илларионов Андрей Алексеевич, терапевт, бактериолог
Пилефлебит – острое гнойно-воспалительное заболевание воротной вены, сопровождающееся тромбозом и проявляющееся признаками интоксикационного синдрома, портальной гипертензии, полиорганной недостаточности. Это вторичная патология, развивающаяся при наличии инфекционного очага в животе и отличающаяся высокой летальностью.
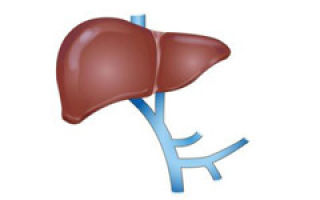
Воротная или портальная вена – крупный сосудистый ствол в организме человека, обеспечивающий нормальную работу желудочно-кишечного тракта и детоксикацию крови. Воспаление портальной вены может вызвать опасные последствия для жизни и здоровья больного.
анатомия системы воротной вены
Ветви воротной вены входят в дополнительный венозный круг кровообращения, очищающий от токсинов и продуктов обмена плазму крови.
При дисфункции воротной вены неочищенная кровь может попасть в нижнюю полую вену, сердце, легочный круг и артерии большого круга кровообращения, что рано или поздно приведет к гибели человека. Подобные патологические процессы развиваются у больных с циррозом печени.
У них отсутствует дополнительный «фильтр» для венозной крови, идущей от органов пищеварения. В организме больного возникает сильная интоксикация продуктами метаболизма, которые в норме выводятся с мочой, фекалиями, выдыхаемым воздухом и потом.
пример развития пилефлебита при дивертикулах сигмовидной кишки
Пилефлебит обычно является осложнением острого воспаления аппендикса, поджелудочной желез, желчного пузыря и желчных протоков. Воспаление аппендикса распространяется на мезентериальные вены, в которых образуются инфицированные тромботические массы.
В просвет воротной вены попадает такой тромб, и развивается пилефлебит. Случается это, когда больные опаздывают с обращением за медицинской помощью. Пилефлебит регистрируется у новорожденных детей или пожилых людей, одинаково часто, как среди женщин, так и среди мужчин.
Особенностями пилефлебита являются:
- Отсутствие характерной симптоматики,
- Наслоение признаков вторичной патологии на симптомы основного заболевания.
Пилефлебит – достаточно редкая, но очень опасная патология, симптомы которой неспецифичны. Больные жалуются на жар, озноб, отсутствие аппетита, потливость, сильнейшую боль в животе, преимущественно справа.
В тяжелых случаях у них развивается асцит и желтуха. При отсутствии своевременного лечения формируются абсцессы в печени.
Болезнь развивается очень бурно и быстро приводит к полиорганной недостаточности, сепсису, смерти.
Чтобы правильно поставить диагноз, специалисты назначают больным комплексное обследование, включающее компьютерную томографию, анализы крови, УЗИ, магнитно-резонансную томографию, рентгенографическое исследование органов брюшной полости. Лечение пилефлебита этиотропное, патогенетическое, симптоматическое. Больным назначают антибиотики, антикоагулянты, пробиотики, сорбенты, витамины. Для ликвидации очага инфекции проводят хирургическое лечение.
Пилефлебит по течению подразделяется на следующие формы: молниеносную, острую, затяжную и хроническую рецидивирующую. Особого внимания заслуживает молниеносная форма, при которой летальный исход наступает спустя сутки от начала заболевания. Затяжная форма длится около месяца и сопровождается развитием дисфункции печени и почек, серозного плеврита, сепсиса.
Этиология
Пилефлебит развивается при наличии двух процессов — инфицирования и тромбообразования:
- Стафилококковая, стрептококковая, эшерихиозная, иерсиниозная, шигеллезная, клостридиозная, клебсиеллезная, грибковая инфекция становится непосредственной причиной воспаления воротной вены.
- Тромбоз воротной вены представляет собой патологию, при которой в вене появляются кровяные сгустки, препятствующие ее движению к печени. Тромбоз венозных сосудов развивается при циррозе печени, гиперкоагуляции, онкопатологии, после инвазивных вмешательств на сосудах и травматического повреждения.
Заболевания, приводящие к пилефлебиту:
- Острый аппендицит,
- Острое воспаление желчных протоков,
- Панкреатит и панкреонекроз,
- Язвенно-некротический энтероколит,
- Парапроктит,
- Абсцедирование печеночной ткани,
- Холецистит,
- Лимфаденит гепатодуоденальной связки,
- Умбиликальная инфекция в неонатальном периоде,
- Дивертикулит,
- Прободная язва желудка,
- Параректальные абсцессы,
- Новообразования в кишечнике,
- Дизентерия,
- Травмы стенок портальной вены,
- Врожденный и приобретенный иммунодефицит.
Бактерии из имеющихся в организме очагов инфекции проникают в системный кровоток и разносятся по всему организму. Достигнув брыжеечных вен, они попадают в разветвления воротной вены, вызывают ее воспаление, которое сопровождается образованием тромбов и нарушением проходимости пораженных сосудов.
Морфологическими признаками пилефлебита являются:
- Утолщение и изъязвление стенок воротной вены,
- Пропитывание эпителия гноем,
- Пристеночный или полный тромбоз,
- Размножение в тромботических массах микробов,
- Пропитывание тромбов гноем,
- Некроз интимы сосудов,
- Омертвение больших участков печени.
На вскрытии стенки пораженной вены тусклые и мутные, с поверхностными или глубокими изъязвлениями. Из ее просвета выделяется гной или тромботические гнойно-распадающиеся массы со зловонной жидкостью. Осложнениями пилефлебита являются: инфицирование внутренних органов, абсцедирование печеночной, легочной, мозговой ткани, развитие спленомегалии, септикопиемии.
Симптоматика
Острый гнойный пилефлебит имеет бурное и тяжелое течение. Симптоматика пилефлебита неспецифична. Клинические признаки воспаления воротной вены часто маскируются проявлениями основного заболевания.
- Симптоматика пилефлебита складывается из признаков интоксикационного синдрома, к которым относится слабость, головная боль, головокружение, высокая ремиттирующая или интермиттирующая температура, озноб, галлюцинации, вялость, апатия, нарушение сознания, значительный лейкоцитоз. В тяжелых случаях у больных возникает гектическая лихорадка с чередованием подъемов температуры тела до фебрильных значений и резким ее падением. Лихорадка всегда сопровождается потрясающим ознобом, проливным потом и бредом. Больной не может уснуть и подняться с постели. Он выглядит истощенным и измученным. Кожа становится бледной, лицо осунувшимся, глаза западают.
- Болевой синдром проявляется неприятными ощущениями в правом подреберье, правой половине живота или нижней половине грудной клетки, иррадиирующими в спину и лопатку. Боль часто распространяется в подложечную область, эпигастральную область и боковые части живота. Сильная режущая, схваткообразная боль в животе напоминает боль при остром аппендиците или панкреатите.
- Если первичный очаг располагается в кишечнике, пациенты жалуются на диспепсию: потерю аппетита, метеоризм, изжогу, отрыжку, понос.
- Синдром портальной гипертензии проявляется рвотой с кровью, дегтеобразным стулом. Одним из основных проявлений данного синдрома является «голова медузы» – расширение подкожных венозных сосудов, проходящих по передней брюшной стенке.
- Симптомы раздражения брюшины – гепатоспленомегалия, асцит.
- Формирование абсцессов в печени приводит к развитию желтухи. У больного кожа и слизистые оболочки желтушны, склеры иктеричны.
- Пиемические очаги в почках нередко могут протекать латентно или проявляться внезапной болью в поясничной области, пиурией.
- Симптоматика полиогранной недостаточности: диспноэ, тахикардия, нитевидный пульс, гипотония, отеки ног, анурия.
Аппендикулярный пилефлебит развивается сразу после удаления аппендикса. Инфекция молниеносно поражает все вены вплоть до воротной. Заболевание часто сопровождается абсцедированием печеночной ткани. Смерть больных наступает в считанные часы. Диагностировать аппендикулярный пилефлебит сложно, поскольку в клинической картине преобладают все те же перепады температуры и острая боль в животе.
Диагностика
Диагностика пилефлебита заключается в выслушивании жалоб больного, сборе анамнеза, визуальном осмотре. При пальпации абдоминальной области отмечается болезненность около пупка и в правом подреберье.
Лабораторная диагностика пилефлебита:
- В общем анализе крови обнаруживают признаки воспаления — нейтрофильный лейкоцитоз, увеличение СОЭ, анемию.
- Коагулограмма – повышение фибриногена и ПТИ, уменьшение времени свертывания крови.
- У больных положительны печеночные пробы: повышен уровень билирубина и активность щелочной фосфатазы.
- Микробиологическое исследование крови на стерильность выявляет патогенные и условно-патогенные бактерии, вызвавшие пилефлебит.
- В мочи специалисты обнаруживают эпителий, лейкоциты и эритроциты.
Методы инструментальной диагностики позволяют увидеть очаги воспаления и обнаружить признаки окклюзии портальной вены. Лучевая диагностика при пилефлебите включает рентгенологическое, ультразвуковое и томографическое исследования.
- Обзорная рентгенография – самый дешевый, простой, быстрый и надежный диагностический метод, но в некоторых случаях лишь ориентировочный. Он позволяет визуализировать интересующий объект и зафиксировать его изображение на твердом носителе с помощью рентгеновских лучей.
- УЗИ подтверждает наличие гепатомегалии и зон измененной эхогенности печеночной ткани. Тромбы в портальной вене – гиперэхогенные образования, перекрывающие сосуд.
- УЗИ с допплером выявляет расширенные и увеличенные вены, оценивает характер и скорость кровотока.
- КТ и МРТ органов брюшной полости обнаруживает гнойники в печени при пилефлебите.
- Ангиография, трансумбиликальная портогепатография и спленопортография подтверждают окончательный диагноз.
Лечение
Больным с острым гнойным пилефлебитом показан постельный режим и парентеральное питание.
Консервативная терапия
- Противомикробное лечение заключается в применении антибактериальных средств широкого спектра действия из группы цефалоспоринов – «Цефтриаксон», «Цефтазидим», макролидов – «Азитромицин», «Сумамед». Его проводят перед операцией и после нее. Лекарства вводят внутривенно через катетер, установленный в пупочную вену.
- Антикоагулянты назначают вместе с антибиотиками. Для этого используют «Гепарин», «Аценокумарол».
- Тромболитические препараты – «Фибринолизин», «Стрептокиназа».
- Симптоматическая терапия — прием сорбентов «Полисорба», «Смекты», пробиотиков «Бифиформа», «Аципола», анальгетиков – «Нурофена», «Кеторола», ферментных препаратов «Фестала», «Мезима», лекарств, нормализующих моторику кишечника «Дюфалака», «Нормазе».
- Гепатопротекторы для восстановления функций гепатоцитов – «Эссенциале форте», «Карсил», «Фосфоглив».
- Общеукрепляющие препараты – поливитаминные и минеральные комплексы.
- Дезинтоксикационное лечение — введение коллоидных и кристаллоидных растворов «Реополиглюкина», «Реосорбилакта», раствора глюкозы.
- Заместительная терапия — переливание эритроцитарной, тромбоцитарной массы, плазмы, альбумина.
- Проведение экстракорпоральной детоксикации — гемосорбции, плазмафереза, УФО крови.
Хирургическое лечение
Удалить очаг поражения можно только оперативным путем. Хирургическое вмешательство направлено на ликвидацию первичного очага инфекции. Больным проводят аппендэктомию или холецистэктомию.
После вскрытия брюшной полости удаляют нагноившиеся ткани и устанавливают дренаж.
Затем перевязывают подвздошно-ободочную вену с целью предупреждения дальнейшего распространения инфекции и перемещения тромбов по кровеносным сосудам.
Видео: пример дренирования абсцесса печени, возникшего в результате пилефлебита
Пилефлебит сложно диагностировать и лечить. При отсутствии мощной антибактериальной терапии прогноз заболевания становится неблагоприятным: больные умирают в течение двух недель.
Чтобы предупредить пилефлебит, необходимо вовремя лечить острые процессы в брюшной полости.
Улучшить прогноз заболевания поможет своевременное выявление патологического процесса и срочное начало противомикробной терапии.
Профилактика
Основой профилактики пилефлебита аппендикулярного происхождения является своевременная диагностика и терапия гнойно-воспалительных патологий органов брюшной полости и малого таза. При появлении боли в животе необходимо обратиться к врачу. Заболевания следует лечить вовремя, не допуская распространения инфекции и развития тяжелых осложнений.
Медицинский персонал должен с особой тщательностью подготавливать инструментарий для работы.
Во время аппендэктомии хирургам необходимо контролировать состояние органов брюшной полости, воротной вены и ее ветвей, осматривать мезентериальные сосуды, чтобы не пропустить их тромбоз и инфицирование.
Сразу после родов специалисты должны внимательно осмотреть пупочек новорожденного на предмет оставшихся кусочков пуповины. Это позволит предупредить развитие молниеносной формы пилефлебита.
Чтобы предотвратить заболевание, необходимо выполнять следующие правила:
- Ежегодно проходить профосмотры,
- Соблюдать санитарно-гигиенические нормы и правила,
- Укреплять иммунитет,
- Закаляться,
- Принимать поливитамины,
- Правильно питаться,
- Заниматься спортом.
Вывести все публикации с меткой:
- Абдоминальные сосуды
- Тромбоз
Перейти в раздел:
- Болезни сосудов, патология с сосудистым фактором
- Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
- На ваш вопрос ответит один из ведущих авторов сайта.
В данный момент на вопросы отвечает: А. Олеся Валерьевна, к.м.н., преподаватель медицинского вуза
Поблагодарить специалиста за помощь или поддержать проект СосудИнфо можно произвольным платежом по ссылке.
Источник: https://sosudinfo.ru/arterii-i-veny/pileflebit/
Пилефлебит
Пилефлебит – гнойный воспалительный процесс, сопровождающийся тромбозом воротной вены и ее ветвей. Клиническая картина неспецифична: температура с ознобом, боли в животе, анорексия, возможны асцит и желтуха. Золотым стандартом диагностики является КТ органов брюшной полости; для подтверждения диагноза проводят общий и биохимический анализ крови, УЗИ и допплерометрию сосудов печени, МРТ, обзорную рентгенографию органов брюшной полости. Лечение обычно консервативное, основная роль принадлежит антибактериальной и антикоагулянтной терапии, также проводят инфузионную и симптоматическую терапию. Хирургическое лечение показано только для ликвидации очага инфекции (аппендицит).
Пилефлебит является достаточно редким заболеванием, которое в большинстве случаев развивается на фоне острого аппендицита, часто приводит к формированию абсцессов в печени и смертельному исходу.
До начала эры компьютерной томографии в гастроэнтерологии этот диагноз устанавливался только посмертно, однако сегодня КТ является золотым стандартом, поскольку позволяет визуализировать тромботические массы в воротной вене прижизненно.
В связи с достаточно редким выявлением пилефлебита официальной статистики не существует, однако различий по возрасту и полу среди зарегистрированных пациентов не выявлено.
Интересен тот факт, что тромбоз воротной вены практически никогда не развивается у пациентов с вирусными гепатитами, хотя положительные серологические маркеры не могут исключить диагноз пилефлебита.
Пилефлебит
Для формирования пилефлебита требуется сочетание двух факторов: бактериемии и тромбоза воротной вены. К бактериемии могут приводить любые гнойные воспалительные процессы в брюшной полости и малом тазу; к тромбозу – цирроз печени, повышенная свертываемость крови, опухоли, инвазивные вмешательства на сосудах и некоторые другие состояния.
Развитию пилефлебита чаще всего способствуют аппендицит, холангит, дивертикулит.
Реже фоном для его возникновения выступают пенетрация язвы желудка и ДПК, дизентерия, абсцессы в параректальной клетчатке, воспаление геморроидальных узлов, флебиты при гинекологической патологии, надпеченочные абсцессы, гнойники в селезенке и мезентериальных лимфатических узлах, панкреатит и холецистит, неспецифический язвенный колит. Отдельно рассматривается пилефлебит новорожденных, развивающийся при инфицировании пупочного остатка (омфалите).
При наличии очага инфекции в брюшной полости либо малом тазу бактерии постепенно проникают в кровоток, в сосудах формируются микротромбы. С током крови микроорганизмы разносятся по венозному руслу брюшной полости, постепенно патологический процесс добирается до воротной вены и ее ветвей, расположенных в толще печеночной ткани.
Воспаление в воротной вене приводит к утолщению и изъязвлению ее стенок, гнойной имбибиции эндотелия.
В течение определенного времени формируются пристеночные либо полностью заполняющие просвет сосуда тромботические массы. Постепенно тромбы разлагаются микроорганизмами и также пропитываются гноем.
Если воспаленная воротная вена вскрывается во время операции, стенки ее тусклые и мутные, а из просвета выделяется гной.
Прогрессирование пилефлебита чаще всего приводит к распространению инфекции на другие органы, формированию гнойников в печени, легких, головном мозге, развитию сепсиса. Возможно образование абсцессов кишечника. Чаще всего в посевах флоры из гнойников выявляют кишечную палочку и протеи, бактероиды, стрептококки, клебсиеллы. Гораздо реже высевается грибковая флора.
Сложность выявления пилефлебита заключается в том, что его симптоматика неспецифична, отражает клинику воспалительного процесса в брюшной полости.
Иногда клиническая картина пилефлебита может маскироваться симптомами основного заболевания (например, аппендицита). К ведущим признакам пилефлебита относят слабость, интоксикацию, высокую лихорадку с ознобом, боль в животе.
Боль чаще всего локализуется в правом подреберье, нижней половине грудной клетки справа, может иррадиировать в спину, лопатку.
При формировании первичного очага инфекции в кишечнике пациента могут беспокоить отсутствие аппетита, тошнота, рвота, диарея. Пилефлебит иногда приводит к развитию портальной гипертензии, проявляющейся кровотечениями из желудка и кишечника, рвотой алой кровью, меленой, асцитом. Формирование абсцессов в печени ведет к развитию желтухи.
Всем пациентам с пилефлебитом требуется консультация гастроэнтеролога и хирурга. Лабораторные анализы выявляют признаки генерализованного воспалительного процесса (лейкоцитоз со сдвигом влево), а печеночные пробы – повышение уровня билирубина, усиление активности ЩФ и ГГТП. Практически у 90% пациентов с пилефлебитом гемокультура (бактериологический посев крови) положительная.
Ни один из лабораторных и клинических признаков пилефлебита не позволяет с полной достоверностью установить правильный диагноз.
Достаточной чувствительностью для верификации пилефлебита обладают только такие методы исследования, как УЗИ, допплерометрия сосудов печени, МРТ, КТ органов брюшной полости и печеночных вен.
Преимуществом компьютерной томографии является возможность выявления первичного очага инфекции. Обзорная рентгенография проводится только для дифференциального диагноза по показаниям.
Дифференцировать пилефлебит следует с тромбозом воротной вены без воспаления, абсцессом печени, синдромом Бадда-Киари (молниеносное течение), холециститом, холангитом, тромбозом брыжеечных артерий и забрюшинных вен, сепсисом, шистосомозом, тифом.
Основным направлением лечения при пилефлебите является антибактериальная терапия. Назначаются антибиотики широкого спектра действия, способные воздействовать на наиболее вероятный источник инфекции.
Чаще всего применяются препараты пиперациллина, цефалоспорины третьего поколения.
Некоторые авторы предлагают вводить антибактериальные препараты через катетер, установленный в пупочную вену либо чревный ствол, однако доказательств большей эффективности этой методики не получено.
Сочетание антибактериальной терапии с антикоагулянтами гораздо эффективнее, чем монотерапия антибиотиками. Обычно начинают лечение с низкомолекулярных препаратов гепарина, в последующем возможен переход на пероральные формы лекарственных средств. По показаниям проводят симптоматическую и дезинтоксикационную терапию, парентеральное питание.
Хирургическое вмешательство необходимо для ликвидации первичного очага инфекции (аппендэктомия, холецистэктомия). Ранее для пациентов с аппендицитом предлагалась методика оперативного вмешательства, во время которого производилась перевязка a.ileocolica при появлении первых симптомов пилефлебита, однако данная операция не получила практического применения.
Прогноз и профилактика пилефлебита
Прогноз при пилефлебите настороженный, хотя с введением в практику компьютерной томографии и МРТ летальность удалось снизить с 90% до 40%. Профилактика пилефлебита заключается в своевременном лечении воспалительных заболеваний брюшной полости и малого таза, аккуратном выполнении операций и инвазивных исследований на сосудах.
Известно, что после аппендэктомии пилефлебит принимает молниеносное течение, часто приводит к летальному исходу.
Именно поэтому на операции по поводу удаления гангренозно измененного червеобразного отростка следует внимательно осмотреть сосуды его брыжейки, чтобы своевременно выявить тромбоз брыжеечных вен и распространение инфекции на воротную вену.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_gastroenterologia/pylephlebitis
Пилефлебит
Заболевание распространено повсеместно, чаще выявляется у новорожденных детей или лиц пожилого возраста, пол на частоту заболевания не влияет.
Прогноз крайне неблагоприятный, несмотря на своевременно начатое интенсивное лечение в 90% случаев возникновения пилефлебита наступает летальный исход вследствие возникновения полиорганной недостаточности и сепсиса (гнойное поражение всех органов и систем).
Причины возникновения
Возбудителем пилефлебита является бактериальная инфекция, наиболее часто заболевание провоцирует:
- кишечная палочка;
- стафилококки;
- стрептококки;
- иерсинии;
- шигеллы;
- клостридии;
- бактероиды.
Пилефлебит достаточно редкое вторичное заболевание организма, которое развивается вследствие гнойной инфекции в органах брюшной полости. Заболевание провоцирует:
- острый аппендицит;
- язвенно-некротический энтерит (воспаление тонкого кишечника);
- язвенно-некротический колит (воспаление толстого кишечника);
- парапроктит (гнойное воспаление жировой клетчатки вокруг прямой кишки);
- гнойный холецистит (воспаление желчного пузыря);
- гнойный холангит (воспаление желчевыводящих протоков);
- абсцесс печени;
- абсцесс селезенки;
- панкреонекроз (воспаление поджелудочной железы);
- бактериальная инфекция пупочной артерии у плода.
Бактерии из пораженных органов с током крови попадают в воротную вену, вызывая ее воспаление, что сопровождается появлением тромбов, которые приводят к частичной или полной окклюзии (нарушение кровотока) сосуда.
Классификация пилефлебита
По течению заболевания выделяют две формы:
- Молниеносная форма – летальный исход наступает через 12 – 24 часа от начала заболевания;
- Затяжная форма – летальный исход наступает через 5 – 30 дней от начала заболевание. Такое течение объясняется своевременным назначением антибактериального лечения, к которому чувствительны микроорганизмы, вызвавшие инфекцию.
Симптомы пилефлебита
Заболевание характеризуется возникновением множества симптомов, которые можно условно разделить на четыре категории:
Интоксикационный симптом:
- резкое повышение температуры тела до 42,0оС;
- лихорадка;
- озноб;
- холодный пот;
- галлюцинации;
- тошнота;
- головная боль;
- слабость;
- вялость;
- апатия;
- нарушение сознания.
Симптомы портальной гипертензии:
- рвота кровью;
- асцит (скопление свободной жидкости в брюшной полости);
- голова медузы (увеличение сети подкожных вен на передней стенке брюшной полости);
- кровотечения из тонкого и толстого кишечника;
- кровотечение из геморроидальных вен, находящихся в прямой кишке;
- увеличение в размере печени и селезенки.
Симптомы тромбоза портальной вены:
- интенсивные боли в брюшной полости;
- вздутие кишечника;
- отсутствие перистальтики кишечника и стула.
Симптомы полиогранной недостаточности:
- поверхностное дыхание;
- учащение частоты сердечных сокращений;
- нитевидный пульс;
- снижение артериального давления;
- отеки нижних конечностей и передней брюшной стенки;
- анурия (отсутствие мочи).
Диагностика
Для того чтобы правильно определить данное заболевание необходимо наличие двух важных диагностических аспектов:
- Наличие в крови воспалительных изменений и выявление вида возбудителя инфекции;
- Наличие тромбов в системе воротной вены.
Лабораторное обследование
- Общий анализ крови: снижение эритроцитов, цветного показателя и гемоглобина, повышение СОЭ (скорости оседания эритроцитов) и лейкоцитов;
- Трехкратный посев крови на стерильность: наличие бактерий в крови, которые могут вызвать гнойное поражение воротной вены. Положительным считается выявление инфекции хотя бы в одной пробе из трех;
- Общий анализ мочи: увеличение количества эпителия, лейкоцитов и эритроцитов в поле зрения.
Инструментальное обследование
- УЗИ органов брюшной полости, которое позволяет оценить воспалительные изменения в органах, наличие асцита и скорость кровотока по центральным сосудам;
- КТ (компьютерная томография) брюшной полости, позволяет выявить очаги гнойной инфекции в органах и сосудах;
- Ангиография воротной вены позволяет определить наличие тромба, его структуру, уровень окклюзии сосуда, скорость кровотока по воротной вене и по ее анастомозам с нижней полой веной.
Лечение пилефлебита
Медикаментозное лечение
- Тетрациклина гидрохлорид внутривенно капельно на 100,0 мл физиологического раствора в дозе 0,3 г 1 раз в сутки. Курс лечения 5 – 10 дней;
- Меронем 120 мг на 1 кг массы тела 1 раз в сутки, препарат вводят внутривенно капельно, предварительно растворив в 200,0 мл 5% раствора глюкозы или физиологического раствора. Курс лечения 5 – 7 дней;
- Ванкомицин по 1 000 мл 2 раза в сутки. Курс лечения до 10ти дней.
Детоксикационная терапия:
- Реополиглюкин по 200,0 мл внутривенно капельно 1 раз в сутки;
- Реосорбилакт по 200,0 мл внутривенно капельно 1 раз в сутки;
- Раствор Рингера 200,0 – 400,0 мл внутривенно капельно 1 раз в сутки.
Заместительная терапия:
- 100,0 – 150,0 мл эритроцитароной массы внутривенно капельно при тяжелой степени анемии вызванной массивными кровотечениями из желудочно-кишечного тракта или из-за явлений гиперспленизма (увеличение селезенки, которое сопровождается повышенным разрушением красных кровяных телец);
- 100,0 – 150,0 мл тромбоцитарной массы внутривенно капельно при нарушении свертываемости крови, вызванной печеночной недостаточностью;
- 100,0 – 150,0 мл плазы или альбумина способствует восполнению белка и повышает иммунитет для борьбы с бактериальной инфекцией.
Сорбенты:
- Полисорб по 1 столовой ложке порошка, растворенного в ½ стакана воды или ентеросгель по 1 столовой лежке 3 раза в сутки между приемами пищи. Курс лечения 10 – 30 дней;
- Лактувит или дуфолак по 30 – 45 мл утром натощак ежедневно в течение 1 месяца.
Общеукрепляющие препараты:
- Поливитамины и минералы по 1 таблетке 1 раз в сутки;
- Стимол по 1 пакетику 2 – 3 раза в сутки на протяжении 10 – 15 дней.
Хирургическое лечение
- При аппендиците – удаление червеобразного отростка и санация брюшной полости;
- При абсцессе печени или селезенке – иссечение полости абсцесса и его стенок до нормальной ткани органа, промывание брюшной полости антисептическими веществами;
- При гнойном холангите или холецистите – удаление желчного пузыря.
Осложнения
- тромбоз портальной вены;
- сепсис;
- развитие печеночной недостаточности;
- острая сердечно-сосудистая недостаточность;
- острая почечная недостаточность;
- кома;
- летальный исход.
Профилактика
- соблюдение правил личной гигиены;
- повышение иммунитета:
- закаливание организма;
- активный образ жизни;
- занятие спортом;
- прием витаминов и минералов;
- рациональное питание;
- своевременное лечение инфекционных заболеваний в организме;
- ежегодное прохождение профилактических осмотров в поликлиниках по месту работы или по месту жительства.
Источник: http://gepatus.ru/bolezni/pileflebit
Вопрос15: осложнения острого аппендицита (инфильтрты, абсцессы, пилефлебит, перитонит). Клиника. Диагностика, лечение. Профилактика
- Аппендикулярный
инфильтрат - Аппендикулярный
инфильтрат — это конгломерат органов
и тканей, формирующийся вокруг воспаленного
червеобразного отростка и обычно
состоящий из участка инфильтрированного
— большого сальника, купола слепой и
петель подвздошной кишки, связанных
между собой и окруженных фибринозными
спайками. - Клиническая
картина: - 1.
После приступа острого аппендицита
боль стихает или становится незначительной - 2.
умеренное повышение температуры тела - 3.
нет признаков интоксикации организма - 4.
живот мягкий, в правой подвздошной
области определяется округлой формы
образование мало- или неподвижное, не
смещаемое, умренной болезненности при
пальпации - 5.
симптомы раздражения брюшины отсутствуют
6.
ОАК: умеренный лейкоцитоз, без значительного
сдвига лейкоцитарной формулы влево,
СОЭ повышено.
Лечение:
Плотный
аппендикулярный инфильтрат лечат
консервативно, так как при разделении
плотно спаянных органов их можно
повредить, вскрыв просвет кишечника.
Первые 2—4 сут больному назначают
постельный режим, местно — на правый
нижний квадрант живота — холод, назначают
антибиотики и щадящую диету.
Одновременно
ведут пристальное наблюдение за
состоянием больного: следят за
динамикой жалоб, изменением частоты
пульса, температурной кривой,
напряжением мышц брюшной стенки,
лейкоцитозом.
При нормализации общего
состояния, исчезновении болезненности
при пальпации живота лечебные
мероприятия дополняют физиотерапией
(УВЧ). Через 2—3 мес после рассасывания
инфильтрата необходимо выполнить
плановую аппендэктомию по поводу
хронического резидуального аппендицита,
чтобы предотвратить повторный приступ
острого аппендицита.
-
Аппендикулярный
абсцесс -
Аппендикулярный
абсцесс –
отграниченный участок гнойного воспаления
брюшины, возникший вследствие деструктивных
изменений червеобразного (слепого)
отростка. -
Клиническая
картина:
Начало
заболевания проявляется клиникой
острого аппендицита с типичным болевым
синдромом и повышением температуры
тела.
Через 2-3 суток от начала приступа
в результате отграничения воспаления
в слепом отростке острые явления стихают,
болевые ощущения приобретают тупой,
тянущий характер, снижается температура,
отмечается нормализация общего состояния.
При пальпации брюшная стенка не напряжена,
участвует в дыхательном акте, в правой
подвздошной области определяется
незначительная болезненность и наличие
малоподвижного уплотнения без четких
контуров – аппендикуллярного инфильтрата.
- Развитие
аппендикулярного абсцесса на 5–6 сутки
заболевания проявляется ухудшением
общего состояния больного, резкими
подъемами температуры (особенно вечером),
ознобом и потливостью, тахикардией,
явлениями интоксикации, плохим аппетитом,
интенсивным болевым синдромом
пульсирующего характера в правой
подвздошной области или внизу живота,
нарастанием болей при движении, кашле,
ходьбе. - При
пальпации отмечаются слабовыраженные
признаки раздражения брюшины: брюшная
стенка напряжена, резко болезненна в
месте локализации аппендикулярного
абсцесса (положительный симптом
Щеткина-Блюмберга), отстает при дыхании,
в правом нижнем квадранте прощупывается
болезненное тугоэластичное образование,
иногда с размягчением в центре и
флюктуацией. - Язык
обложен плотным налетом, наблюдаются
диспепсические явления: нарушение
стула, рвота, вздутие живота; при
межкишечном расположении аппендикулярного
абсцесса — явления частичной кишечной
непроходимости,
при тазовом — учащенные позывы на
мочеиспускание и опорожнение кишечника,
боли при дефекации, выделение слизи из
ануса. - При
прорыве аппендикулярного абсцесса в
кишечник отмечается улучшение
самочувствия, уменьшение болей, снижение
температуры, появление жидкого стула
с большим количеством зловонного гноя. - Вскрытие
аппендикуллярного абсцесса в брюшную
полость приводит к развитию перитонита,
сопровождается септикопиемией –
появлением вторичных гнойных очагов
различной локализации, нарастанием
признаков интоксикации, тахикардией, лихорадкой. - Диагностика
В
распознавании аппендикулярного абсцесса
важны данные анамнеза, общего осмотра
и результаты специальных методов
диагностики. При вагинальном или
ректальном пальцевом исследовании
иногда удается пропальпировать нижний
полюс абсцесса как болезненное выпячивание
свода влагалища или передней стенки
прямой кишки.
Результаты
анализа крови при аппендикулярном
абсцессе показывают нарастание
лейкоцитоза со сдвигом лейкоцитарной
формулы влево, значительное увеличение
СОЭ.
УЗИ
брюшной полости проводится
для уточнения локализации и размера
аппендикулярного абсцесса, выявления
скопления жидкости в области воспаления.
При обзорной рентгенографии
органов брюшной полости определяется
гомогенное затемнение в подвздошной
области справа и небольшое смещение
петель кишечника в сторону срединной
линии; в зоне аппендикулярного абсцесса
выявляется уровень жидкости и скопление
газов в кишечнике (пневматоз).
Аппендикулярный
абсцесс необходимо дифференцировать
с перекрутом
кисты яичника,разлитым
гнойным перитонитом,
опухолью слепой кишки.
Лечение
Лечение
сформировавшегося аппендикуллярного
абсцесса – оперативное: гнойник вскрывают
и дренируют, доступ зависит от локализации
гнойника. В некоторых случаях при
аппендикулярном абсцессе может
выполняться его чрескожное дренирование
под контролем УЗИ с использованием
местной анестезии.
Оперативное
вскрытие и опорожнение гнойника
проводится под общим наркозом
правосторонним боковым внебрюшинным
доступом. При тазовом аппендикулярном
абсцессе его вскрывают у мужчин через
прямую кишку, у женщин – через задний
свод влагалища с предварительной пробной
пункцией.
Гнойное содержимое
аппендикулярного абсцесса аспирируют
или удаляют тампонами, полость промывают
антисептиками и дренируют, используя
двухпросветные трубки.
Удаление слепого
отростка предпочтительно, но если нет
такой возможности, его не удаляют из-за
опасности распространения гноя в
свободную брюшную полость, травмирования
воспаленной кишечной стенки, образующей
стенку аппендикулярного абсцесса.
В
послеоперационном периоде проводится
тщательный уход за дренажем, промывание
и аспирация содержимого полости,
антибиотикотерапия (сочетание
аминогликозидов с метронидазолом),
дезинтоксикационная и общеукрепляющая
терапия.
Дренаж остается до тех пор,
пока из раны отделяется гнойное
содержимое. После удаления дренажной
трубки рана заживает вторичным натяжением.
Если не была произведена аппендэктомия,
ее выполняют планово через 1-2 месяца
после стихания воспаления
Пилефлебит
Пилефлебит (pylephlebitis;
греч. pylē ворота + phleps, phlebos вена + -itis) –
это гнойный (септический) тромбофлебит
воротной вены, развивающийся вторично
в результате острых и хронических
воспалительных заболеваний органов
брюшной полости.
Клиническая
картина.
Самым ранним и постоянным признаком
пилефлебита является гектическая
температура с потрясающими ознобами.
Понижение температуры наступает после
проливного пота. Пульс частый, слабого
наполнения и напряжения, дыхание
затруднено.
Живот мягкий, слегка
болезненный (как правило, в правом
подреберье), иногда вздут. Перитонеальных
симптомов нет. Печень почти всегда
увеличена, чувствительна при перкуссии
и пальпации. Асцит – непостоянный
симптом. Кожные покровы приобретают
желтушный оттенок, отмечается иктеричность
склер.
Лейкоцитоз высокий – 10 х 10*9 – 30
х 10*9, с выраженной нейтрофилией и сдвигом
формулы влево. Повышена СОЭ. Быстро
нарастает анемия. Наблюдаются выраженные
нарушения функциональных печеночных
проб. В моче – желчные пигменты. В правой
плевральной полости нередко появляется
выпот.
При абсцессах левой доли печени
может появиться припухлость в подложечной
области. При ректальном или вагинальном
исследовании патологии не находят.
Диагностика.
Для распознавания абсцессов печени с
успехом используются рентгенологический
и ультразвуковой методы исследования.
Основные рентгенологические симптомы:
высокое стояние диафрагмы, ограничение
ее подвижности, увеличение размеров
печени, сужение ее тени на месте абсцесса,
закрытие реберно-диафрагмального
синуса.
Важное значение в диагностике
имеет трансумбиликальная портогепатография,
позволяющая обнаружить признаки окклюзии
ствола воротной вены или ее внутрипеченочных
ветвей, а также получить гнойное
содержимое из просвета вены. Лечение.
Некоторые
надежды на успех может дать антибактериальная
терапия с применением антибиотиков
широкого спектра действия (цефтриаксон,
цефтазидим), которые вводят внутривенно
или внутрипортально через пупочную
вену, а также в чревную артерию путем
ее селективного зондирования. Приводится
обильная инфузионная дезинтоксикационная
терапия.
Также назначают антикоагулянты,
включая переливание препаратов крови
и кровезаменителей. С целью стимуляции
иммунитета вводят антистафилококковые
гамма-глобулин, плазму и анатоксин.
Осуществляют профилактику и лечение
печеночной и почечной недостаточности.
При
пилефлебите предложена операция, идея
которой заключается в перевязке
тромбированной вены на протяжении выше
места тромбоза с целью воспрепятствовать
распространению тромбов в сторону
печени.
При своевременной диагностике
пилефлебита для предотвращения
распространения процесса возможна
перевязка подвздошно-ободочных вен или
резекция илеоцекального угла (при
гангренозном аппендиците с некрозом
брыжейки отростка и прогрессировании
некротического процесса) в пределах
здоровых тканей. При образовании
гнойников в печени их следует упорно
искать и вскрывать.
- Перитонит
- Перитони́т —
воспаление париетального и висцерального
листков брюшины, которое сопровождается
тяжёлым общим состоянием организма. - Клиническая
картина: -
·
резкая усиливающаяся боль в животе -
·
лихорадка -
·
тошнота и рвота, не приносящие облегчения -
·
напряжение мышц передней брюшной стенки -
·
резкая болезненность при надавливании
на переднюю брюшную стенку -
·
симптом Френикус -
·
симптом Мендаля -
·
симптом Воскресенского -
·
симптом Щёткина — Блюмберга -
·
Симптом
мнимого благополучия —
после перфорации больной чувствует
сильную боль, затем боль стихает, так
как рецепторы на брюшине адаптируются,
но через 1-2 часа боль появляется с новой
силой, так как развивается воспаление
брюшины. - Диагностика:
Диагноз перитонита
ставят в основном на основании клинической
картины заболевания. Клинические
проявления зависят от стадии перитонита.
Выделяют рефлекторную, токсическую и
терминальную стадии.
В терминальной
стадии диагноз особых трудностей не
представляет: лицо Гиппократа, сухой
(как щетка) обложенный язык. Живот вздут,
напряжен и болезнен во всех отделах,
положительны симптомы раздражения
брюшины, перистальтика отсутствует.
Характерны тахикардия, нестабильное
АД, олигурия.
В анализе крови — высокий
лейкоцитоз, сдвиг Формулы влево. При
биохимическом исследовании — повышение
билирубина, креатинина, мочевины
(печеночно — почечная недостаточность).
Рентгенологические признаки; свободный
газ под куполом диафрагмы (перфорация
полого органа), газ в анатомически не
содержащих газа структурах (межпетлевой
или поддиафрагмальный абсцесс). Наличие
уровней жидкости в тонкой и толстой
кишке свидетельствуют о паралитической
кишечной непроходимости.
При
рентгенологическом исследовании органов
грудной полости определяют ателектатические
пневмонические очаги, выпот в плевральной
полости. В диагностически трудных
случаях применяют лапароскопию. Для
диагностики отграниченного перитонита
— абсцесса используют ультразвуковое
исследование.
Лечение перитонита
оперативное. Потеря времени с началом
оперативного вмешательства грозит
развитием тяжелых осложнений (септического
и гиповолемического шока) с летальным
исходом. При тяжелом состоянии больного
необходима кратковременная (2 — 3 ч)
подготовка с целью коррекции волемических
нарушений и приведения больного в
операбельное состояние.
Операцию
проводят под интубационным наркозом.
В качестве доступа при разлитом перитоните
применяют широкую срединную лапаротомию.
Приципы оперативного лечения: 1) санация
первичного очага инфекции (например,
апцендэктомия, холецистзктомия, ушивание
прободной язвы и др.
) и брюшной полости,
которую промывают изотоническим
раствором натрия хлорида или 0,25%
новокаином с добавлением антибиотиков
и антисептиков.
Применение фураципина
нежелательно; 2) дренирование брюшной
полости: наиболее целесообразно
использование дренажей из силиконовой
резины (обычно дренируют наиболее
отлогие участки брюшной полости и
поддиафрагмальное пространство). Удобны
двухпросветные дренажи; промывание
дренажа через один просвет препятствует
закупориванию его фибринными пленками
и др.
Такой дренаж из силиконовой резины
может оставаться в брюшной полости до
2 нед, однако желательно периодическое
подтягивание дренажа для профилактики
развития пролежня на стенке кишки; 3)
при выраженной паралитической кишечной
непроходимости необходима назоинтестинальная
интубация тонкой кишки с последующей
аспирацией кишечного содержимого, что
способствует более раннему восстановлению
активной перистальтики. В ряде случаев
при терминальной фазе заболевания у
больных применяют перитонеальный лаваж
— проточное промывание брюшной полости
растворами антибиотиков и антисептиков.
Метод имеет свои преимущества (уменьшение
интоксикации, улучшение функции почек)
и недостатки (препятствуют естественному
отграничению воспалительного очага,
удаляются естественные защитные
механизмы). (Статистически достоверных
благоприятных результатов нет, но в
отдельных случаях получены хорошие
результаты. В последние годы с хорошим
эффектом используют плановые релапаротомии
в послеоперационном периоде. Через
сутки после операции выполняют
релапаротомию с тщательным промыванием
брюшной полости и дренированием.
Последующие релапаротомии производят
через 1 — 2 дня в зависимости от характера
и количества оттекающего по дренажам
отделяемого и общего состояния больного.
В последнее десятилетие широкое
применение влечении перитонита получили
методы экстракорпоральной детоксикации
(УФО — облучение крови, гемосорбция,
плазмаферез, гипербарическая оксигенация
и др. ).
Источник: https://studfile.net/preview/6024433/page:13/
Пилефлебит
Пилефлебит явление довольно редкое, эта болезнь обычно развивается на фоне острых воспалительных процессов в кишечнике и брюшной полости (аппендицита, сигмоидита, перитонита и др.)
Содержание:
Заболевание характеризуется инфицированием сосудов воротной вены, образованием тромбов в ее полости, развитием грозных осложнений: абсцессов в печени, утратой ею своих функций, тяжелым состоянием пациентов, заражением крови, распространением возбудителя на внутренние органы человека, частыми летальными исходами. Его достаточно сложно диагностировать, пилефлебит имеет много сходных клинических признаков с другими острыми болезнями брюшной полости.
До открытия метода компьютерной томографии пилефебит устанавливали только после смерти больных. В настоящее время этот диагноз подтверждается данными КТ или МРТ. Окончательно установить этот диагноз можно только с их помощью. Своевременно начатая антибактериальная терапия в сочетании с препаратами, рассасывающими тромбы, помогает вылечить болезнь и снизить риск осложнений.
Подтвержденных статистических данных по заболеванию нет, но возрастных или половых различий у пациентов не наблюдалось. Врачами отмечен любопытный факт, что пилефлебит не встречается у людей, страдающими гепатитами вирусной этиологии.
Механизм развития и причины возникновения болезни
Для того, чтобы пилефлебит проявил себя, необходимо сочетание двух условий: наличие в организме большого количества бактерий, их свободная миграция по нему с током крови и развитие венозного тромбоза.
К факторам, вызывающим размножение микробов, относятся:
- воспалительные заболевания тонкого и толстого кишечника, брюшины или внутренних органов, расположенных в малом тазу;
- травмы в области живота (ножевые и огнестрельные ранения, сильные ушибы);
- низкий иммунный статус, высокая восприимчивость к инфекциям.
Тромбоз воротной вены может возникнуть в случаях:
- хронических гепатитов, цирроза и опухолей печени;
- при системных болезнях кроветворной системы, проблемах с нормальной свертываемостью крови или нарушениях выработки тромбоцитов;
- при оперативных вмешательствах в брюшной полости;
- при выраженных атеросклеротических изменениях в сосудах.
- Часто болезнь сопровождает острые и хронические патологии желудочно-кишечного тракта (холангиты, аппендицит, дивертикулез, полипы, эрозии, язвы желудка и двенадцатиперстной кишки, сальмонелез, дизентерии, гельминтозы, панкреатит, холецистит, колит, энтерит, геморрой, проктит, сигмоидит), а также урологические, гинекологические и почечные патологии.
- У новорожденных болезнь может быть вызвана инфицированием пупочного остатка (омфалит), это случается при удалении пуповины, если хирургические инструменты и раневые поверхности плохо обработаны.
Таким образом, свое развитие заболевание получает в результате выхода микробов из очагов воспаления во внутренних органах, они с током крови или лимфы мигрируют по кровеносной системе и оседают в сосудах. В результате разрушительной деятельности бактерий (отека и микротравматизации стенок) начинают формироваться тромбы малых размеров.
Когда бактерии добираются до воротной вены и ее ответвлений в печени, они начинают активное размножение и выделение особых токсинов, это обуславливает разгар пилефлебита.
Воспалительные изменения в печеночных сосудах приводят к утолщению и разрыхлению их стенок.
В воротной вене прогрессируют нагноительные процессы, на ее слизистой образуются множественные тромбы, они имеют значительные размеры и могут закупорить собой просветы сосудов.
Без своевременного лечения воротная вена пропитывается гноем и инфекция распространяется на печень или другие внутренние органы (легкие, сердце, почки, головной мозг). Объем тромбов увеличивается, создавая угрозу жизни больным. Эти образования могут в любой момент оторваться от стенок сосудов и вызвать остановку кровообращения и сердца.
Возбудителями пилефлебита чаще всего выступают:
- кишечная, дизентерийная, синегнойная, гемофильная палочки;
- стрепто- и стафилококки;
- протей и микоплазма;
- клебсиелла или сальмонелла;
- гонококки, бледная трепонема, хламидии;
- грибки.
Клиническая картина, симптомы пилефлебита
Симптоматика пилефлебита не имеет отличительных специфических признаков, она схожа со многими острыми воспалительными заболеваниями, развивающимися в брюшном пространстве.
К общим проявлениям болезни относят:
- выраженную слабость пациентов;
- высокую лихорадку;
- озноб, потрясывание, сильную потливость;
- интоксикацию: ломоту в мышцах и костях, тошноту, головную боль;
- болевые ощущения в животе, чаще справа;
- бледность кожных покровов, на ощупь они влажные и холодные.
Реже встречаются такие симптомы, как:
- нарушения пищеварения (отсутствие аппетита, чувство переполнения желудка, отрыжка, рвота) и нормального акта дефекации (поносы, запоры);
- повышение артериального давления, учащение пульса.
Осложнения
В результате пилефлебита могут возникнуть серьезные последствия:
- воспаление печени и других внутренних органов (брюшины, желчного пузыря, поджелудочной);
- портальная гипертензия;
- абсцессы, флегмоны брюшины;
- кровотечения из желудка и кишечника;
- перитонит;
- тромбоэмболия;
- асцит;
- гангрена;
- сепсис.
Диагностика
Пациентов с данным диагнозом наблюдают гастроэнтеролог и хирург.
- С помощью опроса врачи выявляют наличие хронических заболеваний, предшествующих болезни, оперативных вмешательств или травм.
- Лабораторные анализы помогают увидеть признаки обширного воспаления и интоксикации в организме. Печеночные тесты показывают высокий уровень билирубина.
- В бактериологическом посеве крови обнаруживают большое количество возбудителя болезни.
Основным средством постановки точного диагноза являются:
- компьютерная томография;
- обзорная рентгенография;
- МРТ;
- УЗИ;
- доплерометрия печеночных вен.
- Эти методы позволяют увидеть очаги воспаления и степень выраженности патологических изменений в сосудах и близлежащих органах.
- Дифференцировать болезнь от других заболеваний со сходными признаками (невоспалительным тромбозом воротной и забрюшинных вен, абсцессом печени, холангитом, холециститом, панкреатитом, гельминтозами) может только специалист на основе целого ряда диагностических исследований.
Лечение пилефлебита
Терапия болезни заключается в уничтожении возбудителя и борьбе с тромбозом.
В качестве антибактериальных средств используются антибиотики широкого спектра действия (цефалоспорины, макролиды, пенициллины), их вводят внутривенно капельно, внутримышечно или с помощью катетера, введенного в брюшное пространство. Для разжижения крови применяют антикоагулянты: гепарин и аналоги.
Питание больных парентеральное, им предписан строгий постельный режим.
При болях назначаются анальгетики, при диспепсических расстройствах симптоматические средства (противорвотные, лекарства, нормализующие деятельность кишечника, ферменты). При нарушении функции печени применяют гепатопротекторы.
Если причиной болезни является очаг острого воспаления (аппендицит, холецистит, перитонит и др.), показано хирургическое вмешательство и его удаление.
Прогноз и профилактика
Летальность при этом заболевании остается высокой. Такие инструментальные методики, как КТ и МРТ, позволили снизить смертность больных с 90% до 40%, но главная роль в выздоровлении пациентов остается за вовремя назначенной антибактериальной терапией.
Профилактические меры для снижения риска развития пилефлебита заключаются в лечении болезней желудочно-кишечного тракта, урологических и гинекологических патологий, а также выполнении стандартов антисептики и асептики при проведении хирургических процедур и операций.
Романовская Татьяна Владимировна
Источник: http://comp-doctor.ru/jkt/pylephlebitis.php