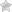Такое заболевание, как тромбофлебит, симптомы которого зависят от тяжести протекания болезни, чреват серьезными осложнениями при отсутствии адекватных методов лечения.
Тромбофлебит – это воспалительные изменения в венах, сопровождающиеся образованием тромбов в просвете сосуда и как следствие нарушением кровообращения в этой области. Подобное заболевание может затрагивать как поверхностные, так и глубоко расположенные сосуды.
На начальных стадиях развития патологии воспалительный очаг незначителен, поэтому такой этап можно еще называть флеботромбозом. Опасен тромбофлебит, симптомы которого развиваются постепенно и в самом начале довольно незначительны, своим непредсказуемым протеканием, именно поэтому стоит своевременно обращать внимание на любую настораживающую симптоматику.
Как появляется тромбофлебит
Согласно статистике этой болезни подвержены почти 10% людей со всей планеты, при этом у 5% она быстро прогрессирует и может приводить к тромбозу глубоких вен, закупорке жизненно важных сосудов и как следствие летальному исходу. Своевременная диагностика и лечение решает этот вопрос в благоприятную сторону и сохраняет больному жизнь.
Как мы уже поняли, при воспалительном поражении венозных сосудов начинают образовываться кровяные сгустки, некоторые из которых могут со временем рассасываться, а наиболее крупные отрываться и мигрировать по системе кровообращения. Воспаляться они могут в любом венозном отделе (чаще в нижних конечностях), а чтобы правильно идентифицировать клиническую картину, заболевание можно классифицировать по 3 видам протекания.
| Классификация | Виды |
| Характер воспаления |
|
| Локализация патологического процесса |
|
| Течение заболевания |
|
Симптомы и причины тромбофлебита тесно взаимосвязаны, ведь без наличия этиологии, заболевание просто напросто не возникает.
Во избежание появление патологии, необходимо обратить внимание на такие предрасполагающие факторы:
- снижение иммунитета;
- повреждение венозной стенки травматического характера;
- наличие варикозного расширения вен в анамнезе;
- частая адинамия;
- склонность к аллергическим реакциям;
- протекание хронического инфекционного или воспалительного процесса в организме;
- паралич конечностей с нарушением чувствительности в этой области;
- замедление кровотока и изменение состава крови неясного генеза;
- проведенные сложные хирургические вмешательства, в т. ч. и роды, аборты и т. д.;
- ожирение;
- прием гормональных контрацептивов;
- внутривенные вливания лекарственных препаратов;
- геморрой;
- наличие злокачественных новообразований;
- переливание крови;
- сердечно-сосудистые патологии;
- беременность и т. д.
Внимание: начало заболевания может быть спровоцировано перекрытием тромбом просвета сосуда и дальнейшим воспалением венозной стенки.
Особенно часто это бывает при сепсисе, когда тромб изначально содержит в себе инфекционный агент. Дальнейшее развитие заболевания при отсутствии лечения может складываться не лучшим образом, т. к.
растущий по току крови кровяной сгусток становится новым источником бактериальной флоры, которая разносится по всему организму.
Как протекает заболевание
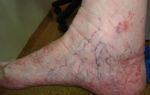
При поверхностном тромбофлебите симптомы начинаются постепенно и выражаются легким покраснением и наличием уплотнения в области пораженной вены. Как только заболевание начинает прогрессировать, покраснение распространяется дальше по ходу прохождения венозного сосуда, а само поражение выглядит как болезненный уплотненный тяж, который повторяет контуры вены.
При вовлечении в патологический процесс более мелких сосудов, воспаление может быть представлено в виде паутинки, отходящей от области поврежденной вены.
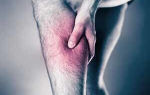
Фото поражения поверхностных вен и глубоких
Особенностью поверхностного поражения является то, что чаще всего мишенью болезни являются именно нижние конечности, причем симптомы тромбофлебита на ногах даже при тяжелых случаях поражения не всегда имеют выраженный характер.
Распознать клиническую картину можно по таким симптомам:
- в области воспаления кожа горячая, болезненная, уплотненная;
- наблюдается выраженная гиперемия с выделением венозного рисунка;
- при нарушении кровообращения может появляться цианоз (посинение);
- ощущается зуд, боль пульсирующая и жгучая;
- появляется отечность;
- постепенно появляются симптомы интоксикации (повышается температура тела до 37-38С, появляется слабость, головные боли, апатия и т. д.).
Тромбофлебит глубоких вен включает в себя схожую симптоматику, только более выраженную. Наблюдается сильная лихорадка, отечность, болевой синдром и покраснение.
При визуализации здоровой и больной стороны прослеживается четкая разница видимых изменений. К тому же больной ощущает ригидность мышечного слоя в области повреждения. Узнать больше о клинической картине можно из видео в этой статье.
Симптомы гнойного тромбофлебита
Появление гнойного тромбофлебита может наблюдаться как в поверхностных, так и в глубоких сосудах. Отличием негнойного протекания заболевания является то, что в данном случае в венозное русло попадает инфекционный агент, что приводит к гнойному поражению венозной стенки.
Такое состояние довольно опасное, которое без соответствующего лечения приводит к сепсису и смерти больного. Наиболее часто встречаемым осложнением такой патологии является эмболизации легочной артерии инфицированным тромбом и как следствие ее закупоривание и дальнейший летальный исход.
Тромбоз — опасное осложнение
Клиника гнойного тромбофлебита будет включать в себя все вышеперечисленные симптомы.
Особое внимание здесь стоит обратить на сепсис:
| Симптомы сепсиса поверхностных вен | Симптомы сепсиса глубоких вен |
Дальнейшая нарастающая отечность будет указывать на возможное вовлечение глубоких вен в патологический процесс |
Гнойный тромбофлебит глубоких вен может начинаться и без поражения поверхностных |
Чаще всего гнойный тромбофлебит встречается у пациентов с воспалением поверхностных вен на фоне получения ожогов, приема стероидных или наркотических препаратов через венозные сосуды ног.
Внимание: при появлении любых настораживающих симптомов необходимо тут же обращаться за медицинской помощью. Врач сможет оценить степень поражения венозных сосудов и определит дальнейшую лечебную тактику.
Отличие острой стадии протекания и хронической
Любое заболевание всегда начинается в острой стадии и если больным не выполнена инструкция правильного поведения, а именно обращение к врачу, спустя несколько месяцев воспалительный процесс может приобретать хроническую форму протекания. Иногда хронизация наблюдается через год, а то и больше.
В данном случае будут наблюдаться симптомы рецидивов, которые будут исчезать при ремиссии заболевания. Клиническая картина та же самая, но можно выделить и вялотекущий хронический процесс. В этом случае при надавливании на больной участок появляется боль.
Острый тромбоз венозных сосудов начинается с ярко выраженных симптомов и имеет следующие признаки:
- онемение поврежденной области или частичная потеря чувствительности;
- на участке закупоривания вены ощущается тянущая боль, чувство жара, покалывания и жжения;
- пораженная область отечная;
- может наблюдаться некротический процесс с дальнейшим образованием гангрены;
- регионарные узлы увеличены, отечные, плотные и болезненные.
Особенно опасна некротизация тканей при гнойной тромбофлебите и полном перекрытии просвета сосуда.
Исход заболевания и профилактика
Исход заболевания напрямую зависит от качества предоставляемого лечения и своевременности обращения за медицинской помощью.
Если эти моменты отсутствуют, можно ждать такие осложнения и последствия заболевания:
- повреждение венозных клапанов (это ведет к варикозному расширению вен, изменению цвета кожи, отеку, венозной обструкции);
- легочная эмболия;
- сердечный приступ, инсульт, инфаркт;
- гангрена;
- сбои в работе внутренних органов.
Именно поэтому очень важно обращать внимание на лечение, а также препараты, цена которых может варьироваться в различных пределах. В целом при поверхностном поражении исход благоприятный, риск серьезных осложнений присутствует в случае поражения глубоких вен.
Профилактика образования тромбов
Что может быть лучше не болеть вовсе?
Чтобы добиться такого эффекта, стоит присмотреться к таким профилактическим мероприятиям:
- отказ от вредных привычек;
- соблюдение правильного питания и режима дня;
- физическая активность;
- профилактика набора лишнего веса;
- регулярные профилактические осмотры у врача;
- закаливание организма;
- своевременное устранение всех воспалительных и инфекционных очагов.
Следует понимать, что симптомы тромбофлебита нижних конечностей, а также других областей в острой стадии протекания могут приобретать и хроническую форму. Нужно лишь просто подождать и потерпеть проявления основных симптомов около двух недель, а дальше навсегда завести в своей карточке запись о присутствии хронической болезни.
Не усугубляйте свое здоровье и обращайтесь к врачу вовремя. Помните, любую «болячку» проще вылечить на начальных этапах развития, чем ждать появление осложнений.
Источник: https://uFlebologa.ru/simptomatika/tromboflebit-simptomy-161
Тромбофлебит: причины, симптомы и лечение в статье флеболога Хитарьян А. Г
Над статьей доктора Хитарьян А. Г. работали литературный редактор Елена Бережная, научный редактор Сергей Федосов
Дата публикации 13 марта 2018 г.Обновлено 23 июля 2019 г.
Тромбофлебит — заболевание системы кровообращения, характеризующееся повреждением внутренних тканей стенки вены с развитием местной воспалительной реакции, сопровождающейся быстрой адгезией (слипанием) тромбоцитов в месте поражения.
Причины развития данного заболевания:
- варикозное поражение вен — по статистике у 60% пациентов с варикозной болезнью со временем развивается тромбофлебит;
- важную роль в выявлении причины тромбоза, особенно спонтанного, у молодых людей играет генетическое исследование на тромбофилию — дефицит фактора протромбинового комплекса протеина S, дефицит антикоагулянта протеина С, дефицит антитромбина III (далее — АТ III), мутация фактора свертывания V (Лейденская мутация).
- высокий уровень эстрогена — беременность;
- заместительная гормональная терапия;
- продолжительное применение пероральных контрацептивов также может стать пусковым механизмом для тромбообразования.
Существует ряд других факторов, влияющих на развитие данного заболевания:
- табакокурение;
- ассоциированная тромбоцитопения (снижение синтеза гепарина в печени);
- нарушение синтеза тромбоцитарного фактора роста в костном мозге;
- грибковые и бактериальные инфекции;
- аутоиммунный антифосфолипидный синдром;
- избыточная масса тела;
- злокачественные новообразования (особенно опухоли поджелудочной железы, легких, желудка);
- преклонный возраст пациента;
- длительная иммобилизация;
- применение некоторых лекарственных препаратов (в частности, цитостатиков);
- наличие венозных тромбоэмболических осложнений в анамнезе.
Частота развития тромбофлебита зависит от многих факторов. Есть значимое различие между возрастными категориями. Ежегодно дебют тромбофлебита регистрируется у 0,3 – 0,6 на 1000 человек в возрасте до 30 лет и у 1,2 – 1,8 на 1000 пожилых пациентов.
Различия также регистрируются по половому признаку. Так, у мужчин тромбофлебит развивается в среднем в 0,05 – 1,4 на 1000 человек. У женщин этот показатель значительно выше — от 0,31 до 2,2 на 1000 человек.
Последние исследования подтверждают значимость генетически детерминированной тромбофилии в развитии тромбофлебита, особенно у пациентов без предшествующей травматизации сосудистой стенки.
Тромбофилия — это патология, которой свойственна предрасположенность к формированию сосудистых тромбозов разной локализации, склонных к рецидиву. Причина данного заболевания заключается в наличии дефекта свертывающей системы крови, а также генетической или приобретенной патологии клеток крови.
Клиническими проявлениями тромбофилии являются множественные тромбозы самой различной локализации, которые сопровождаются проявлением отеков и болью в ногах, синюшностью кожных покровов и лёгочной эмболией.
Неоднократно встречающиеся рецидивирующие тромбозы в анамнезе больного могут говорить о наличии тромбофилии, которую можно подтвердить, проведя лабораторные исследования. Выбор дальнейшей терапии тромбофилии напрямую зависит от ее вида. Обычно используют тромболитики, антикоагулянты и дезагреганты.
Лейденскую мутацию обнаруживают у 23% пациентов. Значимыми являются также мутации протромбина, АТ III, кофактора гепарина, системы протеинов С и S.
По локализации возникновения тромбофлебита также имеется большой разброс частоты встречаемости.
В 65 – 80% случаев поражается система большой подкожной вены, в 10 – 20% случаев встречается система малой подкожной вены, тогда как билатеральный вариант тромбофлебита встречается лишь в 5 – 10% случаев.
Одним из наиболее значимых факторов развития тромбофлебита является наличие варикозной болезни. До 62% пациентов с тромбофлебитом имеют данную патологию. Посттравматические тромбофлебиты развиваются после внутривенного введения различных лекарственных препаратов, а также в случае катетеризации вены.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
- Место локализации, распространенность и сроки развития патологического процесса, а также этиологический фактор являются причинами, обуславливающими клинические проявления тромбофлебита.
- При развитии тромбофлебита на фоне варикозной болезни чаще поражаются поверхностные вены нижних конечностей, особенно ствол и притоки большой подкожной вены.
При поражении сосудов нижних конечностей происходит образование плотных тяжей багрового цвета в проекции пораженных сосудов, в симптоматику которого входит ярко выраженная гиперемия и произвольная болезненность или же болезненность при пальпации.
При ярко выраженном воспалении поверхностных вен на прилегающих кожных покровах проявляются такие симптомы, как покраснение, болезненность, повышение температуры и отек. Тромбофлебит может распространяться на систему глубоких вен.
Наиболее опасной локализацией для развития данного осложнения служит первичное расположение патологического процесса вблизи от сафено-бедренного и сафено-подколенного соустий, а также перфорантных вен подколенной области.
Важно отметить, что глубокие венозные стволы и многочисленные коллатерали являются главными причинами слабо выраженной симптоматики тромбофлебита глубоких вен голени.
При опускании ног вниз в икроножных мышцах появляется боль распирающего характера. Также данной патологии присуще развитие отеков дистальных отделов конечности, постепенно распространяющихся выше по ноге.
Возможно даже расширение сети поверхностных вен голени, бедра и передней брюшной стенки.
Бедренно-подколенный венозный сегмент будет проявляться более выраженно по причине наличия тяжелых отклонений в работе системы оттока и сложности протекания процесса компенсации кровотока.
Острый тромбофлебит несет наибольшую угрозу, поскольку может вызвать серьезные нарушения кровоснабжения конечности и тромбоэмболические осложнения, опасные для жизни. Так, у больных образуется напряженный отек конечности с характерными острыми болями.
В дальнейшем этот отек может локализоваться в пахово-мошоночной области, в области ягодиц и передней брюшной стенке. Симптоматика тромбозов нижней полой вены выражается интенсивностью отека нижней половины туловища и обеих нижних конечностей.
Также характерными признаками данного вида тромбоза являются расширение вен передней брюшной стенки и тромбозы печеночных и почечных вен, в конечном итоге определяющие клинику и ее исходы.
Для вены верхней конечности характерен посттравматический тромбофлебит, который возникает в результате внутривенных инъекций, а также катетеризации вены, повреждающих эндотелий.
Наиболее типичным является поражение в области локтевой ямки. Клинически проявляется болью, уплотнением, покраснением и отеком по ходу пораженной вены.
Распространение на глубокую венозную систему и систему легочной артерии практически никогда не происходит.
Тромбофлебит после эндоваскулярного лечения варикозной болезни встречается редко, всего в 0,1 – 1,2% всех случаев осложнений этого метода лечения. Наибольшая частота характерна для склеротерапии. Профилактика данного осложнения достигается немедленной мобилизацией пациента после манипуляции и использованием низкомолекулярных гепаринов в профилактических дозах.
Тромбообразование — это приспособительная реакция организма, в ходе которой происходит выработка факторов свертывания крови, направленных на образование тромба и остановку кровотечения.
При повреждении или нарушении внутренней стенки сосуда развивается местная воспалительная реакция. В зоне повреждения прикрепляется лейкоцитарный, а затем тромбоцитарный сгусток, что усиливает воспалительную реакцию и часто приводит к тромбозу просвета сосуда.
Тромбофлебит ассоциирован с компонентами так называемой «триады Вирхова»:
- повреждение интимы сосудов, обусловленное травмой или воспалением;
- изменение свертываемости;
- снижение скорости венозного кровотока — проявляется вследствие варикозного расширения вен, ожирения, снижения физической активности, иммобилизации и т. д.
Отсюда следует, что к нарушению динамического равновесия системы гемостаза приводит патологическое изменение эндотелия вен, которое является ведущим пусковым механизмом формирования тромбофлебита.
В последнее время международным консенсусом принято равенство между терминами «острый тромбофлебит» и «тромбоз поверхностных вен», обуславливающее общность патогенетических механизмов, осложнений и тактики лечения.
Осложнения тромбофлебита могут нести угрозы для жизни! Опасность распространение тромба с поверхностных вен на глубокие и миграции тромботических масс в мелкие ветви легочной артерии с последующим развитием тромбоэмболии легочной артерии (далее — ТЭЛА). В основном в качестве источника тромбообразования при ТЭЛА выступают вены нижних конечностей.
В некоторых случаях источниками являются вены верхних конечностей и правые отделы сердца.
Риску появления заболевания подлежат беременные и женщины, которые в определенный период времени длительно принимали пероральные контрацептивы, а также пациенты, имеющие тромбофилию.
Есть вероятность распространения процесса на вены таза и брюшной полости с последующим возникновением ишемии пораженной конечности и возможных септических осложнений.
При подозрении на развитие тромбоэмболии ветвей легочной артерии показана спиральная компьютерная томография (СКТ) органов грудной клетки, которая помогает выявить даже самые незначительные изменения в исследуемой зоне.
Ангиопульмонография — методика, которая позволяет исследовать ветви легочной артерии после введения контрастного вещества. Обязательным является выполнение УЗИ при неясной клинической картине, подозрении на наличие тромбофлебита глубоких вен, беременным женщинам, при локализации тромбофлебита на бедре или верхней трети задней поверхности голени.
Ультразвуковая диагностика выполняется в сочетании с допплерографией, что позволяет определить скоростные характеристики потока.
Важным в диагностике тромбофлебита является определение носительства генетических полиморфизмов в системе генов свертывания, наиболее значимыми являются мутации протеина S, дефицит антикоагулянта протеина С, дефицит АТ III, мутация фактора свертывания V (Лейденская мутация). Обследование начинают с осмотра, пальпации и выполнения диагностических проб.
Производят забор крови для лабораторной диагностики (коагулограмма). Данное исследование позволяет выявить нарушения показателей свертывающей системы. Определяется уровень Д-димера крови, этот показатель указывает на тромбообразование в организме человека. Необходимо помнить, что уровень Д-димера не является критерием тяжести процесса.
Тромбофлебит — это заболевание, которое может угрожать жизни пациента и в связи с этим требует незамедлительного лечения.
Лечебные и профилактические мероприятия при тромбофлебите носят комплексный характер и могут быть консервативными и хирургическими. Основными задачами является максимальное устранение факторов риска, уменьшение и облегчение местных симптомов, профилактика распространения тромбофлебита на сеть глубоких вен и профилактика венозных тромбоэмболических осложнений.
Оперативное лечение
Не так давно золотым стандартом лечения восходящего тромбофлебита являлась кроссэктомия (операция Троянова-Тренделенбурга), однако результаты практики показали, что данный метод оперативного вмешательства является наиболее травматичным и жизнеугрожающим для пациентов.
Согласно последним пересмотренным клиническим рекомендациям, эндовенозная лазерная коагуляция (ЭВЛК) является малотравматичной и безопасной методикой при восходящем тромбофлебите. Таким методом можно оперировать любую категорию больных. Как правило, оперативное вмешательство проводится под местной тумесцентной анестезией.
При выходе процесса за пределы сафено-феморального или сафено-поплитеального соустья производится тромбэктомия из магистральных вен. Оперативное вмешательство может быть осуществлено при помощи регионарной анестезии или интубационного эндотрахеального наркоза.
Предпочтение методу тромбэктомии зависит от уровня расположения проксимальной части тромба.
При тромбозе перфоранта выполняется тромбэктомия из перфорантной вены. При эмболоопасном тромбозе бедренно-подколенного сегмента показана перевязка поверхностной бедренной вены (ПБВ).
- При эмболоопасном илио-кавальном тромбозе выполняется пликация нижней полой вены.
- На рисунке изображена имплантация кава-фильтра в нижнюю полую вену, показанием для которой является эмболоопасный илио-кавальный тромбоз.
Консервативное лечение
На сегодняшний день при имеющихся показаниях самым эффективным методом будет являться проведение антикоагулянтой терапии. В медицинской практике принято различать антикоагулянты прямого действия, способствующие снижению активности тромбина в крови, и антикоагулянты непрямого действия, препятствующие образованию протромбина в печени.
Низкомолекулярные гепарины относятся к группе антикоагулянтов прямого действия. В их число входят такие лекарственные препараты, как Эноксапарин натрия (Анфибра, Клексан, Гемапаксан, Ловенокс), Дальтепарин (Фрагмина) или Тинзапарин, которые необходимо вводить подкожно 1-2 раза в течение суток.
Использование низкомолекулярных гепаринов в результате дает максимальную эффективность и минимальное проявление побочных действий. Антикоагулянтами непрямого действия являются производные Варфарина, требующие особой осторожности и высокой степени лабораторного контроля (МНО).
В настоящее время наибольший интерес представляют лекарственные препараты, которые не требуют лабораторного контроля МНО и с меньшими рисками осложнений, например, такие как Ксарелто (Ривароксабан) или Прадакса.
Кроме того, пациенту назначается длительное ношение компрессионного трикотажа и вспомогательной фармакотерапии, флеботонизирующие препараты (Детралекс; Венарус; Флебодиа 600) и т. д. Целесообразно также назначение нестероидных противовоспалительных препаратов и местное лечение.
В раннем периоде после перенесенного тромбоза (не позднее 72 ч.) в некоторых случаях для восстановления проходимости сосуда используют препараты, которые растворяют тромб (тромболитики).
Немаловажным является ношение компрессионного трикотажа. Компрессионный трикотаж является медицинским изделием и подбирается индивидуально для каждого пациента. Он назначается перед оперативными вмешательствами пациентам, страдающим варикозной болезнью, при ожирении, беременным женщинам, при длительных перелетах, переездах и т. д.
Перемежающаяся пневмокомпрессия — физиотерапевтический метод массажного воздействия на ткани при помощи специальных многокамерных манжет с разным рабочим давлением. Данная методика обладает отличными лимфодренажными свойствами, способствует снижению отечности.
Электромиостимуляция при помощи прибора VENOPLUS — данная запатентованная методика заключается в том, что электромиостимуляция приводит к сокращению мышц и активизации работы мышечно-венозной помпы.
- Савельев В.С., Флебология. М.: Медицина. 2001 г.
- Российские клинические рекомендации по диагностике, лечению и профилактике венозных тромбоэмболических осложнений. Флебология, 2010 г., №1
- Макацария А.Д., Воробьев А.В., Проблемы тромбофилии и тромбозов у онкологических больных. Журнал «Эффективная фармакотерапия. Онкология, гематология и радиология», 2008 г., №1
- Панченко Е., Профилактика и лечение венозных тромбозов в клинике внутренней болезней, журнал «Врач», №2, 2000 г.
- Савельев В.С., Думпе Э.П., Яблоков Е.Г. Болезни магистральных вен. Москва, 1972 г.
- Гивировская Н. Е, Михальский. В. В. Тромбозы и тромбофлебиты вен нижних конечностей: этиология, диагностика и лечение. Русский медицинский журнал. 2009 г. — Т. 17. — № 25
- Золкин В. Н., Тищенко И. С. Антикоагулянтная терапия в лечении острых тромбозов глубоких и поверхностных вен нижних конечностей. Журнал «Трудный пациент». 2007 г. № 15−16
- Кириенко А. И., Матюшенко А. А., Андрияшкин В. В. Острый тромбофлебит. М.: Литера, 2006 г.
- Кияшко В. А. Тромбофлебиты поверхностных вен: диагностика и лечение. Русский медицинский журнал. 2004 г. № 12
- Котельников А. С. и др. Новые тенденции в флебологии. Журнал «Ангиология и сосудистая хирургия». 2003. № 3
- Шевченко Ю. Л., Стойко Ю. М., Лыткина М. И. Основы клинической флебологии. М.: Медицина, 2005 г.
- Богачев В.Ю., Болдин Б.В. Тромбофлебит (ТПВ): современные стандарты диагностики и лечения. Журнал «Амбулаторная хирургия/Стационарозамещающие технологии». 2016 г.
Источник: https://ProBolezny.ru/tromboflebit/
Гнойный тромбофлебит
Гнойный тромбофлебит – это микробное воспаление венозной стенки, ассоциированное с тромбозом, бактериемией и другими опасными осложнениями. Локальные симптомы представлены покраснением, отеком, болью, выделением гноя; системные нарушения проявляются лихорадкой, ухудшением общего состояния. В диагностической программе важное место отводится посеву крови и других биологических жидкостей, инструментальной визуализации (КТ, МРТ сосудов и мягких тканей, дуплексному сканированию вен). Показано комплексное лечение, сочетающее консервативные медикаментозные и инвазивные методики.
Гнойный (септический) тромбофлебит характерен для 1,1% стационарных пациентов с центральными венозными катетерами. При ожогах риск его развития еще выше – от 4 до 8%. Встречаются и более редкие состояния – распространенность синдрома Лемьера составляет всего 0,8 случаев на 1 млн. населения в год.
В периоде новорожденности гнойное воспаление, связанное с интравенозной катетеризацией, составляет треть всех внутрибольничных инфекций. Риск такого осложнения увеличивается и у людей старше 50 лет.
Исключением являются септические флебиты тазовых и яремных вен, более характерные для женщин репродуктивного возраста и молодых людей.
Гнойный тромбофлебит
Непосредственным этиологическим агентом гнойного тромбофлебита является микробная флора (сапрофитная или патогенная), инициирующая инфекционно-воспалительные изменения в венозной стенке.
Наиболее частыми возбудителями признаны золотистый стафилококк, энтеробактерии, кандиды. Реже патология ассоциирована с бактероидами, стрептококками, фузобактериями.
В сосудистую стенку микробы проникают при ее локальном повреждении, что происходит в следующих ситуациях:
- Сосудистая катетеризация и венепункция. Длительное присутствие периферического или центрального венозного катетера – ведущая причина патологии. Риск инфицирования существенно повышают частые венепункции, проводимые в нестерильных условиях, в том числе для введения инъекционных наркотиков. Повреждение эндотелия усугубляется механическим и химическим раздражением.
- Патология брюшной полости и малого таза. Гнойное поражение висцеральных сосудов наблюдается при абдоминальных инфекциях (аппендиците, дивертикулите, абсцессе печени). Тромбофлебит может являться следствием септического аборта, эндометрита, возникть после родов и хирургических вмешательств. Эти состояния сопровождаются тканевой миграцией бактерий, воспалением сосудистой стенки, токсин-индуцированным тромбозом.
- Инфекции головы и шеи. Возникновение флебита внутренней яремной вены опосредовано паратонзиллярными или парафарингеальными абсцессами, осложняющими течение ангины, фарингита, одонтогенных заболеваний. Синусы твердой мозговой оболочки вовлекаются при гнойном воспалении придаточных пазух носа, периорбитальной области, среднего уха.
- Ожоги и травмы. Вероятность инфекционного воспаления высока при ожогах, что обусловлено массивной бактериальной инвазией, гипералиментацией, назначением антибиотиков широкого спектра действия. Ушибы и переломы часто ведут к образованию межмышечных гематом, которые в дальнейшем склонны нагнаиваться, вызывая повреждение стенки прилегающего сосуда с дальнейшей микробной инвазией.
Частота возникновения гнойного тромбофлебита периферического русла повышается на фоне стероидной терапии и употребления внутривенных наркотиков.
Риск патологии увеличивается у пожилых людей, что связано со снижением иммунологической функции – возрастным или опосредованным сопутствующими заболеваниями.
Формированию тромбов способствуют состояния с синдромом гиперкоагуляции (тромбофилии, злокачественные опухоли, аутоиммунная патология).
Патогенез гнойного тромбофлебита изучен недостаточно.
При катетер-ассоциированном процессе заражение может происходить при миграции микробов с поверхности кожи между стенкой катетера и периваскулярной тканью, загрязнении жидкости для внутривенного вливания или центральной части устройства, гематогенном распространении из другого очага инфекции. Относительный вклад каждого механизма неизвестен, хотя наиболее важным путем проникновения считают движение патогенов вниз по наружной поверхности канюли.
Несмотря на различия в первичном источнике инфекции и локализации воспаления, происходящие изменения могут быть объяснены общими патофизиологическими механизмами, объединенными в триаду Вирхова (эндотелиальное повреждение, стаз, гиперкоагуляция).
Локальный инфекционный процесс вызывает миграцию микробного агента в венозную систему по межтканевым промежуткам, сквозь клетчаточные пространства.
После проникновения патогена в кровоток происходит прямое повреждение эндотелиоцитов токсинами и провоспалительными медиаторами, высвобождающимися в результате активации лейкоцитов.
Некоторым бактериям (фузобактериям, золотистому стафилококку) свойственно вырабатывать термолабильный экзотоксин лейкоцидин, который ускоряет образование кровяного сгустка.
Его тромбогенные эффекты опосредованы косвенными воспалительными механизмами, включая образование активных форм кислорода, высвобождение вторичных медиаторов из погибших гранулоцитов, что провоцирует интенсивную эндотелиальную дисфункцию.
Золотистый стафилококк продуцирует коагулазу, которая специфически взаимодействует с фибриногеном, вызывая состояние гиперкоагуляции.
Матрица фибрина и тромбоцитов служит идеальной почвой для дальнейшего размножения микробных тел с тенденцией к отдаленному метастазированию, образованию септических очагов.
В зависимости от степени локального воспаления отек может привести к венозной компрессии, способствуя застою крови.
При беременности патологические изменения дополняются физиологической гиперкоагуляцией, сжатием сосудов увеличенной маткой, расслаблением их стенки под влиянием гормональных сдвигов.
Общепринятая клиническая классификация заболевания отсутствует. Гнойный тромбофлебит систематизируют по принципу локализации патологического процесса, в соответствии с чем различают следующие формы:
- Поверхностный. Характеризуется вовлечением периферической венозной сети. Поражение поверхностных сегментов наиболее распространено в клинической флебологии.
- Глубокий (в т. ч. тазовый). Сопровождается воспалительно-тромботическими изменениями в магистральных венах (верхней и нижней полых, внутренней яремной, илеофеморальном сегменте), висцеральных притоках (маточных, яичниковых).
- Кавернозных синусов. Септический тромбоз венозных дуральных синусов является серьезным и потенциально опасным вариантом флебопатологии.
- Пилефлебит. Представляет собой гнойно-воспалительный процесс в портальной системе. Исходя из распространения, он бывает стволовым, радикулярным, терминальным.
По этиологии все тромбофлебиты можно условно разделить на катетер-ассоциированные и не связанные с внутрисосудистым доступом. Септический тромбофлебит внутренней югулярной вены, в свою очередь, входит в структуру синдрома Лемьера.
Периферическую форму патологии следует подозревать у пациентов с бактериемией, сохраняющейся спустя 72 часа от начала антимикробной терапии, особенно при установке катетера. Средняя продолжительность предшествующей венозной канюляции составляет около 5 суток, латентный интервал от удаления внутрисосудистой системы до развития симптомов варьируется от 2 до 10 дней.
У большинства пациентов возникает лихорадка, но чаще без озноба. Сначала в области входных ворот инфекции отмечают гиперемию, отечность, болезненность, ощущение плотного тяжа по ходу вены при пальпации.
Позже ткани размягчаются, у некоторых больных наблюдается самопроизвольный отток гноя, увеличиваются регионарные лимфоузлы.
Но локальные признаки воспаления присутствуют лишь в трети случаев, что создает явные диагностические трудности.
Поражение глубоких сосудов часто протекает клинически скрыто. Иногда в месте введения центрального катетера присутствуют покраснение, нагноение, явления целлюлита. Если кровоток по глубокому руслу затруднен, то могут возникнуть боли в конечностях и отек.
Гнойное воспаление магистральных сосудов сопровождается системными симптомами (лихорадкой, слабостью, гипотонией). Неспецифические признаки тазового и портального флеботромбоза включают лихорадку, абдоминальные боли, рвоту. Пилефлебит может сопровождаться гепатомегалией и желтухой.
У лиц с патологией яичниковых сосудов обнаруживают болезненность при смещении шейки матки, гнойные выделения из цервикального канала.
Югулярным флеботромбозом с явлениями бактериемии (синдромом Лемьера) поражаются ранее здоровые молодые люди. Интервал между предшествующей орофарингеальной инфекцией и началом септического воспаления обычно составляет менее недели.
Поднимается температура с ознобом (свыше 39°C), ухудшается общее состояние, возникают симптомы дыхательной недостаточности. Во многих случаях отмечается локальная боль в шее или горле.
Над яремной веной, углом челюсти, вдоль грудино-ключично-сосцевидной мышцы видна односторонняя припухлость или уплотнение с зоной размягчения.
Наиболее частым осложнением гнойного тромбофлебита становится бактериемия с септикопиемией, которую обнаруживают у 84% пациентов. Более половины случаев сопровождаются признаками легочной эмболии с вторичной инфаркт-пневмонией, гипоксемией и гемодинамической нестабильностью.
При синдроме Лемьера распространенность септической ТЭЛА достигает 97%. Метастатические очаги включают инфекционный эндокардит, остеомиелит, артриты.
Поверхностное воспаление может распространяться на глубокое русло, у детей осложняется субпериостальными абсцессами расположенных рядом длинных трубчатых костей.
Раннее распознавание гнойного тромбофлебита имеет жизненно важное значение для предотвращения осложнений и летального исхода, но клиническая диагностика в силу скрытого течения некоторых форм может запаздывать. В таких условиях, кроме консультации хирурга-флеболога, исключительную роль играют дополнительные исследования:
- Бактериологический анализ материала. У всех лихорадящих пациентов с подозрением на септический тромбофлебит должна исследоваться кровь на стерильность. В случаях катетер-ассоциированного процесса сравнивают культуры из периферических и центральных участков. Проводят посев гноя, слизи из глотки и канала шейки матки, спинномозговой жидкости.
- Ультрасонография сосудов и паравазальных тканей. УЗДС вен выявляет эхопозитивные тромботические массы. Хорошо визуализирует яремную вену, перипортальные коллатерали, чем становится полезной при пилефлебите, синдроме Лемьера. Но при диагностике тазовых и дуральных процессов сонография малоинформативна.
- КТ с контрастированием. Является предпочтительным методом визуализации септического тромбоза. КТ-флебография определяет дефект наполнения в просвете сосуда, состояние венозной стенки. Исследование окружающих тканей дает возможность выявить первичный очаг. Особенно информативна КТ при поражении тазовых, воротной, внутренней яремной вен.
- Магнитно-резонансная томография. Может использоваться для выявления большинства септических тромбофлебитов при недоступности КТ. Интраабдоминальное поражение визуализирует по наличию внутривенных включений, снижению интенсивности сигнала кровотока, утолщению стенки сосуда. МРТ вен головного мозга является наиболее чувствительным и информативным методом оценки состояния дуральных синусов.
Случаи периферического флебита следует отличать от целлюлита, тромбоза глубоких вен. Поражение тазовых и воротной вен дифференцируют с любыми формами интраабдоминальной и акушерской инфекции. Синдром Лемьера требует исключения абсцессов мягких тканей, воспаление дуральных синусов – менингита, инсультов.
Лечебная тактика определяется характером первичного очага, микробиологическим спектром, локализацией септического процесса, особенностями конкретного пациента. Периферический венозный катетер при первых признаках флебита удаляют, а центральный, наоборот, оставляют в сосуде для предупреждения эмболизации. Дальнейшее лечение осуществляется по двум направлениям:
- Консервативная терапия. Определяющим аспектом лечения становится применение антибиотиков – сначала эмпирически, затем с учетом чувствительности возбудителя. При грибковой инфекции используют фунгицидные средства, поражение центральных вен требует антикоагулянтной терапии, системного тромболизиса.
- Инвазивные вмешательства. При неэффективности консервативной терапии необходима резекция поверхностных вен с притоками или тромбэктомия из глубоких сегментов. Абсцессы мягких тканей и глоточных пространств вскрывают, активно дренируют. Югулярный флеботромбоз можно лечить катетер-управляемым тромболизисом.
Многие аспекты лечения все еще остаются дискутабельными. Но общая стратегия остается неизменной – ликвидация инфекционного очага, системная антибиотикотерапия, рассмотрение целесообразности хирургического вмешательства и приема антикоагулянтов.
Учитывая вероятность жизнеугрожающих осложнений, отсутствие своевременной терапии гнойного тромбофлебита ассоциируется с высокой смертностью, что делает прогноз крайне неблагоприятным.
При септическом воспалении дуральных синусов даже адекватная коррекция не уберегает от стойкой утраты трудоспособности.
Поэтому большое значение отводится профилактическим мероприятиям: соблюдению техники постановки и правил ухода за внутривенными катетерами, активному лечению первичной гнойно-воспалительной патологии.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_phlebology/septic-thrombophlebitis
Смертельная угроза, которая приходит из пустяка — гнойный тромбофлебит
Септическое воспаление вен (гнойный тромбофлебит) характеризуется тремя процессами: венозным тромбозом (образованием кровяного сгустка), воспалением сосудистой стенки, бактериемией (присутствием в крови микроорганизмов). Клинические проявления весьма вариабельны.
Чаще всего появление на ногах локального, болезненного затвердения поверхностных вен с признаками воспаления рядом расположенных тканей достаточно быстро разрешается с помощью минимального медицинского вмешательства. Реже тромбофлебит нижних конечностей манифестирует как тяжелая системная инфекция (сепсис), которая с трудом поддается агрессивному лечению (оперативному вмешательству и интенсивной терапии).
Что такое септический тромбофлебит
Под этим названием врачи подразумевают несколько клинических состояний, в основе которых лежит один и тот же патофизиологический процесс, а именно попадание в венозное русло инфекции, что приводит к септическому (гнойному) поражению сосудистой стенки, формированию пристеночных сгустков крови. После чего, «инфицированные» фрагменты тромба отрываются и разносятся по всему организму.
Острый септический тромбофлебит
В зависимости от того, на каком участке венозного русла произошли тромбоз и гнойное воспаление, существуют определенные клинические проявления.
Септическое воспаление периферических вен может возникать спонтанно, без видимых причин, но чаще это случается в результате повреждения кожных покровов.
Например, простые медицинские процедуры, такие как венепункция, могут служить причиной попадания микроорганизмов на стенку сосуда.
Чтобы врач поставил диагноз «септический тромбофлебит», ему необходимо две вещи — обнаружить в крови микроорганизмы и рентгенологически подтвердить наличие тромба.
Проявление патологии на ногах
Гнойный тромбофлебит нижних конечностей — серьезная патология, которая, без надлежащего лечения, может привести к сепсису и смерти.
Наиболее часто встречаемое осложнение — эмболизация инфицированным фрагментом тромба отдаленных участков тела.
Как правило, это случается с легкими, когда попавший туда «гнойный» тромб закупоривает легочную артерию, вызывая нарушение кровообращения в этом органе и септическое состояние, что довольно часто заканчивается фатально.
Чаще всего легочная тромбоэлизация наблюдается среди пациентов, у которых гнойное воспаление поверхностных вен появилось на фоне ожоговой болезни, применения стероидных препаратов или введения наркотических средств через вены ног.
Причины возникновения
Гнойный тромбофлебит может развиться как в поверхностных венах, находящихся сразу под кожей, так и в глубоких, проходящих внутри мышцы.
Флебит (воспаление вен) может развиться спонтанно, без видимых причин, но чаще всего он ассоциируется с локальным повреждением кожи, например, в результате простейших медицинских манипуляций — пункции вены, флеботомии.
На ногах это чаще всего наблюдается у наркоманов, которые используют поверхностные сосуды нижних конечностей для введения запрещенных препаратов.
К факторам риска септического тромбофлебита на ногах, то есть ситуации, которая способствует его появлению, чаще всего относят:
- 6 месяцев после родов;
- рожистое воспаление нижних конечностей;
- абсцессы и флегмоны;
- хирургические вмешательства (ампутация, удаление варикозно-расширенных вен);
- тяжело протекающие инфекционные заболевания (сыпного тифа, осложненный грипп);
- ожоговая болезнь;
- туберкулез костей;
- септикопиемии (бактерии в крови).
Рекомендуем прочитать о тромбозе и тромбофлебите. Вы узнаете о разнице между понятиями тромбоз и тромбофлебит, причинах и факторах риска данных патологий, диагностике и лечении. А здесь подробнее о тромбофлебите после операции.
Клинические проявления
Появлению поверхностного септического флебита на ногах обычно предшествует травматизация кожного покрова, например, это встречается при следующих ситуациях:
- установка внутривенного катетера (при некоторых медицинских процедурах катализируют сосуды ног),
- колотая или резаная рана,
- укус насекомого,
- внутривенная инъекция.
Флебит поверхностных вен без видимого нагноения называют еще простым тромбофлебитом. Его течение, как правило, доброкачественное, но если болезнь запустить, то это может закончиться серьезными осложнениями и даже смертью.
Болезненность и покраснение в области травмы указывает на начало инфекционного процесса. В дальнейшем возникновение эритемы, отечности, боли по ходу сосуда говорит, что воспаление перекинулось на стенку вены. При простом тромбофлебите наблюдаются все вышеперечисленные симптомы, гнойное воспаление при тромбофлебите сопровождается лихорадкой.
Сепсис подкожных вен начинается остро и, как правило, сопровождается подъемом температуры, общим недомоганием. Появляется боль по ходу сосудов, которая усиливается при движении.
Кожа над пораженной веной становится чувствительной, отечной, блестящей, теплой на ощупь. Если имеется варикоз, то можно прощупать болезненные «шнуроподобные» уплотнения.
Дальнейшее нарастание отека указывает на вероятность вовлечения в воспалительный процесс глубоких вен.
Септический флебит глубоких вен ног может появиться без предшествующего поверхностного. У пациента возникает озноб, лихорадка резкая боль в конечности, которая может усиливаться при кашле, малейшем движении. Нога становится отечной, кожные покровы бледнеют, появляется синюшно-мраморный оттенок.
Симптомы, при которых следует немедленно обращаться к врачу
Постановка диагноза
Помимо присутствия местной и общей симптоматики, которая сопровождает септическое воспаление при тромбофлебите, в постановке диагноза необходимо
Бактериологическое исследование гноя
обнаружение бактерий. Для этого берется гнойный материал из раны, кровь аспирируется из самой пораженной вены или из любой другой. После чего полученные образцы отправляют на микробиологическое исследование, которое предусматривает не только выявление самого возбудителя инфекции, но, и определение его чувствительности к антибиотикам.
Диагностика поверхностного тромбофлебита, как правило, не вызывает затруднений. При подозрении на поражение глубоких вен обычно выполняется ультразвуковое исследование венозной системы (дуплекс сонография).
Реже используются магнитно-резонансная венография или компьютер-томографическая. Хотя эти методики считаются высоко-информативными, их дороговизна не позволяет широко использовать в клинической практике.
Принципы терапии
Как лечиться гнойный тромбофлебит? Прежде всего начинают с устранения первичного очага инфекции и внутривенного введения антибиотиков, применение антикоагулянтов, а также иногда используется хирургическое вмешательство.
| Методы лечения | Краткое описание |
| Антибактериальная терапия | В начале их назначают эмпирически, что подразумевает использование антибиотиков широкого спектра действия, с обязательной активностью в отношении стафилококков, энтеробактерий. Например, ванкомицин (30 мг/кг 2 раза в день, суточная доза должна не превышать 2 г.) плюс цефтриаксон (1 г. ежедневное внутривенное введение). После определения возбудителя инфекции проводят целенаправленную терапию — подбирают антибиотик, к которому чувствительна бактерия |
| Хирургия | Как правило, к оперативному лечению прибегают при подтвержденном сепсисе или когда антибиотикотерапия не приносит ожидаемого результата. Хирургическое вмешательство предусматривает дренирование гнойных очагов, иссечение пораженной вены и всех ее притоков. Довольно часто оперативное лечение необходимо, когда тромбофлебит возник при ожогах |
| Антикоагулянты | Обычно эти препараты при поверхностном тромбофлебите не применяются, их назначение целесообразно при поражении глубоких вен нижних конечностей или в случае появления осложнений, например, тромбоэмболии легочной артерии |
Довольно часто гнойный тромбофлебит нижних конечностей является осложнением какого-либо гнойно-воспалительного процесса в тканях на ногах. Если своевременно не предпринять лечебные мероприятия, даже «банальный» порез кожи, укус насекомого могут служить причиной появления этой серьезной патологии сосудов, которое требует длительного и дорогостоящего лечения.
Источник: http://CardioBook.ru/gnojnyj-tromboflebit/
Гнойный тромбофлебит: причины заболевания, основные симптомы, лечение и профилактика
Представляет собой инфекционно-воспалительное поражение венозной стенки, ассоциированное с тромбозом, бактериемией и другими опасными осложнениями.
Причины
В большинстве случаев этиологическим агентом гнойного тромбофлебита является патогенная флора, вызывающая инфекционно-воспалительные процессы в венозной стенке.
Самыми распространенными возбудителями заболевания являются золотистый стафилококк, энтеробактерии и кандиды. Реже заболевание ассоциировано с бактероидами, стрептококками, фузобактериями.
В сосудистую стенку патогенная флора проникают при ее локальном повреждении, что происходит в самых разных ситуациях.
Иногда заболевание развивается в результате катетеризации или венепункции. Продолжительное присутствие периферического или центрального венозного катетера является основной причиной развития заболевания.
Вероятность развития инфекционного процесса значительно повышается при частых венепункциях, проводимых в нестерильных условиях, в том числе при введении инъекционных наркотиков.
Повреждение эндотелия может вызываться механическими и химическими раздражителями.
Заболевания брюшной полости и органов малого таза также могут вызвать гнойные поражения висцеральных сосудов. Патологический процесс возникает при абдоминальных инфекциях, таких как аппендицит, дивертикулиты и абсцессе печени. Тромбофлебит может развиваться вследствие септического аборта, эндометрита или возникать после родов и оперативного вмешательства.
В редких случаях инфекционные поражения головы и шеи могут вызывать развитие флебита внутренней яремной вены, сопровождающегося паратонзиллярными или парафарингеальными абсцессами, осложняющими течение ангины, фарингита, одонтогенных заболеваний.
Довольно часто причиной патологических процессов являются ожоги и травмы. Риск инфекционного воспаления значительно увеличивается при ожогах, обусловленных массивной бактериальной инвазией.
Ушибы и переломы, приводящие к формированию межмышечных гематом, которые в дальнейшем предрасположены к нагноению, также могут вызывать повреждение стенки прилегающего сосуда с дальнейшим микробным обсеминением.
Риск развития этого типа тромбофлебита периферического русла увеличивается на фоне стероидной терапии или использования внутривенных наркотических средств.
Вероятность возникновения патологического процесса значительно повышается у пожилых людей, что связано со снижением защитных сил организма или наличием у пациента сопутствующих заболеваний.
Возникновению тромбов способствуют состояния, сопровождающиеся развитием синдрома гиперкоагуляции.
Симптомы
Периферическую форму заболевания можно заподозрить у пациентов с бактериемией, которая сохраняется спустя 72 часа от начала антимикробной терапии, особенно при установке катетера. Средняя продолжительность предшествующей венозной канюляции равняется 5 суткам, при этом латентный интервал от удаления внутрисосудистой системы до развития симптомов может варьироваться от 2 до 10 дней.
Дебют заболевания происходит с возникновения лихорадки, гипертермии в области поражения, возникновения местной отечности, болезненности, ощущения плотного тяжа по ходу вены при пальпации. По мере прогрессирования заболевания ткани размягчаются, у некоторых больных наблюдается самопроизвольный отток гноя и увеличение регионарных лимфоузлов.
Поражение глубоких сосудов может в течение длительного времени никак не проявлять себя. Иногда в месте введения центрального катетера присутствуют покраснение, нагноение, явления целлюлита. При затруднении кровотока по глубокому руслу могут возникнуть боли в конечностях и отек. Гнойное воспаление магистральных сосудов сопровождается развитием системных симптомов.
Диагностика
Раннее распознавание гнойного тромбофлебита считается особенно важным, однако своевременная постановка диагноза возможна не во всех случаях вследствие скрытого течения.
Для подтверждения диагноза больному может потребоваться назначение бактериологического исследования крови, а также общего и биохимического анализов крови, ультрасонография сосудов и паравазальных тканей, ультразвуковая допплерография и компьютерная томография с контрастированием.
Лечение
Терапевтическая тактика подбирается с учетом характера первичного очага, микробиологического спектра, локализации септического процесса и индивидуальных особенностей конкретного пациента.
Периферический венозный катетер при первых признаках флебита следует удалить, а центральный, наоборот, оставляют в сосуде для предупреждения эмболизации.
Для устранения воспалительного процесс больному назначается антибиотикотерапия, при грибковом поражении используют фунгицидные средства, при поражении центральных вен рекомендовано назначение антикоагулянтной терапии, системного тромболизиса.
При низкой эффективности консервативного лечения проводится резекция поверхностных вен с притоками или тромбэктомия глубоких сегментов.
Профилактика
Профилактика развития гнойного тромбофлебита основана на соблюдении техники постановки и правил ухода за внутривенными катетерами и активном лечении первичной гнойно-воспалительной патологии.
Источник: https://www.obozrevatel.com/health/bolezni/gnojnyij-tromboflebit.htm